
Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Kryptogen epilepsi med anfall hos voksne
Medisinsk ekspert av artikkelen
Sist anmeldt: 04.07.2025
I følge den internasjonale klassifiseringen som var gjeldende frem til i fjor, ble det skilt mellom symptomatisk eller sekundær epilepsi, forårsaket av skade på hjernestrukturer, idiopatisk, primær (en uavhengig, antagelig arvelig sykdom) og kryptogen epilepsi. Det siste alternativet betyr at moderne diagnostikk ikke har fastslått noen årsaker til periodiske epileptiske anfall, og arvelig predisposisjon er heller ikke sporet. Selve begrepet «kryptogen» er oversatt fra gresk til «ukjent opprinnelse» (kryptos - hemmelig, hemmelig, genos - generert).
Vitenskapen står ikke stille, og kanskje vil opprinnelsen til periodiske epileptiske anfall av ukjent etiologi snart bli fastslått. Eksperter antyder at kryptogen epilepsi er en sekundær symptomatisk sykdom, hvis opprinnelse ikke kan fastslås med dagens diagnostiske nivå.
Epidemiologi
Epilepsi og epileptiske syndromer er svært vanlige nevrologiske patologier, som ofte fører til alvorlige konsekvenser. Epileptiske anfall kan forekomme hos personer av alle kjønn og i alle aldre. Det antas at omtrent 5 % av verdens befolkning har opplevd minst ett anfall i løpet av livet.
Hvert år diagnostiseres epilepsi eller epileptisk syndrom hos gjennomsnittlig 30–50 personer per 100 000 mennesker på jorden. Oftest forekommer epileptiske anfall hos spedbarn (fra 100 til 233 tilfeller per 100 000 mennesker). Toppen av manifestasjonen faller i perinatalperioden, deretter synker insidensen med nesten halvparten. De laveste ratene er hos personer fra 25 til 55 år – omtrent 20–30 tilfeller per 100 000 mennesker. Deretter øker sannsynligheten for epileptiske anfall, og fra 70-årsalderen er insidensen 150 tilfeller eller mer per 100 000 mennesker.
Årsakene til epilepsi er fastslått i omtrent 40 % av tilfellene, så en sykdom med ukjent etiologi er ikke uvanlig. Infantile spasmer (West syndrom), som er en kryptogen epilepsi, diagnostiseres hos barn i alderen fire til seks måneder, med ett barn med en slik diagnose i gjennomsnitt blant 3200 spedbarn.
Fører til kryptogen epilepsi
Grunnlaget for diagnostisering av epilepsi er periodiske anfall, hvis årsak er en unormalt sterk elektrisk utladning, som er et resultat av synkronisering av hjernecellenes aktivitet i alle frekvensområder, noe som uttrykkes eksternt i utseendet av sensorisk-motoriske, nevrologiske og mentale symptomer.
For at et epileptisk anfall skal oppstå, må de såkalte epileptiske nevronene være til stede, som kjennetegnes av ustabilitet i hvilepotensialet (forskjellen i potensialene til en ueksitert celle på innsiden og utsiden av membranen). Som et resultat har aksjonspotensialet til et eksitert epileptisk nevron en amplitude, varighet og frekvens som er betydelig høyere enn normalt, noe som fører til utviklingen av et epileptisk anfall. Det antas at anfall forekommer hos personer med en arvelig predisposisjon for slike endringer, det vil si grupper av epileptiske nevroner som er i stand til å synkronisere aktiviteten sin. Epileptiske foci dannes også i områder av hjernen med endret struktur på grunn av skader, infeksjoner, rusmidler og utvikling av svulster.
Så, hos pasienter diagnostisert med kryptogen epilepsi, oppdager ikke moderne nevroavbildningsmetoder noen abnormaliteter i hjernestrukturen, og det er ingen epileptisk anfall i familiens historie. Likevel opplever pasienter ganske hyppige epileptiske anfall av forskjellige typer som er vanskelige å behandle (muligens nettopp fordi årsaken er uklar).
Følgelig oppdages ikke de kjente risikofaktorene for forekomst av epileptiske anfall – genetikk, forstyrrelser i hjernestrukturen, metabolske prosesser i vevet, konsekvenser av hodeskader eller infeksjonsprosesser – under undersøkelser og undersøkelser.
I følge den nye klassifiseringen av epilepsi fra 2017 skilles det mellom seks etiologiske kategorier av sykdommen. I stedet for symptomatisk anbefales det nå å bestemme typen epilepsi ut fra den etablerte årsaken: strukturell, infeksiøs, metabolsk, immunologisk eller en kombinasjon av disse. Idiopatisk epilepsi forutsatte tilstedeværelsen av en arvelig predisposisjon og kalles nå genetisk. Begrepet «kryptogen» er erstattet av «ukjent etiologisk faktor», noe som gjorde betydningen av formuleringen klarere, men ikke endret seg.
Patogenesen til epilepsi er antagelig som følger: dannelse av et epileptisk fokus, dvs. et fellesskap av nevroner med svekket elektrogenese → dannelse av epileptiske systemer i hjernen (ved overdreven frigjøring av eksitatoriske mediatorer lanseres en "glutamatkaskade" som påvirker alle nye nevroner og bidrar til dannelsen av nye fokus for epileptogenese) → dannelse av patologiske internevronale forbindelser → generalisering av epilepsi skjer.
Hovedhypotesen om mekanismen for epilepsiutvikling er antagelsen om at den patologiske prosessen utløses av et brudd på likevektstilstanden mellom eksitatoriske nevrotransmittere (glutamat, aspartat) og de som er ansvarlige for inhiberingsprosesser (γ-aminosmørsyre, taurin, glysin, noradrenalin, dopamin, serotonin). Hva som bryter denne likevekten i vårt tilfelle er fortsatt ukjent. Som et resultat lider imidlertid cellemembranene i nevroner, kinetikken til ionestrømmene forstyrres - ionepumper inaktiveres, og omvendt aktiveres ionekanaler, den intracellulære konsentrasjonen av positivt ladede ioner av kalium, natrium og klor forstyrres. Patologisk ionebytte gjennom destrukturerte membraner bestemmer endringer i nivået av cerebral blodstrøm. Dysfunksjon av glutamatreseptorer og produksjon av autoantistoffer mot dem forårsaker epileptiske anfall. Periodisk tilbakevendende, overdrevent intense nevrale utladninger, realisert i form av epileptiske anfall, fører til dyptgående forstyrrelser i metabolske prosesser i cellene i hjernesubstansen og provoserer utviklingen av neste anfall.
Det spesifikke ved denne prosessen ligger i aggressiviteten til nevronene i det epileptiske fokuset i forhold til de fortsatt uendrede områdene i hjernen, slik at de kan underlegge seg nye områder. Opprettelsen av epileptiske systemer skjer i prosessen med å danne patologiske forhold mellom det epileptiske fokuset og de strukturelle komponentene i hjernen som er i stand til å aktivere mekanismen for epilepsiutvikling. Slike strukturer inkluderer: thalamus, det limbiske systemet, den retikulære dannelsen av den midtre delen av hjernestammen. Forholdene som oppstår med lillehjernen, nucleus caudatus i subcortex, den fremre orbitale cortex, derimot, bremser utviklingen av epilepsi.
I prosessen med sykdomsutvikling dannes et lukket patologisk system – den epileptiske hjernen. Dannelsen ender med en forstyrrelse av cellulær metabolisme og interaksjonen mellom nevrotransmittere, cerebral sirkulasjon, økende atrofi av hjernevev og kar, og aktivering av spesifikke cerebrale autoimmune prosesser.
Symptomer kryptogen epilepsi
Den viktigste kliniske manifestasjonen av denne sykdommen er et epileptisk anfall. Epilepsi mistenkes når pasienten har hatt minst to refleksanfall (uprovoserte anfall), hvis manifestasjoner er svært forskjellige. For eksempel er epilepsilignende anfall forårsaket av høy temperatur og som ikke oppstår i normal tilstand, ikke epilepsi.
Pasienter med kryptogen epilepsi kan oppleve anfall av forskjellige typer, og ganske hyppig.
De første tegnene på sykdomsutvikling (før fullverdige epileptiske anfall) kan forbli ubemerket. Risikogruppen inkluderer personer som har hatt feberkramper i tidlig barndom, med en konklusjon om økt anfallsberedskap. I prodromalperioden kan søvnforstyrrelser, økt irritabilitet og emosjonell labilitet observeres.
I tillegg forekommer ikke anfall alltid i den klassiske generaliserte formen med fall, kramper og bevissthetstap.
Noen ganger er de eneste tidlige tegnene taleforstyrrelser, pasienten er bevisst, men snakker ikke eller svarer på spørsmål, eller periodiske korte besvimelser. Dette varer ikke lenge – et par minutter, så det går ubemerket hen.
Enkle fokale eller partielle (lokale, begrensede) anfall forekommer lettere, og manifestasjonene av disse avhenger av plasseringen av det epileptiske fokuset. Pasienten mister ikke bevisstheten under paroksysmen.
Under et enkelt motorisk anfall kan man observere tics, rykninger i lemmene, muskelkramper og rotasjonsbevegelser i torso og hode. Pasienten kan lage uartikulerte lyder eller forbli stille, ikke svare på spørsmål, smaske med leppene, slikke seg med leppene og gjøre tyggebevegelser.
Enkle sensoriske anfall kjennetegnes av parestesi – nummenhet i ulike deler av kroppen, uvanlige smaks- eller luktopplevelser, vanligvis ubehagelige; synsforstyrrelser – lysglimt, et rutenett, flekker foran øynene, tunnelsyn.
Vegetative paroksysmer manifesteres av plutselig blekhet eller hyperemi i huden, økt hjertefrekvens, hopp i blodtrykk, innsnevring eller utvidelse av pupillene, ubehag i mageområdet opp til smerter og oppkast.
Psykiske anfall manifesterer seg ved derealisering/depersonalisering, panikkanfall. Som regel er de forløpere til komplekse fokale anfall, som allerede er ledsaget av nedsatt bevissthet. Pasienten forstår at han har et anfall, men kan ikke søke hjelp. Hendelsene som skjedde med ham under anfallet slettes fra pasientens hukommelse. Personens kognitive funksjoner svekkes - en følelse av uvirkelighet av hva som skjer, nye forandringer i en selv dukker opp.
Fokale anfall med påfølgende generalisering begynner som enkle (komplekse), og går over i generaliserte tonisk-kloniske paroksysmer. De varer i omtrent tre minutter og går over i dyp søvn.
Generaliserte anfall forekommer i en mer alvorlig form og er delt inn i:
- tonisk-klonisk, forekommer i følgende rekkefølge: pasienten mister bevisstheten, faller, kroppen bøyer seg og strekker seg ut i en bue, krampaktige rykninger i musklene i hele kroppen begynner; pasientens øyne ruller tilbake, pupillene utvides i dette øyeblikket; pasienten skriker, blir blå som følge av å ha stoppet pusten i flere sekunder, skummende hypersalivasjon observeres (skummet kan få en rosa fargetone på grunn av tilstedeværelsen av blod i det, noe som indikerer biting av tungen eller kinnet); noen ganger forekommer ufrivillig tømming av blæren;
- Myokloniske anfall ser ut som intermitterende (rytmiske og arytmiske) muskelrykninger i flere sekunder i hele kroppen eller i visse områder av kroppen, som ligner flagrende lemmer, huk, knytting av hendene i never og andre monotone bevegelser; bevisstheten, spesielt ved fokale anfall, er bevart (denne typen observeres oftere i barndommen);
- fravær - ikke-konvulsive anfall med kortvarig (5-20 sekunder) bevissthetstap, uttrykt i at en person fryser med åpne, uttrykksløse øyne og ikke reagerer på stimuli, vanligvis ikke faller, når vedkommende kommer til seg selv, fortsetter den avbrutte aktiviteten og ikke husker anfallet;
- atypiske fravær er ledsaget av fall, ufrivillig tømming av blæren, er mer langvarige og forekommer i alvorlige former av sykdommen, kombinert med psykisk utviklingshemming og andre symptomer på psykiske lidelser;
- Atoniske anfall (akinetiske) - pasienten faller kraftig som følge av tap av muskeltonus (ved fokale epilepsier - det kan være atoni i individuelle muskelgrupper: ansikts - hengende underkjeven, cervikal - pasienten sitter eller står med hengende hode), anfallsvarigheten er ikke mer enn ett minutt; atoni i fravær skjer gradvis - pasienten synker sakte, ved isolerte atoniske anfall - faller kraftig.
I perioden etter anfallet er pasienten sløv og hemmet; hvis han ikke blir forstyrret, sovner han (spesielt etter generaliserte anfall).
Typer epilepsi samsvarer med typer anfall. Fokale (partielle) anfall utvikler seg i et lokalt epileptisk fokus, når en unormalt intens utflod møter motstand i nærliggende områder og slukkes uten å spre seg til andre deler av hjernen. I slike tilfeller diagnostiseres kryptogen fokal epilepsi.
Det kliniske forløpet av sykdommen med et begrenset epileptisk fokus (fokalform) bestemmes av dens plassering.
Oftest observeres skade på tinningregionen. Forløpet av denne formen er progressivt, anfallene er ofte av blandet type og varer i flere minutter. Kryptogen temporal epilepsi utenom anfall manifesterer seg ved hodepine, konstant svimmelhet og kvalme. Pasienter med denne lokaliseringsformen klager over hyppig vannlating. Før anfallet føler pasientene en aura-forvarsel.
Lesjonen kan være lokalisert i hjernens frontallap. Anfallene kjennetegnes av plutselighet uten prodromal aura. Pasienten har hoderykninger, øynene ruller under pannen og til siden, automatiske, ganske komplekse gestikuleringer er karakteristiske. Pasienten kan miste bevisstheten, falle og ha tonisk-kloniske muskelspasmer i hele kroppen. Med denne lokaliseringen observeres en serie kortvarige anfall, noen ganger med overgang til generalisert og/eller status epilepticus. De kan begynne ikke bare under våkenhet på dagtid, men også under nattesøvn. Kryptogen frontal epilepsi, som utvikler seg, forårsaker psykiske lidelser (voldelig tenkning, derealisering) og det autonome nervesystemet.
Sensoriske anfall (følelse av varm luft som beveger seg over huden, lette berøringer) kombinert med krampaktige rykninger i kroppsdeler, tale- og motoriske forstyrrelser, atoni, ledsaget av urininkontinens.
Lokalisering av det epileptiske fokuset i den orbital-frontale regionen manifesteres av olfaktoriske hallusinasjoner, hypersalivasjon, epigastrisk ubehag, samt taleforstyrrelser, hoste og larynxødem.
Hvis elektrisk hyperaktivitet kaskaderer over alle deler av hjernen, utvikles et generalisert anfall. I dette tilfellet diagnostiseres pasienten med kryptogen generalisert epilepsi. I dette tilfellet er anfallene preget av intensitet, bevissthetstap og ender med at pasienten faller i langvarig søvn. Ved oppvåkning klager pasientene over hodepine, synsfenomener, tretthet og tomhet.
Det finnes også en kombinert (når både fokale og generaliserte anfall forekommer) og ukjent type epilepsi.
Kryptogen epilepsi hos voksne regnes, og ikke uten grunn, som sekundær med en uspesifisert etiologisk faktor. Den er karakterisert ved plutselige anfall. Utenom kliniske symptomer har epileptikere en ustabil psyke, eksplosivt temperament og en tendens til aggresjon. Sykdommen begynner vanligvis med manifestasjoner av en eller annen fokal form. Etter hvert som sykdommen utvikler seg, sprer lesjonene seg til andre deler av hjernen; det avanserte stadiet er preget av personlig degradering og uttalte mentale avvik, og pasienten blir sosialt mistilpasset.
Sykdommen har et progressivt forløp, og de kliniske symptomene på epilepsi endrer seg avhengig av epilepsiens utviklingsstadium (graden av prevalens av det epileptiske fokuset).
Komplikasjoner og konsekvenser
Selv i milde tilfeller av fokal epilepsi med isolerte, sjeldne anfall, blir nervefibrene skadet. Sykdommen har et progressivt forløp, der ett anfall øker sannsynligheten for det neste, og området med hjerneskade utvides.
Generaliserte hyppige paroksysmer har en destruktiv effekt på hjernevevet og kan utvikle seg til status epilepticus med høy sannsynlighet for dødelig utgang. Det er også risiko for hjerneødem.
Komplikasjoner og konsekvenser avhenger av graden av skade på hjernestrukturer, alvorlighetsgraden og hyppigheten av anfall, samtidige sykdommer, tilstedeværelsen av dårlige vaner, alder, tilstrekkeligheten av de valgte behandlingstaktikkene og rehabiliteringstiltakene, og den ansvarlige holdningen til behandlingen av pasienten selv.
I alle aldre kan skader av ulik alvorlighetsgrad oppstå ved fall. Hypersalivasjon og tendens til å brekke seg under et anfall øker risikoen for at flytende stoffer kommer inn i luftveiene og utvikler aspirasjonspneumoni.
I barndommen er det ustabilitet i mental og fysisk utvikling. Kognitive evner lider ofte.
Den psyko-emosjonelle tilstanden er ustabil – barn er irritable, lunefulle, ofte aggressive eller apatiske, de mangler selvkontroll og tilpasser seg gruppen dårlig.
Hos voksne forverres disse risikoene av skader ved utførelse av arbeid som krever økt oppmerksomhet. Under anfall blir tungen eller kinnet bitt.
Epileptikere har økt risiko for å utvikle depresjon, psykiske lidelser og sosial upassning. Personer som lider av epilepsi har begrenset fysisk aktivitet og valg av yrke.
Diagnostikk kryptogen epilepsi
I diagnostisering av epilepsi brukes mange forskjellige metoder for å skille denne sykdommen fra andre nevrologiske patologier.
Først og fremst må legen lytte til klagene fra pasienten eller foreldrene hans, hvis det er et barn. En sykdomshistorie utarbeides - detaljer om manifestasjonen, forløpets spesifikasjoner (hyppighet av anfall, besvimelse, krampenes art og andre nyanser), sykdommens varighet, tilstedeværelsen av lignende sykdommer hos pasientens slektninger. Denne undersøkelsen lar oss anta typen epilepsi og lokaliseringen av det epileptiske fokuset.
Blod- og urinprøver foreskrives for å vurdere kroppens generelle tilstand, tilstedeværelsen av faktorer som infeksjoner, rusmidler, biokjemiske lidelser og for å bestemme tilstedeværelsen av genetiske mutasjoner hos pasienten.
Nevropsykologisk testing utføres for å vurdere kognitive evner og emosjonell status. Periodisk overvåking gjør det mulig å vurdere sykdommens påvirkning på nervesystemet og psyken, og bidrar også til å bestemme typen epilepsi.
Men først og fremst er dette en instrumentell diagnostikk, takket være hvilken det er mulig å vurdere intensiteten av elektrisk aktivitet i hjerneområdene (elektroencefalografi), tilstedeværelsen av vaskulære misdannelser, neoplasmer, metabolske forstyrrelser, etc. i dens regioner.
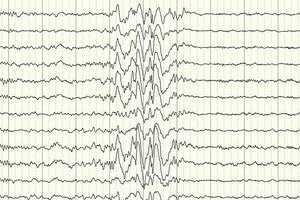
Elektroencefalografi (EEG) er den viktigste diagnostiske metoden, ettersom den viser avvik fra normen i hjernebølgeintensitet selv utenfor et anfall – økt anfallsberedskap i visse områder eller hele hjernen. EEG-mønsteret ved kryptogen partiell epilepsi er spike-wave eller vedvarende slow-wave-aktivitet i visse deler av hjernen. Ved hjelp av denne studien kan typen epilepsi bestemmes basert på spesifisiteten til elektroencefalogrammet. For eksempel er West syndrom karakterisert av uregelmessige, tilnærmet usynkroniserte arytmiske slow-waves med unormalt høy amplitude og spike-utladninger. I de fleste tilfeller av Lennox-Gastaut syndrom viser elektroencefalogrammet under våkenhet uregelmessig generalisert slow spike-wave-aktivitet med en frekvens på 1,5–2,5 Hz, ofte med amplitudeasymmetri. Under nattesøvn er dette syndromet karakterisert ved registrering av raske rytmiske utladninger med en frekvens på omtrent 10 Hz.
Ved kryptogen epilepsi er dette den eneste måten å bekrefte dens tilstedeværelse på. Selv om det finnes tilfeller der EEG-et ikke registrerer endringer i formen på hjernebølger, selv umiddelbart etter et anfall. Dette kan være et tegn på at det skjer endringer i elektrisk aktivitet i hjernens dype strukturer. Endringer i EEG-et kan også være tilstede hos pasienter uten epilepsi.
Moderne metoder for nevrovisualisering brukes nødvendigvis – datamaskin, resonans, positronemisjonstomografi. Denne instrumentelle diagnostikken gjør det mulig å evaluere endringer i hjernens struktur på grunn av skader, medfødte misdannelser, sykdommer, rusmisbruk, for å oppdage neoplasmer, etc. Positronemisjonstomografi, som også kalles funksjonell MR, bidrar til å identifisere ikke bare strukturelle, men også funksjonelle lidelser.
Dypere fokus på unormal elektrisk aktivitet kan oppdages ved hjelp av enkeltfotonemisjonscomputertomografi, og resonansspektroskopi kan oppdage forstyrrelser i biokjemiske prosesser i hjernevevet.
En eksperimentell og ikke utbredt diagnostisk metode er magnetoencefalografi, som registrerer magnetiske bølger som sendes ut av nevroner i hjernen. Den lar oss studere de dypeste strukturene i hjernen, som ikke er tilgjengelige for elektroencefalografi.
Differensiell diagnose
Differensialdiagnostikk utføres etter å ha gjennomført de mest omfattende studiene. Diagnosen kryptogen epilepsi stilles ved å utelukke andre typer og årsaker til epileptiske anfall som identifiseres under diagnostikkprosessen, samt arvelig predisposisjon.
Ikke alle medisinske institusjoner har samme diagnostiske potensial, så en slik diagnose krever videre diagnostisk forskning på et høyere nivå.
Behandling kryptogen epilepsi
Det finnes ingen enkelt metode for behandling av epilepsi, men det er utviklet klare standarder som følges for å forbedre behandlingskvaliteten og pasientenes liv.
Forebygging
Siden årsakene til denne typen epilepsi ikke er fastslått, har forebyggende tiltak et generelt fokus. En sunn livsstil - ingen dårlige vaner, godt ernæring, fysisk aktivitet gir godt immunforsvar og forhindrer utvikling av infeksjoner.
Å følge nøye med på helsen din, rettidig undersøkelse og behandling av sykdommer og skader øker også sannsynligheten for å unngå denne sykdommen.
Prognose
Kryptogen epilepsi manifesterer seg i alle aldre og har ikke et spesifikt symptomkompleks, men manifesterer seg på en svært mangfoldig måte – ulike typer anfall og typer syndromer er mulige. Til dags dato finnes det ingen enkelt metode for en fullstendig kur mot epilepsi, men antiepileptisk behandling hjelper i 60–80 % av tilfellene av alle typer sykdommer.
I gjennomsnitt varer sykdommen i 10 år, hvoretter anfallene kan opphøre. Imidlertid lider 20 til 40 % av pasientene av epilepsi hele livet. Omtrent en tredjedel av alle pasienter med enhver type epilepsi dør av årsaker knyttet til det.
For eksempel har kryptogene former av West syndrom en ugunstig prognose. I de fleste tilfeller utvikler de seg til Lennox-Gastaut syndrom, hvis milde former er mottakelige for medikamentell kontroll, mens generaliserte former med hyppige og alvorlige anfall kan vare livet ut og være ledsaget av alvorlig intellektuell svekkelse.
Generelt avhenger prognosen i stor grad av tidspunktet for behandlingsstart; når den startes i de tidlige stadiene, er prognosen gunstigere.
Epilepsi kan føre til livslang uførhet. Hvis en person utvikler en vedvarende helseforstyrrelse som følge av sykdommen, noe som fører til begrensninger i livsaktiviteter, avgjøres dette gjennom en medisinsk og sosial undersøkelse. Den tar også en beslutning om å tildele en spesifikk funksjonshemmingsgruppe. Du bør først kontakte din behandlende lege om dette spørsmålet, som vil introdusere pasienten for kommisjonen.


 [
[