Medisinsk ekspert av artikkelen
Nye publikasjoner
Nodulær periarteritt
Sist anmeldt: 23.04.2024

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
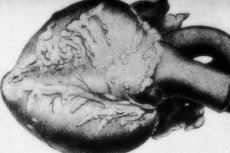
En sjelden patologi - periarteritis nodosa - er ledsaget av lesjoner av middels og små kaliber arterielle kar. I de vaskulære veggene oppstår prosesser med uorganisering av bindevev, inflammatorisk infiltrasjon og sklerotiske endringer, noe som resulterer i tydelig markerte aneurismer.[1]
Andre navn på sykdommen: polyarteritt , nekrotiserende arteritt, panarteritt.
Epidemiologi
Periarteritis nodosa er en systemisk patologi, nekrotiserende vaskulitt, skader mellomstore og små arterielle kar av muskeltypen. Oftest sprer sykdommen seg til hud, nyrer, muskler, ledd, perifert nervesystem, fordøyelseskanalen og andre organer, sjeldnere lungene. Patologi manifesterer seg vanligvis i utgangspunktet med generelle symptomer (feber, generell forverring av velvære), deretter blir mer spesifikke tegn sammen.
De vanligste metodene for å diagnostisere sykdommen er biopsi og arteriografi.
De mest akseptable medisinene for behandling er glukokortikoidmedisiner og immunsuppressiva.
Hyppigheten av påvisning av periarteritis nodosa er fra to til tretti tilfeller per 1 million pasienter.
Gjennomsnittsalderen på pasientene er 45-60 år. Menn er oftere syke (6:1). Hos kvinner oppstår sykdommen oftere i henhold til astmatisk type, med utvikling av bronkial astma og hypereosinofili.
Omtrent 20 % av pasientene diagnostisert med periarteritis nodosa har hepatitt (B eller C).[2], [3]
Fører til periarteritis nodosa
Forskere har ennå ikke funnet en klar årsak til utviklingen av periarteritis nodosa. Imidlertid skilles følgende hovedutløsere av sykdommen:
- reaksjon på medisiner;
- vedvarende virusinfeksjon (hepatitt B).
Eksperter har samlet en ganske imponerende liste over medisiner som er involvert i utviklingen av periarteritis nodosa. Blant disse medisinene:
- beta-laktam antibiotika;
- makrolidpreparater;
- sulfa legemidler;
- kinoloner;
- antivirale midler;
- sera og vaksiner;
- selektive serotoninreopptakshemmere (fluoksetin);
- krampestillende midler (fenytoin);
- Levodopa og Carbidopa;
- tiazider og loop-diuretika;
- Hydralazin, Propylthiouracil, Minocycline, etc.
Hver tredje eller fjerde pasient med periarteritis nodosa hadde hepatitt B overflateantigen (HBsAg) eller immunkomplekser med seg. Andre hepatitt B-antigener (HBeAg) og antistoffer mot HBcAg-antigenet dannet under viral replikasjon ble også bestemt. Det er bemerkelsesverdig at forekomsten av periarteritis nodosa i Frankrike har sunket betydelig de siste tiårene, takket være den utbredte vaksinasjonen mot hepatitt B.
I tillegg har omtrent én av ti pasienter hepatitt C-viruset, men forskerne har ennå ikke bevist vanskelighetene ved forholdet. Andre virusinfeksjoner er også "under mistanke": humant immunsviktvirus, cytomegalovirus, røde hunder og Epstein-Barr-virus, type I T-lymfotropisk virus, parvovirus B-19, etc.
Det er alle forutsetninger for å foreslå involvering av vaksinasjon mot hepatitt B og influensa i utviklingen av periarteritis nodosa.
En ekstra foreslått faktor er genetisk disposisjon, som også krever bevis og videre studier.[4]
Risikofaktorer
Periarteritis nodosa er en lite studert sykdom, men selv nå anser eksperter den som polyetiologisk, siden mange årsaker og faktorer kan være involvert i utviklingen. Ofte er et forhold funnet med fokale infeksjoner: streptokokker, stafylokokker, mykobakterier, sopp, viral, etc. Menneskelig overfølsomhet overfor visse medisiner, for eksempel overfor antibiotika og sulfonamider, spiller en betydelig rolle. Men i mange tilfeller, selv med en grundig diagnose, kan den etiologiske faktoren ikke identifiseres.
Her er noen av risikofaktorene leger er klar over i dag:
- alderskategori over 45 år, samt barn fra 0 til 7 år (genetisk faktor);
- plutselige endringer i temperatur, hypotermi;
- overdreven eksponering for ultrafiolett stråling, misbruk av solbrenthet;
- overdreven fysisk og mental overbelastning;
- eventuelle skadelige effekter, inkludert traumer eller kirurgi;
- hepatitt og andre leversykdommer;
- metabolske forstyrrelser, diabetes mellitus;
- hypertensjon;
- administrering av vaksiner og persistens av HbsAg i blodserum.
Patogenesen
Patogenesen av forekomsten av periarteritis nodosa består i dannelsen av en hyperallergisk respons fra kroppen til påvirkning av etiologiske faktorer, i utviklingen av en autoimmun reaksjon av antigen-antistoff-typen (spesielt til veggene i blodårene), i dannelsen av immunkomplekser.
Siden endotelceller er utstyrt med reseptorer for IgG Fc-fragmentet med den første komplementfraksjonen Clq, lettes mekanismene for interaksjon mellom immunkomplekser og karvegger. Det er en avsetning av immunkomplekser i vaskulære vegger, som medfører utvikling av en immun inflammatorisk prosess.
De dannede immunkompleksene stimulerer komplement, noe som fører til skade på veggene og dannelse av kjemotaktiske komponenter som tiltrekker nøytrofiler til det skadede området.[5]
Nøytrofiler utfører en fagocytisk funksjon i forhold til immunkomplekser, men samtidig frigjøres lysosomale proteolytiske enzymer som skader veggene i blodårene. I tillegg "fester" nøytrofiler seg til endotelet og, i nærvær av komplement, frigjør aktive oksygenradikaler som provoserer vaskulær skade. Samtidig potenseres den endoteliale frigjøringen av faktorer som favoriserer økt blodpropp og dannelsen av blodpropp i de berørte karene.
Symptomer periarteritis nodosa
Periarteritis nodosa viser seg å være vanlige uspesifikke manifestasjoner: en person har en konstant forhøyet temperatur, han går gradvis ned i vekt, smerter i muskler og ledd er forstyrrende.
En økning i temperatur i form av vedvarende feber er karakteristisk for 98-100% av tilfellene: temperaturkurven er av feil type, det er ingen respons på antibiotikabehandling, men kortikosteroidbehandling er effektiv. Temperaturen kan deretter normaliseres, mot bakgrunnen av utviklingen av flere organpatologi.
Avmagring av pasienter er patognomisk. Hos noen pasienter reduseres vekten med 35-40 kg i løpet av få måneder. Samtidig overstiger graden av tynnhet den i onkopatologier.
Smerter i muskler og ledd er spesielt karakteristisk for den innledende fasen av nodulær periarteritt. Sårhet rammer spesielt ofte store ledd og leggmuskler.[6]
Flere organpatologier er delt inn i flere typer, som bestemmer symptomene på sykdommen:
- Med skade på nyrekarene (og dette forekommer hos de fleste pasienter), er det en økning i blodtrykket. Hypertensjon er vedvarende, vedvarende, forårsaker en alvorlig grad av retinopati. Tap av visuell funksjon er mulig. Urinalyse avslører proteinuri (opptil 3 g/dag), mikro- eller makrohematuri. I noen tilfeller utvider karet seg av aneurismet, og danner en perirenal blødning. Nyresvikt utvikler seg i løpet av de tre første årene av sykdommen.
- Hvis karene som ligger i bukhulen er skadet, vises symptomene allerede på et tidlig stadium av periarteritis nodosa. Hovedsymptomene er diffuse magesmerter, vedvarende og progressive. Dyspeptiske lidelser er notert: diaré blandet med blod opptil ti ganger om dagen, avmagring, anfall av kvalme og oppkast. Hvis det oppstår ulcerøs perforasjon, utvikles tegn på akutt peritonitt. Det er fare for gastrointestinal blødning.
- Med nederlaget til koronarkarene er smerte i hjertet ikke typisk. Det er hjerteinfarkt, for det meste liten-fokal karakter. Fenomenene kardiosklerose øker raskt, noe som innebærer utseende av arytmier, tegn på hjertesvikt.
- Når luftveiene påvirkes, oppdages bronkospasme, hypereosinofili og eosinofile infiltrater i lungene. Dannelsen av vaskulær betennelse i lungene er karakteristisk: sykdommen er ledsaget av hoste, lite sputumutslipp, sjeldnere - hemoptyse, forverret av symptomer på utilstrekkelig åndedrettsfunksjon. På røntgenbildet visualiseres et kraftig forsterket vaskulært mønster i form av en kongestiv lunge, infiltrasjon av lungevevet (hovedsakelig i basalregionen).
- Når det perifere nervesystemet er involvert i prosessen, noteres asymmetrisk poly og mononeuritt. Pasienten er bekymret for sterke smerter, nummenhet, noen ganger muskelsvakhet. Bena er oftere påvirket, sjeldnere armene. Noen pasienter utvikler polymyeloradiculoneuritt, pareser i føtter og hender. Ofte finnes særegne knuter langs stammene til blodkar, sår og foci av nekrose i huden. Mulig nekrose av bløtvev og utvikling av gangrenøse komplikasjoner.
Første tegn
Det første kliniske bildet av periarteritis nodosa viser seg som feber, veldig tretthetsfølelse, økt nattesvette, tap av appetitt og avmagring, muskelsvakhet (spesielt kjent i lemmer). Mange pasienter utvikler muskelsmerter, ledsaget av fokal iskemisk myositt og leddsmerter. De berørte musklene mister sin styrke, utviklingen av inflammatoriske prosesser i leddene er mulig.[7]
Alvorlighetsgraden av de første tegnene er forskjellig, noe som i større grad avhenger av hvilket organ eller organsystem som er påvirket:
- nederlag av det perifere nervesystemet manifesteres av motoriske og sensoriske forstyrrelser i ulnar, median og peroneal nerver, det er også mulig å utvikle distal symmetrisk polynevropati;
- sentralnervesystemet reagerer på patologien med hodepine, slag (iskemisk og hemorragisk) er mindre vanlige mot bakgrunnen av høyt blodtrykk;
- nyreskade manifesteres av arteriell hypertensjon, en reduksjon i den daglige mengden urin, uremi, generelle endringer i urinsediment, utseende av blod og protein i urinen i fravær av cellulære gips, ryggsmerter, og i alvorlige tilfeller, tegn av nyresvikt;
- fordøyelseskanalen gjør seg kjent med smerter i leveren og magen, kvalme, oppkast, diaré, symptomer på malabsorpsjon, tarmperforering og bukhinnebetennelse;
- fra siden av hjertet kan det ikke være noen patologiske tegn, eller symptomer på hjertesvikt vises;
- på huden er det en livedo reticularis, rødende smertefulle knuter, utslett i form av vesikler eller vesikler, områder med nekrose og ulcerøse lesjoner;
- kjønnsorganene påvirkes av typen orkitt, testiklene blir smertefulle.
Nyreskade ved nodulær periarteritt
Nyrene er påvirket hos mer enn 60 % av pasientene med periarteritis nodosa. Dessuten er lesjonen i mer enn 40 % av tilfellene en nyresvikt.
Sannsynligheten for å utvikle nyresykdommer avhenger av pasientens kjønn og alderskategori, av tilstedeværelsen av patologier i skjelettmuskulaturen, hjerteklaffsystemet og det perifere nervesystemet, av typen forløp og fase av sykdommen, på tilstedeværelsen av viralt hepatittantigen og kardiovaskulære verdier.
Utviklingshastigheten av nefropati bestemmes direkte av nivået av C-reaktivt protein og revmatoid faktor i blodet.
Nyrelidelser i periarteritis nodosa skyldes stenose og utseendet av mikroaneurismer i nyrekarene. Graden av patologiske endringer korrelerer med alvorlighetsgraden av forstyrrelser i nervesystemet. Det må forstås at nyreskade dramatisk reduserer sjansene for å overleve pasienter. Imidlertid har dette spørsmålet om påvirkningen av visse forstyrrelser i nyrefunksjonen på forløpet av periarteritis nodosa ikke blitt studert nok.
Den inflammatoriske prosessen strekker seg vanligvis til interlobare arterielle kar og sjeldnere til arterioler. Antagelig er glomerulonefritt ukarakteristisk for periarteritis nodosa og forekommer hovedsakelig på bakgrunn av mikroskopisk angiitt.
Den raske forverringen av nyresvikt skyldes mange hjerteinfarkt i nyrene.[8]
Hjertefeil
Bildet av nederlaget til det kardiovaskulære apparatet er notert i hvert andre tilfelle av ti. Patologi manifesteres av hypertrofiske endringer i venstre ventrikkel, økt hjertefrekvens og hjertearytmier. Betennelse i koronarkarene i periarteritis nodosa kan provosere utseendet av angina pectoris og utvikling av hjerteinfarkt.
I makropreparater finnes det i mer enn 10% av tilfellene nodulære fortykkelser av typen rosenkrans, fra noen få millimeter til et par centimeter i diameter (opptil 5,5 cm ved skade på store karstammer). Utsnittet viser en aneurisme, ofte med trombotisk fylling. Den endelige diagnostiske rollen spilles av histologi. Et typisk trekk ved periarteritis nodosa er en polymorf vaskulær lesjon. Det er en kombinasjon av forskjellige typer bindevevsdesorganisering:[9]
- mucoid hevelse, fibrinoidforandringer med ytterligere sklerose;
- innsnevring av det vaskulære lumen (opp til obliterasjon), dannelse av blodpropper, aneurismer, i alvorlige tilfeller - ruptur av blodkar.
Vaskulære endringer blir en trigger i utviklingen av nekrose, atrofiske og sklerotiske prosesser, blødninger. Noen pasienter har flebitt.
I hjertet finner man atrofi av fettlaget i epicardiet, brun myokarddystrofi og ved hypertensjon venstre ventrikkelhypertrofi. Med koronare lesjoner utvikles fokal myokardiell nekrose, dystrofi og atrofi av muskelfibre. Hjerteinfarkt er relativt sjeldne - hovedsakelig på grunn av dannelsen av kollateral blodstrøm. Trombovaskulitt finnes i koronararteriestammene.[10]
Hudmanifestasjoner av periarteritis nodosa
Hudtegn på sykdommen observeres hos annenhver pasient med periarteritis nodosa. Ofte blir utseendet på utslett det første, eller et av de første tegnene på et brudd. Typiske symptomer er:
- vesikulært og bulløst utslett;
- vaskulær papulo-petechial purpura;
- noen ganger - utseendet av subkutane nodulære elementer.
Generelt er hudmanifestasjonene av periarteritis nodosa heterogene og varierte. Generelle tegn kan være:
- arten av utslettet er inflammatorisk;
- utslettet er symmetrisk;
- det er en tendens til hevelse, nekrotiske endringer og blødninger;
- i det innledende stadiet er utslettet lokalisert i regionen av nedre ekstremiteter;
- evolusjonær polymorfisme er notert;
- det er en sammenheng med allerede eksisterende infeksjoner, medisiner, temperaturendringer, allergiske prosesser, autoimmune patologier, nedsatt venøs sirkulasjon.
Hudlesjoner varierer i variasjon, alt fra makuler, knuter og purpura til nekrose, sår og erosjoner.
Nodulær periarteritt hos barn
Juvenil polyarteritt er en form for polyarteritis nodosa som hovedsakelig finnes hos pediatriske pasienter. Denne varianten av sykdomsforløpet er preget av en hyperergisk komponent, de fleste perifere kar er skadet, det er en betydelig risiko for å utvikle tromboangiitt-komplikasjoner i form av tørt vevsnekrose, gangrenøse prosesser. Viscerale lidelser er relativt svake og påvirker ikke utfallet av patologien, men det er en tendens til et langt forløp med periodiske tilbakefall.
Den klassiske formen for juvenil polyarteritt har et alvorlig forløp: nyreskade, høyt blodtrykk, abdominal iskemi, cerebrale vaskulære kriser, betennelse i koronarkarene, pulmonal vaskulitt og tallrike mononeuritt er notert.
Blant årsakene til sykdommen anses hovedsakelig allergiske og smittsomme faktorer. Den klassiske formen for periarteritis nodosa er assosiert med virusinfeksjon med hepatitt B. Ofte noteres sykdomsutbruddet sammen med akutte luftveisvirusinfeksjoner, mellomørebetennelse og betennelse i mandlene, noe sjeldnere ved introduksjon av vaksiner eller medikamentell behandling. En genetisk predisposisjon er heller ikke utelukket: ofte finnes revmatologiske, allergiske eller vaskulære patologier hos de direkte slektningene til et sykt barn.
Forekomsten av periarteritis nodosa i barndommen er ukjent: sykdommen diagnostiseres svært sjelden.
Patogenese skyldes ofte immunkomplekse prosesser med en økning i komplementaktivitet og leukocyttakkumulering i området for fiksering av immunkomplekser. En betennelsesreaksjon oppstår i veggene til småkaliber og middels kaliber arterielle stammer. Som et resultat utvikler proliferativ-destruktiv vaskulitt, vaskulærsengen deformeres, blodsirkulasjonen hemmes, blodets reologiske og koagulerende egenskaper forstyrres, trombose og vevsiskemi noteres. Gradvis dannes veggfibrose, aneurismer med en diametral størrelse på opptil 10 mm dannes.
Stages
Periarteritis nodosa kan finne sted i akutte, subakutte og kroniske tilbakevendende stadier.
- Det akutte stadiet er preget av en kort innledende periode, med intens generalisering av vaskulære lesjoner. Sykdomsforløpet er alvorlig fra det øyeblikket det debuterer. Pasienten har høy temperatur av typen remitterende feber, kraftig svette, sterke leddsmerter, myalgi, magesmerter. Med nederlaget til den perifere sirkulasjonen oppstår en rask dannelse av brede foci av hudnekrose, og en distal gangrenøs prosess utvikler seg. Med skade på indre organer noteres intense vaskulære-cerebrale kriser, hjerteinfarkt, polynevritt og intestinal nekrose. Den akutte perioden kan spores i 2-3 måneder eller mer, opptil ett år.
- Det subakutte stadiet begynner gradvis, hovedsakelig hos pasienter med dominerende lokalisering av den patologiske prosessen i området av de indre organene. I flere måneder har pasienter subfebril temperatur, eller temperaturen stiger periodisk til høye hastigheter. Det er progressiv avmagring, ledd- og hodepine. Deretter er det en akutt utvikling av en cerebrovaskulær krise, eller abdominalt syndrom eller polynevritt. Patologien forblir aktiv i opptil tre år.
- Det kroniske stadiet kan observeres i både akutte og subakutte sykdomsprosesser. Pasienter begynner vekslende perioder med forverring og forsvinning av symptomer. I løpet av de første årene oppstår tilbakefall hver sjette måned, deretter kan remisjonene bli lengre.
Akutt nodulær periarteritt
Den akutte fasen av periarteritis nodosa fortsetter vanligvis alvorlig, siden visse vitale organer er påvirket. I tillegg til kliniske manifestasjoner er vurderingen av sykdomsaktivitet også påvirket av indikatorer på laboratorieendringer, selv om de ikke er spesifikke nok. Det kan være en økt ESR, eosinofili, leukocytose, en økning i gammaglobuliner og mengden CEC, en reduksjon i nivået av komplement.
Periarteritis nodosa er preget av enten et fulminant kurs eller periodiske akutte faser mot bakgrunnen av konstant progresjon av patologien. Et dødelig utfall kan oppstå nesten når som helst med utvikling av nyre- eller kardiovaskulær svikt, skade på fordøyelseskanalen (perforert tarminfarkt er spesielt livstruende). Lidelsen i nyrene, hjertet og sentralnervesystemet forverres ofte av vedvarende arteriell hypertensjon, noe som fører til alvorlige senkomplikasjoner, som også kan føre til at pasienten dør. I fravær av behandling er femårsoverlevelsen beregnet til ca. 13 %.[11]
Komplikasjoner og konsekvenser
Alvorlighetsgraden av pasientens tilstand og sannsynligheten for komplikasjoner skyldes en jevn økning i blodtrykket, opp til 220/110-240/170 mm Hg. Kunst.
Det aktive stadiet av sykdommen ender ofte med cerebrale sirkulasjonsforstyrrelser. Progresjonen av patologien fører til det faktum at hypertensjon blir ondartet, hjerneødem oppstår, hos noen pasienter utvikles kronisk nyresvikt, hjerneblødning og nyreruptur.
Ofte dannes et nyresyndrom, iskemi i det juxtaglomerulære nyreapparatet utvikles, og mekanismen til renin-angiotensin-aldosteron-systemet forstyrres.
Fra fordøyelseskanalen er utviklingen av lokale og diffuse sår, foci av nekrose og intestinal koldbrann, betennelse i vedlegget notert. Pasienter har et intenst magesmerter syndrom, tarmblødning kan utvikles, tegn på peritoneal irritasjon vises. Inflammatoriske lidelser i tarmen har ikke histologiske tegn på ulcerøs kolitt. Det kan være indre blødninger, pankreatitt med pankreonekrose, infarkt i milt og lever.
Skader på nervesystemet kan kompliseres av utviklingen av en cerebral vaskulær krise, som manifesterer seg brått, med hodepine og oppkast. Da mister pasienten bevisstheten, kloniske og toniske kramper, plutselig hypertensjon noteres. Etter et angrep oppstår ofte lesjoner i hjernen, som er ledsaget av blikklammelse, diplopi, nystagmus, ansiktsasymmetri og synshemming.
Generelt er periarteritis nodosa en livstruende patologi og krever tidligst mulig diagnose og aggressiv permanent behandling. Bare under slike forhold er det mulig å oppnå stabil remisjon og unngå utvikling av alvorlige farlige konsekvenser.
Utfall av nodulær periarteritt
Mer enn 70 % av pasientene med periarteritis nodosa har økt blodtrykk og utvikling av tegn på progressiv nyresvikt i løpet av de første 60 dagene fra sykdomsutbruddet. Skade på nervesystemet er mulig, med bevaring av følsomhet, men begrensning av motorisk aktivitet.
Karene i bukhulen kan bli betent, noe som resulterer i sterke magesmerter. Farlige komplikasjoner blir ofte sår i mage og tarm, galleblærenekrose, perforering og bukhinnebetennelse.
Koronarkar påvirkes sjeldnere, men følgende utfall er også mulig: pasienter utvikler hjerteinfarkt. Når blodårene er skadet, oppstår slag.
I fravær av behandling dør nesten alle pasienter i løpet av de første årene fra patologiens begynnelse. De vanligste problemene som fører til døden: omfattende arteritt, infeksjonsprosesser, hjerteinfarkt, hjerneslag.
Diagnostikk periarteritis nodosa
Diagnostiske tiltak begynner med innsamling av klager fra pasienten. Spesiell oppmerksomhet trekkes til tilstedeværelsen av utslett, dannelsen av nekrotiske foci og ulcerøse hudlesjoner, smerter i området av utslettet, i ledd, kropp, lemmer, muskler, samt generell svakhet.
En ekstern undersøkelse av hud og ledd er obligatorisk, plasseringen av utslett og sårhetssone vurderes. Lesjoner palperes nøye.
For å vurdere nivået av sykdomsaktivitet, utføres laboratorietester:
- generell klinisk detaljert blodprøve;
- generell terapeutisk biokjemisk blodprøve;
- vurdering av nivået av serumimmunoglobuliner i blodet;
- studie av nivået av komplement med dets fraksjoner i blodet;
- vurdering av konsentrasjonen av C-reaktivt protein i blodplasma;
- bestemmelse av revmatoid faktor;
- generell undersøkelse av urinvæsken.
Med periarteritis nodosa, hematuri, cylindruria og proteinuri finnes i urinen. En blodprøve avslører nøytrofil leukocytose, anemi og trombocytose. Det biokjemiske bildet er representert av en økning i fraksjonene av γ og α2-globuliner, fibrin, sialinsyrer, seromucoid, C-reaktivt protein.
Instrumentell diagnostikk utføres for å avklare diagnosen. Spesielt utføres en muskel-skjelettbiopsi: i biomaterialet tatt fra underbenet eller fremre bukvegg finner man inflammatoriske infiltrater og nekrosesoner i karveggene.
Periarteritis nodosa er ofte ledsaget av aneurismale vaskulære forandringer som er synlige under undersøkelse av fundus.
Doppler-ultralyd av nyrekarene hjelper til med å bestemme stenose. Vanlig røntgen av brystet visualiserer en økning i lungemønsteret og et brudd på konfigurasjonen. Et elektrokardiogram og ultralydundersøkelse av hjertet kan oppdage kardiopati.
Et mikropreparat som kan brukes til studier er mesenterialarterien i det eksudative eller proliferative stadiet av arteritt, subkutant vev, sural nerve og muskler. Lever- og nyreprøver kan gi et falskt negativt resultat på grunn av prøvetakingsfeil. I tillegg kan en slik biopsi forårsake blødninger fra udiagnostiserte mikroaneurismer.
Et makropreparat i form av utskåret patologisk endret vev fikseres i en løsning av etanol, klorheksidin, formalin for videre histologisk undersøkelse.
En biopsi av vev som ikke er påvirket av patologi er upraktisk, siden periarteritis nodosa har en fokal karakter. Derfor tas vev for biopsi, hvis lesjon er bekreftet av en klinisk studie.
Hvis det kliniske bildet er minimalt eller fraværende, kan elektromyografi og prosedyrer for vurdering av nerveledning identifisere området for den foreslåtte biopsien. Ved skade på huden er det å foretrekke å fjerne biomateriale fra dype lag eller PZhK, unntatt overflatelagene (viser feilaktige indikatorer). Testikkelbiopsi er også ofte upassende.
Diagnostiske kriterier
Diagnosen av nodulær periarteritt er basert på anamnesedataene, på de karakteristiske symptomene, på resultatene av laboratoriediagnostikk. Det er verdt å merke seg at endringer i laboratorieparametre er uspesifikke, siden de hovedsakelig gjenspeiler stadiet av patologisk aktivitet. Gitt dette, skiller eksperter følgende diagnostiske kriterier for sykdommen:
- Smerter i musklene (spesielt i underekstremitetene), generell svakhet. Diffus myalgi, som ikke påvirker området av korsryggen og skuldrene.
- Smerter i testiklene, ikke relatert til infeksjonsprosesser eller traumatiske skader.
- Ujevn cyanose på huden på lemmer og kropp, som livedo reticularis.
- Vekttap på mer enn 4 kg, som ikke er forbundet med dietter og andre kostholdsendringer.
- Polynevropati eller mononeuritt med alle nevrologiske tegn.
- Økning i diastolisk blodtrykk over 90 mm Hg. Kunst.
- En økning i blodurea (mer enn 14,4 mmol / liter - 40 mg%) og kreatinin (mer enn 133 μmol / liter - 1,5 mg%), som ikke er relatert til dehydrering eller urinveisobstruksjon.
- Tilstedeværelsen av HBsAg, eller tilsvarende antistoffer i blodet (viral hepatitt B).
- Vaskulære endringer på arteriogrammet i form av aneurismer og okklusjoner av viscerale arterielle kar, uten sammenheng med aterosklerotiske endringer, fibromuskulære dysplastiske prosesser og andre ikke-inflammatoriske patologier.
- Påvisning av granulocytisk og mononukleær celleinfiltrasjon av vaskulære vegger under morfologisk diagnostikk av biomateriale tatt fra arterielle kar av liten og middels kaliber.
Bekreftelse av minst tre kriterier gjør det mulig å stille diagnosen periarteritis nodosa.
Klassifisering
Det er ingen generelt akseptert klassifisering av nodulær periarteritt. Spesialister systematiserer vanligvis sykdommen i henhold til etiologiske og patogenetiske tegn, i henhold til histologiske trekk, alvorlighetsgraden av kurset og klinisk bilde. Det store flertallet av utøvere bruker en morfologisk klassifisering basert på kliniske endringer i vev, på dybden av lokalisering og kaliber av skadede kar.
Følgende kliniske typer av sykdommen er delt inn:
- Den klassiske varianten (renal-visceral, renal-polyneuritisk) er preget av skade på nyrene, sentralnervesystemet, det perifere nervesystemet, hjertet og fordøyelseskanalen.
- Monoorgan-nodulær variant - en mild type patologi, manifestert av visceropati.
- Den dermato-trombangiske varianten er en sakte progressiv form, som er ledsaget av en økning i blodtrykket, utvikling av nevritt og nedsatt perifer blodstrøm på grunn av utseendet av knuter langs det vaskulære lumen.
- Pulmonal (astmatisk) variant - manifestert av endringer i lungene, bronkial astma.
I følge den internasjonale klassifiseringen ICD-10 opptar nodulær vaskulær betennelse klasse M30 med følgende fordeling:
- M30.1 - allergisk type med lungeskade.
- M30.2 - ungdomstype.
- M30.3 - endringer i slimete vev og nyrer (Kawasaki syndrom).
- M30.8 - andre forhold.
I henhold til arten av forløpet av nodulær periarteritt er følgende former for patologi delt inn:
- Den fulminante formen er en ondartet prosess der nyrene påvirkes, trombose av tarmkarene oppstår, nekrose av tarmsløyfene. Prognosen er spesielt negativ, pasienten dør innen ett år fra sykdomsutbruddet.
- Den raske formen går ikke for raskt, men har ellers mye til felles med det fulminante forløpet. Overlevelsen er dårlig, ofte dør pasienter av plutselig ruptur av nyrearterien.
- Den tilbakevendende formen er preget av suspensjon av sykdomsprosessen som et resultat av behandlingen. Imidlertid fortsetter veksten av patologi med en reduksjon i dosen av legemidler, eller under påvirkning av andre provoserende faktorer - for eksempel på bakgrunn av utviklingen av en infeksiøs-inflammatorisk prosess.
- Den langsomme formen er oftest tromboangitisk. Det strekker seg til perifere nerver og vaskulaturen. Sykdommen kan gradvis øke intensiteten over et tiår eller enda mer, forutsatt at det ikke er noen alvorlige komplikasjoner. Pasienten blir ufør, han trenger konstant pågående behandling.
- Den godartede formen regnes som den mildeste varianten av periarteritis nodosa. Sykdommen fortsetter isolert, de viktigste manifestasjonene finnes bare på huden, det er lange perioder med remisjon. Overlevelsesraten for pasienter er relativt høy - underlagt kompetent og regelmessig behandling.
Kliniske retningslinjer
Diagnosen periarteritis nodosa bør underbygges av relevante kliniske manifestasjoner og laboratoriediagnostiske data. Positive biopsiverdier er viktige for å bekrefte sykdommen. Den tidligste mulige diagnosen er nødvendig: akutt-aggressiv terapi bør startes før patologien sprer seg til vitale organer.
Kliniske symptomer ved periarteritis nodosa kjennetegnes ved uttalt polymorfisme. Symptomer på sykdommen med og uten HBV er like. Den mest akutte utviklingen er typisk for patologien til legemiddelgenese.
Pasienter med mistanke om periarteritis nodosa anbefales å utføre en histologi som avslører et typisk bilde av fokal nekrotiserende arteritt med blandet celleinfiltrasjon i karveggen. Den mest informative regnes som en biopsi av skjelettmuskler. Under biopsi av indre organer øker risikoen for indre blødninger betydelig.
For å bestemme behandlingstaktikken, bør pasienter med periarteritis nodosa deles i henhold til alvorlighetsgraden av patologien, så vel som den refraktære typen av sykdomsforløpet, som ikke er preget av en omvendt symptomatisk utvikling, eller til og med en økning i klinisk aktivitet som svar på en og en halv måneds klassisk patogenetisk terapi.
Differensiell diagnose
Periarteritis nodosa er primært differensiert fra andre kjente systemiske patologier som påvirker bindevevet.
- Mikroskopisk polyarteritt er en form for nekrotiserende vaskulitt som påvirker kapillærkar, så vel som venuler og arterioler, med dannelse av anti-nøytrofile antistoffer. For sykdommen er utseendet av glomerulonefritt typisk, en sen gradvis økning i blodtrykket, raskt økende nyresvikt, utvikling av nekrotiserende alveolitt og lungeblødning.
- Wegeners granulomatose er ledsaget av utvikling av vevdestruktive endringer. Sår vises på slimet i nesehulen, neseseptumet er perforert og lungevevet desintegrerer. Anti-nøytrofile antistoffer påvises ofte.
- Revmatoid vaskulitt er preget av utseendet av trofiske ulcerøse lesjoner på bena, utvikling av polynevropati. Under diagnosen vurderes nødvendigvis graden av det artikulære syndromet (tilstedeværelsen av erosiv polyartritt med brudd på konfigurasjonen av leddene), en revmatoid faktor oppdages.
I tillegg vises hudmanifestasjoner som ligner på periarteritis nodosa på bakgrunn av septisk emboli, venstre atrial myxoma. Det er viktig å utelukke septiske tilstander allerede før bruk av immunsuppressiva for behandling av periarteritis nodosa.
En kombinasjon av symptomer som polynevropati, feber, polyartritt finnes hos pasienter med borreliose (et annet navn er borreliose). For å utelukke sykdommen er det nødvendig å spore den epidemiologiske historien. Øyeblikk som lar deg mistenke borreliose er som følger:
- flåttbitt;
- besøk til naturlige fokussoner i perioden med spesiell flåttaktivitet (sen vår - tidlig høst).
For å stille en diagnose utføres en blodprøve for å sjekke forekomsten av antistoffer mot Borrelia.
Hvem skal kontakte?
Behandling periarteritis nodosa
Behandlingen bør være så tidlig og langvarig som mulig, med utnevnelse av et individuelt terapeutisk regime, avhengig av alvorlighetsgraden av kliniske symptomer og stadiet av periarteritis nodosa.
I den akutte perioden er sengeleie obligatorisk, noe som er spesielt viktig hvis de patologiske fociene til periarteritis nodosa er lokalisert på underekstremitetene.
Tilnærmingen til behandling er alltid kompleks, med anbefalt tilsetning av cyklofosfamid (oralt ved 2 mg / kg per dag), som favoriserer akselerasjonen av utbruddet av remisjon og en reduksjon i frekvensen av eksaserbasjoner. For å unngå smittsomme komplikasjoner, brukes cyklofosfamid kun i fravær av effekt fra Prednisolon.
Generelt er behandlingen ofte ineffektiv. Intensiteten av det kliniske bildet kan svekkes ved tidlig utnevnelse av Prednisolon i en mengde på minst 60 mg / dag oralt. For pediatriske pasienter er det hensiktsmessig å foreskrive normalt immunglobulin for intravenøs administrering.
Kvaliteten på behandlingen vurderes i nærvær av positiv dynamikk i det kliniske forløpet, med stabilisering av laboratorie- og immunologiske verdier og en reduksjon i aktiviteten til den inflammatoriske reaksjonen.
Korreksjon eller radikal eliminering av samtidige patologier som kan påvirke forløpet av periarteritis nodosa negativt anbefales. Slike patologier inkluderer foci av kronisk betennelse, diabetes mellitus, livmorfibroider, kronisk venøs insuffisiens, etc.
Ekstern behandling for erosjoner og sår innebærer bruk av 1-2% oppløsninger av anilinfargestoffer, epiteliserende salvepreparater (Solcoseryl), hormonelle salver, enzymmidler (Iruskol, Himopsin), applikatorpåføring av Dimexide. Ved knop påfør tørr varme.
Medisiner
Legemidler som er effektive i behandlingen av periarteritis nodosa:
- Glukokortikoider: Prednisolon 1 mg/kg to ganger daglig oralt i 2 måneder, med ytterligere reduksjon i dosering til 5-10 mg/dag om morgenen (dag etter dag) inntil kliniske symptomer forsvinner. Mulige bivirkninger: forverring eller utvikling av magesår og duodenalsår, svekket immunitet, ødem, osteoporose, nedsatt sekresjon av kjønnshormoner, grå stær, glaukom.
- Immunsuppressiva (hvis glukokortikoider er ineffektive), cytostatika (Azathioprin i det aktive stadiet av patologi, 2-4 mg / kg per dag i en måned, med en ytterligere overgang til en vedlikeholdsdose på 50-100 mg / dag i halvannen til to år), cyklofosfamid oralt 1-2 mg / kg per dag i 2 uker med en ytterligere gradvis reduksjon i dosering. Med en intensiv økning i den patologiske prosessen foreskrives 4 mg / kg per dag i tre dager, deretter 2 mg / kg per dag i en uke, med en gradvis reduksjon i dosen over tre måneder. Den totale varigheten av behandlingen er minst ett år. Mulige bivirkninger: undertrykkelse av det hematopoetiske systemet, redusert motstand mot infeksjoner.
- Pulsbehandling i form av metylprednisolon 1000 mg eller deksametason 2 mg/kg per dag intravenøst i tre dager. Samtidig, på den første dagen, administreres cyklofosfamid i en dose på 10-15 mg/kg per dag.
Et kombinert behandlingsregime med bruk av glukokortikoider og cytostatika er berettiget:
- efferent behandling i form av plasmaferese, lymfocytoferese, immunosorpsjon;
- antikoagulantbehandling (Heparin 5 tusen enheter 4 ganger daglig, Enoxiparin 20 mg daglig subkutant, Nadroparin 0,3 mg daglig subkutant;
- antiplatebehandling (pentoxifyllin 200-600 mg per dag oralt, eller 200-300 mg per dag intravenøst; Dipyridamol 150-200 mg per dag; Reopoliglyukin 400 mg intravenøst drypp, annenhver dag, i mengden 10 infusjoner; 75 mg daglig klopidogrel );
- ikke-steroide antiinflammatoriske legemidler, ikke-selektive COX-hemmere (Diklofenak 50-150 mg per dag, Ibuprofen 800-1200 mg per dag);
- selektive COX-2-hemmere (Meloxicam eller Movalis 7,5-15 mg per dag daglig med måltider, Nimesulide eller Nimesil 100 mg to ganger daglig, Celecoxib eller Celebrex 200 mg per dag);
- aminokolinmidler (hydroksyklorokin 0,2 g per dag);
- angioprotektorer (Pamidin 0,25-0,75 mg tre ganger daglig, Xanthinol nikotinat 0,15 g tre ganger daglig, i en måned);
- enzympreparater (Wobenzym 5 tabletter tre ganger om dagen i 21 dager, deretter - 3 tabletter tre ganger om dagen i lang tid);
- antivirale og antibakterielle legemidler;
- symptomatiske legemidler (legemidler for å normalisere blodtrykket, for å normalisere hjerteaktivitet, etc.);
- vasodilatorer og kalsiumkanalblokkere (f.eks. Corinfar).
Terapi med cyklofosfamid utføres bare hvis det er sterke indikasjoner og hvis glukokortikosteroidmidler er ineffektive. Mulige bivirkninger ved å ta stoffet: myelotoksiske og hepatotoksiske effekter, anemi, steril hemorragisk blærebetennelse, alvorlig kvalme og oppkast, sekundær infeksjon.
Behandling med immunsuppressiva bør ledsages av månedlig overvåking av blodparametre (generelt blodtelling, blodplatenivå, aktivitet av serumlevertransaminaser, alkalisk fosfatase og bilirubin).
Systemiske glukokortikosteroider tas (administreres) hovedsakelig om morgenen, med en obligatorisk gradvis reduksjon i dosen og en økning i administrasjonsintervallet (introduksjon).
Fysioterapi behandling
Fysioterapi for nodulær periarteritt er kontraindisert.
Urtebehandling
Til tross for at periarteritis nodosa er en ganske sjelden patologi, finnes det fortsatt alternative behandlinger for denne lidelsen. Imidlertid må muligheten for urtebehandling avtales på forhånd med den behandlende legen, siden det er nødvendig å ta hensyn til alvorlighetsgraden av sykdommen og sannsynligheten for uønskede bivirkninger.
I de tidlige stadiene av periarteritis nodosa kan bruk av urtepreparater være berettiget.
- Pass gjennom en kjøttkvern tre mellomstore sitroner, 5 ss. L. Nellik, blandet med 500 ml honning og hell 0,5 liter vodka. Alt blandes godt, helles i en krukke, lukkes med lokk og sendes til kjøleskapet i 14 dager. Deretter filtreres tinkturen og begynner å ta 1 ss. L. Tre ganger om dagen, en halv time før måltider.
- En ekvivalent vegetabilsk blanding tilberedes av reinfann, immortelle og elecampane jordstengler. Ta 1 ss. L. Blanding, hell et glass kokende vann, insister i en halv time. Ta 50 ml infusjon tre ganger om dagen før måltider.
- En tilsvarende blanding tilberedes av tørkede fiolette blomster, strengblader og tørkede tyttebær. Hell 2 ss. L. Blanding av 0,5 liter kokende vann, insister til det er avkjølt. Ta 50 ml 4 ganger om dagen, mellom måltidene.
- Bland 1 ss. L. Immortelle, malurt og elecampane, hell 1 liter. Kokende vann, insister i to timer. Deretter filtreres infusjonen og tas tre ganger om dagen, 100 ml.
En enkel og effektiv måte å styrke de vaskulære veggene med periarteritis nodosa er regelmessig bruk av grønn te. Du bør drikke 3 kopper av drikken hver dag. I tillegg kan du ta alkoholtinkturer av lokke eller ginseng, som vil hjelpe deg med å bli kvitt uønskede manifestasjoner av sykdommen så snart som mulig. Slike tinkturer kan kjøpes på ethvert apotek.
Kirurgi
Kirurgisk behandling er ikke den viktigste for periarteritis nodosa. Operasjonen kan kun indikeres i en kritisk stenoserende tilstand, klinisk forårsaket av regional iskemi, eller ved okklusjon av hovedarterielle stammer (Takayasus arteritt). Andre indikasjoner for kirurgisk behandling er:
- tromboangiitt obliterans;
- perifer koldbrann og andre irreversible endringer i vev;
- subfaryngeal stenose ved Wegeners granulomatose (mekanisk utvidelse av luftrøret i kombinasjon med lokal bruk av glukokortikosteroider).
Nødkirurgi er foreskrevet for abdominale komplikasjoner: tarmperforeringer, peritonitt, tarminfarkt, etc.
Forebygging
Det er ikke noe klart konsept for forebygging av periarteritis nodosa, siden de sanne årsakene til sykdommen ikke er fullstendig kjent. Du bør definitivt unngå eksponering for faktorer som kan provosere utviklingen av patologi: unngå hypotermi, fysisk og psyko-emosjonell overbelastning, lev en sunn livsstil, spis riktig, beskytt deg mot bakterielle og virusinfeksjoner.
Når de første mistenkelige tegnene på sykdommen vises, må du besøke en lege så snart som mulig: i dette tilfellet øker sjansene for å diagnostisere og behandle periarteritis nodosa i den innledende fasen av utviklingen.
Forebygging av forverringer av sykdommen hos pasienter med remisjon av periarteritis nodosa reduseres til regelmessig dispensarobservasjon, systematisk vedlikehold og styrkende behandling, eliminering av allergener, forebygging av selvmedisinering og ukontrollert medisinering. Pasienter med vaskulitt eller periarteritis nodosa bør ikke få sera eller vaksineres.
Prognose
I fravær av behandling av nodulær periarteritt inntreffer døden innen fem år hos 95 pasienter av hundre. Samtidig forekommer de aller fleste tilfeller av død hos pasienter i de første 90 dagene av sykdommen. Dette kan skje hvis patologien er feilaktig eller utidig diagnostisert.
Hovedårsakene til dødsfall ved periarteritis nodosa er omfattende vaskulær betennelse, tillegg av smittsomme patologier, hjerteinfarkt og hjerneslag.[12]
Rettidig bruk av glukokortikoidmedisiner øker femårsoverlevelsen med mer enn halvparten. En enda mer optimal effekt kan oppnås ved en kombinasjon av glukokortikosteroider med cytostatika. Hvis det er mulig å oppnå fullstendig forsvinning av symptomene på sykdommen, er sannsynligheten for forverring estimert til omtrent 56-58%. Skader på ryggradsstrukturer og hjernen anses som en ugunstig faktor for prognosen.[13]
Genetisk betinget periarteritis nodosa i barndommen blir fullstendig kurert i omtrent hvert andre tilfelle. Hos 30% av barna har sykdommen en vedvarende forsvinning av symptomer på bakgrunn av konstant medisinsk støtte. Dødelighet i tidlig alder er 4%: døden skyldes skade på hjernestrukturer, kraniale nerver.[14]
Selv med et gunstig resultat krever periarteritis nodosa regelmessig revmatologisk overvåking. [15]For å unngå tilbakefall, bør pasienten passe seg for infeksjonssykdommer, plutselige endringer i temperaturen, eventuelle selvbehandlingsalternativer. I noen tilfeller kan tilbakefall bli provosert av graviditet eller abort.

