
Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Akutt postoperativ endoftalmitt
Medisinsk ekspert av artikkelen
Sist anmeldt: 04.07.2025
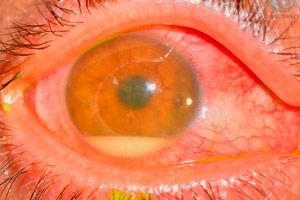
Fører til postoperativ endoftalmitt
De forårsakende agensene er oftest koagulase-negative stafylokokker (f.eks. Staph. epidemidis), gram-positive (f.eks. Staph. aureus) og gram-negative (f.eks. Pseudomonas sp., Proteus sp.) mikroorganismer.
Smittekilden er vanskelig å identifisere. Den vanligste årsaken anses å være pasientens egen bakterieflora i øyelokkene, konjunktiva og tårekanalene. Andre potensielle smittekilder inkluderer forurensede løsninger, instrumenter, miljøet, inkludert operasjonspersonell.
Symptomer postoperativ endoftalmitt
Alvorlighetsgraden av endoftalmitt avhenger av patogenets virulens.
- Ekstremt alvorlig kjennetegnes av smerte, betydelig synshemming, øyelokkødem, kjemose, konjunktivalinjeksjon, hyoidsekresjon, hornhinneinfiltrater og stort hypopyon.
- Moderat alvorlighetsgrad kjennetegnes av tap av fibrinøst ekssudat inn i det fremre kammeret, mindre hypopyon, vitreitt, fravær av fundusrefleks og umulighet for oftalmoskopi selv i indirekte lys.
- Den milde formen kan være ledsaget av kun mindre smerter, fravær eller lett hypopyon og bevaring av noe fundusrefleks med mulighet for partiell oftalmoskopi med et indirekte oftalmoskop.
Å bestemme tidsintervallet fra kirurgi til utvikling av endoftalmittsymptomer kan være nyttig for å foreslå årsaken. For eksempel er Staph. aureus og grampositive bakterier vanligvis tilstede 2–4 dager etter operasjon med alvorlig endoftalmitt. Staph. epidermidis og koagulase-negative kokker opptrer vanligvis 5–7 dager etter operasjon med mindre alvorlige symptomer.
Diagnostikk postoperativ endoftalmitt
- Påvisning av patogenet i kammervannet eller glasslegemet bekrefter diagnosen. En negativ reaksjon utelukker imidlertid ikke tilstedeværelsen av infeksjon. Prøvetaking på operasjonsstuen består av følgende:
- en 0,1 ml prøve av kammervann tas ved aspirasjon med en nål på en tuberkulinsprøyte fra det eksisterende andre snittet;
- Glasslegemeprøven tas best med en mini-vitrector gjennom pars plana 3,5 mm fra limbus. Hvis en mini-vitrector ikke er tilgjengelig, er et alternativ en partiell sklerotomi 3,5 mm fra limbus med aspirasjon av det flytende glasslegemet fra midten av glasslegemet ved hjelp av en nål på en tuberkulinsprøyte. Glasslegeme i et volum på 0,1-0,3 ml tilsettes blodagar, flytende tioglukolat og Sabourand-agar. Hvis ferdiglagde medier ikke er tilgjengelige, er et godt alternativ å plassere prøven i spesielle ferdiglagde blodprøveplater. Noen få dråper plasseres også på glass med Gram- eller Giemsa-farging.
- Vitrektomi er kun indisert ved akutte infeksjonsprosesser og redusert synsevne i forhold til lysoppfatning. Ved høyere synsskarphet (fra håndbevegelser og over) er vitrektomi ikke nødvendig.
- De foretrukne antibiotikaene er amikacin og ceftazidin, som er følsomme for de fleste grampositive og gramnegative bakterier, og vankomycin, som er følsomt for koagulase-negative og koagulase-positive kokker. Amikacin er synergistisk med vankomycin, men er potensielt mer retinotoksisk enn ceftazidin og har ikke synergistisk effekt med vankomycin.
- Intravitreal antibiotikaadministrasjon starter umiddelbart etter at patogentypen er identifisert og øyeeplets tetthet er redusert. Amikacin (0,4 mg i 0,1 ml) eller ceftazidin (2,0 mg i 0,1 ml) og vankomycin (1 mg i 1,0 ml) injiseres sakte i midtvitrealhulen ved hjelp av en nål. Nålens skråkant bør rettes fremover for å sikre minimal kontakt mellom legemidlet og makula. Etter den første injeksjonen bør sprøyten kobles fra og nålen blir værende i hulrommet for å administrere den andre injeksjonen. Hvis sannsynligheten for dannelse av bunnfall er høy, bør to forskjellige nåler med forskjellige antibiotika brukes. Etter at nålen er trukket ut, administreres en parabulbar injeksjon av antibiotikaen;
- Parabulbære injeksjoner av vankomycin 25 mg og ceftazidin 100 mg eller gentamicin 20 mg og cefuroksim 125 mg gjør det mulig å oppnå terapeutiske konsentrasjoner. De foreskrives daglig i 5–7 dager, avhengig av tilstanden;
- lokal terapi brukes sparsomt, unntatt i tilfeller ledsaget av infeksiøs keratitt;
- Systemisk behandling er tvilsom. Endophthalmitis Vitrektomi Study Group viste at generell administrering av ceftazidin og amikacin er ineffektiv. Disse antibiotikaene, som er vannløselige, har svak aktivitet mot grampositive bakterier og lav permeabilitet for synsorganet. Kanskje andre antibiotika, som lipidløselige kinoloner (f.eks. ciprofloksacin, ofloksacin) og imepenem, som har bedre permeabilitet og et bredt antimikrobielt spektrum, er mer effektive. Svaret på dette spørsmålet gjenstår å få i løpet av fremtidige studier.
- Steroidbehandling gis etter antibiotika for å redusere betennelse. Steroider er mindre farlige bare hvis bakteriene er følsomme for antibiotikaen.
- parabulbær betametason 4 mg eller deksametason 4 mg (1 ml) daglig i 5–7 dager, avhengig av tilstanden;
- oralt prednisolon 20 mg 4 ganger daglig i 10–14 dager i alvorlige tilfeller;
- lokalt deksametason 0,1 %, først hvert 30. minutt, deretter sjeldnere.
- Videre behandling og omfang bestemmes avhengig av den isolerte bakteriekulturen og det kliniske bildet.
- Tegn på forbedring inkluderer en svekkelse av den cellulære reaksjonen og en reduksjon av hypopyon og fibrinøst ekssudat i fremre kammer. I denne situasjonen endres ikke behandlingen uavhengig av testresultatene.
- Hvis resistente bakteriekulturer isoleres og det kliniske bildet forverres, bør antibiotikabehandlingen endres.
- Behandlingsresultatene er dårlige til tross for kraftig og korrekt terapi (i 55 % av tilfellene er oppnådd synsskarphet 6/60 eller lavere).
I noen tilfeller kan nedsatt syn være assosiert med retinotoksisitet av antibiotika, spesielt aminoglykosider. FAG viser hypofluorescens på grunn av iskemi.
Hva trenger å undersøke?
Differensiell diagnose
- Rester av linsemateriale i det fremre kammeret eller glasslegemet kan forårsake akutt fremre uveitt.
- En toksisk reaksjon kan oppstå på irrigasjonsvæsken eller fremmedlegemer som brukes under operasjonen. Sjeldnere utvikles en uttalt fibrinøs film på den fremre overflaten av den intraokulære linsen. I dette tilfellet er høye doser steroider (lokalt eller parabulbart) i kombinasjon med sykloplastik effektive, men synekier med den intraokulære linsen kan utvikles.
- Kompleks eller langvarig kirurgi fører til hornhinneødem og uveitt, som oppdages umiddelbart i den postoperative perioden.
Hvem skal kontakte?
Forebygging
Optimal forebygging er ennå ikke fastslått. Følgende tiltak kan imidlertid være nyttige.
- Preoperativ behandling av eksisterende infeksjoner som stafylokokkblefaritt, konjunktivitt, dakryocystitt, og hos personer med proteser, sanering av det kontralaterale hulrommet.
- Innføring av povidonjod før operasjon:
- En kommersielt tilgjengelig 10 % betadinløsning som brukes til hudpleie fortynnes med saltvann for å oppnå en konsentrasjon på 5 %;
- To dråper av den fortynnede løsningen injiseres i konjunktivalsekken noen minutter før operasjonen, og forsiktige manipulasjoner bidrar til å fordele løsningen over øyets overflate. Denne løsningen kan brukes til å behandle øyelokkene før øyelokkspekulum påføres;
- Før operasjonen skylles øyeeplet med saltvannsoppløsning.
- Nøye plassering av øyelokkspekulum, som innebærer å isolere øyevippene og øyelokkkantene.
- Profylaktisk administrering av antibiotika
- Postoperativ administrering av antibiotika i sub-Tenon-rommet er mye brukt, men bevis for metodens effektivitet er utilstrekkelig;
- Intraoperativ irrigasjon av fremre kammer med tilsetning av antibiotika (vankomycin) til infusjonsløsningen kan være et effektivt tiltak, men samtidig bidra til fremvekst av resistente bakteriestammer.


 [
[