
Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Blefarokonjunktivitt
Medisinsk ekspert av artikkelen
Sist anmeldt: 29.06.2025
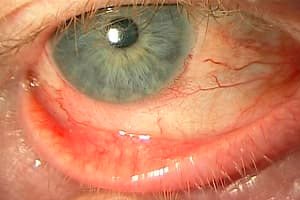
Blefarokonjunktivitt er en inflammatorisk øyesykdom, hvis essens er betennelse i øyets slimhinne (konjunktiva) og øyelokk. Typiske symptomer er smerte, betennelse, svie og tørrhet i øyet. Sykdommen kan ha en annen etiologi, men patogenesen er basert på den inflammatoriske prosessen. Faren ved denne sykdommen er at den kan ha en tendens til progresjon og rask utvikling av komplikasjoner. Oftest, mot bakgrunnen av betennelse, utvikles en infeksjonsprosess, som deretter fører til at øyet begynner å pusse, og tilhørende patologier utvikles.
Epidemiologi
Statistisk sett er den inflammatoriske prosessen i øyeområdet nesten alltid ledsaget av infeksjon. Bakteriologiske studier utført av en rekke forfattere-forskere med deltakelse av pasienter med blefarokonjunktivitt har tillatt å etablere følgende etiologiske struktur av patologien: assosiasjoner representert av 2 og 3 typer mikroorganismer dominerer hos pasienter (46 %). Av disse: S. aureus + E. coli - 12 %; S. aureus + C. albicans - 8 %; S. aureus + S. pneumoniae - 8 %; S. aureus + S. pneumoniae - 8 %.aureus + S. pneumoniae S.pyogenes - 8 %; S. aureus + S. pyogenes + Streptococcus spp. - 8 %; S. aureus + Streptococcus spp. + Bacteroides spp. - I gruppen pasienter med alvorlige øyepatologier og komplisert blefarokonjunktivitt, dominerer assosiasjoner representert av 4 og 5 typer mikroorganismer (55 %). Av disse: S. Aureus + E. Coli + Peptostreptococcus spp + Monococcus spp - 16,5 %; S. Aureus + C. Albicans + E. Coli + S. epidermidis - S. Aureus + C. Albicans + E. Coli + S. Epidermidis - 16,5 %.epidermidis - 16,5 %; S. Aureus + E. Coli + Klebsiella pneumonia + C. Albicans + Enterococcus spp - 11 %; S. Aureus + S. epidermidis + H. influenzae + S. pyogenes + E. Coli - 11 %.
Ved analyse av aldersindikatorer fant vi at i 30–35 % av tilfellene observeres blefarokonjunktivitt hos barn i det første leveåret, i 25–30 % av tilfellene – hos barn fra 1 til 12 år. Hos personer fra 12 til 35 år observeres puss i øynene mye sjeldnere – ikke mer enn 5 % av registrerte tilfeller av patologi. De resterende 35–40 % forekommer hos personer over 35 år. Etter å ha analysert de etiologiske faktorene som ligger til grunn for utviklingen av blefarokonjunktivitt, kom vi til den konklusjonen at årsaken til utviklingen av denne patologien i 95 % av tilfellene er en inflammatorisk prosess komplisert av bakteriell infeksjon.
Fører til blefarokonjunktivitt
Det kan være mange årsaker: utvikling av betennelse, infeksjon (bakteriell, viral). Noen typer blefarokonjunktivitt utvikler seg mot bakgrunn av allergiske reaksjoner, soppinfeksjon. Årsaken til blefarokonjunktivitt kan være spasmer, rus, samt et brudd på metabolske prosesser og lokal blodsirkulasjon, både i øyets slimhinner og på netthinnenivå, hjernen. Blefarokonjunktivitt kan være en konsekvens av en generell somatisk sykdom, eller infeksjonssykdom. Ofte utvikler det seg med forkjølelse, hypotermi, etter operasjon, spesielt i øyet, hjernen.
Risikofaktorer
Ulike kategorier av mennesker faller inn i risikogruppen. Først og fremst er dette personer som har en historie med kroniske, sjeldnere - akutte øyesykdommer. Ulike traumer, kirurgiske inngrep, spesielt hvis de er ledsaget av brudd på øyets integritet, har en negativ innvirkning. Samtidige patologier, spesielt ulike metabolske forstyrrelser som aterosklerose, diabetes mellitus, anoreksi, fedme kan betraktes som risikofaktorer. Utvikling av patologi i synsorganene kan føre til forstyrrelser i metabolismen av karbohydrater, proteiner, fett, mangel på eller overskudd av vitaminer og mineraler. Spesielt viktige for det visuelle sansesystemet er B-vitaminer, vitamin K, vitamin A, E, samt mineraler som svovel, sink, kobber og jern.
Risikofaktorer inkluderer ulike infeksjonsfokus i kroppen, vedvarende virusinfeksjon, mikrofloraforstyrrelser. Det er kjente tilfeller av utvikling av blefarokonjunktivitt mot parasitter, i nærvær av hudmidd (demodex). Dette er forbundet med høy risiko for at disse mikroorganismene trenger inn i øyet. Følgelig utvikler det seg en inflammatorisk og infeksiøs prosess på stedet der patogener trenger inn, som ofte ledsages av dannelse av puss. Kontaktlinser kan også betraktes som en risikofaktor, siden kontakten mellom øyets slimhinne og linsen skaper et oksygenfritt miljø. I dette miljøet er det optimale forhold for reproduksjon av mikroorganismer (anaerober), som kan forårsake betennelse og pussdannelse.
Samtidige generelle sykdommer kan også betraktes som risikofaktorer. Slike sykdommer der en person tar antibiotika, antivirale eller antiinflammatoriske legemidler påvirker spesielt negativt. Dette skyldes at disse legemidlene forstyrrer det lokale immunforsvaret, krenker koloniseringsmotstanden til slimhinner, noe som fører til økt risiko for forurensning av øyet med patogener.
Blefarokonjunktivitt diagnostiseres ofte hos nyfødte, barn i det første leveåret, spesielt de som er født for tidlig eller har lav kroppsvekt. Dette skyldes at barn i denne alderen ennå ikke har en fullt dannet mikroflora, og øyet er i tilpasningsfasen til nye forhold. Følgelig har miljøfaktorer en skadelig effekt på både selve øyet og slimhinnen. Potensielle risikofaktorer, mot bakgrunnen av hvilke en patologisk prosess i det visuelle systemet kan utvikle seg, inkluderer overarbeid, brudd på visuell hygiene og økt øyebelastning.
Risikoen øker også hvis en person gjennomgår aldersrelaterte endringer, den biokjemiske og hormonelle bakgrunnen forstyrres, og immuniteten reduseres.
Patogenesen
Patogenesen er primært basert på den inflammatoriske prosessen i slimhinnen i øyet (konjunktiva) og øyelokket. Patogenesen bestemmes i stor grad av årsaken og utløsende faktorer som utløser selve den inflammatoriske prosessen. Gradvis kan en bakteriell infeksjon slutte seg til, siden en aseptisk (ikke-inflammatorisk) prosess i kroppen sjelden observeres. Gradvis kan puss dukke opp, noe som ofte ses som et tegn på bakteriell infeksjon. Alt dette fører til ytterligere forstyrrelse av mikrofloraen, reduksjon av forsvars- og kompensasjonsmekanismer, og forstyrrelse av hormonbakgrunnen.
Den inflammatoriske prosessen utvikler seg på en standard måte: leukocytter, lymfocytter og nøytrofiler ankommer infeksjonsfokuset. Alle disse cellene produserer aktivt inflammatoriske faktorer. De produserer også mediatorer, interleukiner, cytokiner og andre mediatorer som ganske raskt aktiverer lokal immunitet, og ulike kompenserende og beskyttende reaksjoner utvikles. De er ofte ledsaget av svie og tåre.
Symptomer blefarokonjunktivitt
Symptomene avhenger av patologiens forløp. Så symptomene på blefarokonjunktivitt kan være både akutte og kroniske. For det første er det tegn på slimhinnesykdommer, som manifesterer seg i form av sprøhet og rødhet i slimhinnene. Mot denne bakgrunnen utvikler det seg smerte, svie og tørrhet i øyet. Gradvis intensiveres symptomene, det er tåreflod, noen ganger kraftig purulent utflod. For det andre svekkes øyets funksjonelle evner betydelig. Spesielt er det tegn på tretthet, synet kan bli svekket og fotofobi.
De første tegnene på blefarokonjunktivitt er klager over en følelse av blokkering i øyet, kløe, svie, tåredannelse, smerter, økt tretthet og rennende øyne. Alle disse symptomene har en tendens til å øke betydelig mot kvelden. Ofte dannes det en hinne på øyets overflate eller på øyelokket, som gjør det umulig å se bildet tydelig gjennom. Det ser ut som om øyet er dekket av et hvitt slør. Synsskarpheten avtar, alle silhuetter oppfattes uskarpe.
Det første tegnet kan være forekomsten av puss, som alle de viktigste symptomene på patologien begynner med. Spesielt merkbar er dannelsen av puss om morgenen. Dette skyldes at tåreapparatet ikke er aktivt om natten, puss vaskes ikke bort av tårer. Følgelig manifesterer den seg om morgenen med intens opphopning. Det bør tas i betraktning at puss akkumuleres direkte på overflaten av slimhinnen, under øyelokket, noe som fremmer betennelse i selve slimhinnen og øyelokket. I løpet av denne perioden er det vanligvis ganske vanskelig å åpne øyet, fordi øyelokkene sitter fast sammen, og det utvikles ofte ødem.
Blefarokonjunktivitt hos barn
En av de vanligste sykdommene hos barn er blefarokonjunktivitt, som skyldes en rekke faktorer. Hos nyfødte og barn i det første leveåret observeres derfor patologien oftest, og den forløper mest alvorlig. Dette skyldes øyets umodenhet og dets funksjonelle manglende forberedelse til aktiv funksjon, samt motstand mot smittsomme faktorer. Hos barn i tidlig førskolealder er patologien hovedsakelig forbundet med høyt aktivitetsnivå og manglende overholdelse av hygieniske normer. Barn i denne alderen er derfor preget av nysgjerrighet og et stort ønske om å lære og studere alt nytt. Barn leker ofte i sandkassen, på bakken, får skitne hender i ansiktet og øynene. Inntrengning av fremmedlegemer og forurensninger kan forårsake en tilsvarende reaksjon, som er ledsaget av utviklingen av en inflammatorisk og smittsom prosess.
Hos barn i grunnskolealder er blefarokonjunktivitt hovedsakelig forbundet med økende øyebelastning og tilpasning av øyet til nye og høye belastninger. Dermed blir barnets ledende aktivitet pedagogisk og ikke lek. Dette er forbundet med økt belastning på det visuelle systemet, overbelastning og økt tilpasning.
I ungdomsårene har barn ofte blefarokonjunktivitt, som utvikler seg mot bakgrunn av økt sensibilisering av kroppen, mot bakgrunn av hyppige infeksjons- og somatiske sykdommer. I løpet av denne perioden har barn som regel reduserte tilpasningsevner i kroppen, immunitetstilstand, mikroflora, det er aktive hormonelle forandringer. Også hos ungdom observeres ofte allergiske, autoimmune reaksjoner, økt sensibilisering.
Som de første alarmerende symptomene som indikerer utviklingen av blefarokonjunktivitt hos barn kan være øyesmerter, svie, økt tåreproduksjon, økt tretthet.
Selvbehandling bør aldri praktiseres, da det kan forstyrre homeostasen i hele det visuelle systemet betydelig, forårsake alvorlige komplikasjoner.
Skjemaer
Avhengig av kriteriene som ligger til grunn for klassifiseringen, finnes det flere typer blefarokonjunktivitt. Derfor skilles det mellom akutt og kronisk blefarokonjunktivitt, avhengig av sykdommens manifestasjon. Ved akutt patologi utvikles akutt synshemming, symptomene øker kraftig, det er smerte, svie og økt tåreproduksjon. Kronisk blefarokonjunktivitt er karakterisert ved tegn som latent, latent forløp og gradvis økning i symptomene på patologien. Avhengig av den etiologiske faktoren som provoserte utviklingen av patologien, kan man skille mellom allergisk, demodektisk, viral, herpetisk, meibomsk og purulent blefarokonjunktivitt.
Akutt blefarokonjunktivitt.
Det er en betennelse som påvirker øyelokkene og konjunktiva i øyet, og forårsaker rødhet, kløe, hevelse og noen ganger utskillelse av slim eller puss fra øyet. Denne tilstanden kan være forårsaket av en rekke faktorer, inkludert bakterielle, virusinfeksjoner, allergiske reaksjoner eller eksponering for ytre irritanter.
Karakteristiske tegn og symptomer på akutt blefarokonjunktivitt inkluderer:
- Rødhet og hevelse i øyelokkene og konjunktiva. Konjunktiva er den gjennomsiktige membranen som dekker det hvite i øyet og innsiden av øyelokkene. Betennelse gjør den rød og hovent.
- Kløe og svie. Vanlige følelser som kan være ganske irriterende.
- Utflod fra øynene, som kan være slimete eller purulent avhengig av årsaken til betennelsen. Om morgenen kan øyelokkene være klissete på grunn av uttørking av utfloden under søvn.
- Følelse av fremmedlegeme i øyet og økt tåreproduksjon.
- Lysfølsomhet, eller fotofobi, kan også ses, spesielt hvis betennelsen er alvorlig.
Behandling av akutt blefarokonjunktivitt avhenger av årsaken. Bakterieinfeksjoner kan kreve antibiotika i form av dråper eller øyesalver. Virusinfeksjoner, som herpesvirus, kan behandles med antivirale medisiner. Allergiske reaksjoner kontrolleres ofte med antihistaminer og unngår kontakt med allergener.
Kronisk blefarokonjunktivitt.
Kronisk blefarokonjunktivitt er en langvarig og tilbakevendende betennelsestilstand i øyelokkkantene og konjunktiva i øyet. Denne tilstanden er karakterisert av en langvarig betennelsesprosess som kan vare i måneder eller til og med år, med perioder med forverring og reduksjon av symptomer.
Her er noen kjennetegn ved kronisk blefarokonjunktivitt:
- Gjentatte symptomer: Pasienter med kronisk blefarokonjunktivitt kan oppleve periodiske forverringer av symptomer som kløe, svie, sandete øyne, tunge øyelokk og økt tåreproduksjon.
- Forandringer i øyelokkkanten: Betennelse i øyelokkkanten kan føre til ulike forandringer som rødhet, hevelse, skorpedannelse, fortykkelse av kantene og tap av øyevipper.
- Utseende av kaviar og kamedoner: Gulaktig kaviar (oljeaktig utflod fra meibomkjertlene) og komedoner (blokkering av meibomske tubuli) kan dannes på øyelokkkanten, noe som kan føre til ubehag og forverre betennelse.
- Utvikling av kronisk konjunktivitt: Betennelse i øyets konjunktiva kan også bli kronisk, noe som manifesterer seg ved rødhet, hevelse og hyperplasi av blodårer på overflaten av øyeeplet.
- Tilknyttede tilstander: Kronisk blefarokonjunktivitt kan være assosiert med andre tilstander som rosacea, seboreisk dermatitt, demodekose og allergiske reaksjoner.
- Langtidsbehandling kreves: Behandling av kronisk blefarokonjunktivitt krever ofte en langsiktig og systematisk tilnærming, inkludert regelmessig øyelokkhygiene, påføring av topiske medisiner (f.eks. dråper eller salver) og behandling av tilhørende tilstander.
Kronisk blefarokonjunktivitt kan redusere pasientens livskvalitet betydelig, så det er viktig å ha regelmessige kontroller hos en øyelege og følge behandlingsanbefalinger for å håndtere symptomer og forhindre forverring.
Allergisk blefarokonjunktivitt.
Det er en allergisk betennelse i øyelokkene og konjunktiva som kan oppstå på grunn av eksponering av kroppen for ulike allergener. Det er en av de vanligste allergiske øyesykdommene.
Kjennetegn på allergisk blefarokonjunktivitt inkluderer:
- Kløe og irritasjon: Pasienter klager ofte over alvorlig kløe og ubehag i øyelokkene og konjunktiva.
- Rødhet i øynene og øyelokkene: Øynene kan være røde, og huden rundt øyelokkene kan også være betent og rød.
- Tåreproduksjon: Økt tåreproduksjon er et av de typiske tegnene på allergisk øyebetennelse.
- Hevelse i øyelokkene og omkringliggende vev: Under påvirkning av den allergiske prosessen kan øyelokkene hovne opp og bli tykkere.
- Fotoreaksjon: Lysfølsomheten kan være økt, noe som kan forårsake ømhet og ubehag i sterke lysforhold.
- Mukopurulent sekresjon: I noen tilfeller har pasienter en mukopurulent sekresjon fra øynene.
- Følelse av sand i øynene: Pasienter kan føle at de har noe i øynene, som sand eller et fremmedlegeme.
- Synshemming: Midlertidig synshemming på grunn av hevelse og irritasjon i øynene kan forekomme.
Behandling av allergisk blefarokonjunktivitt inkluderer vanligvis bruk av antihistamin øyedråper eller salver, antiinflammatoriske dråper og påføring av kalde kompresser for å lindre symptomer. Ved alvorlig allergisk reaksjon kan systemiske antihistaminer eller kortikosteroider være nødvendig under medisinsk tilsyn.
Demodectisk blefarokonjunktivitt
Forårsaket av reproduksjon av demodexer, som er mikroskopiske midd som vanligvis lever i meibomkjertlene i øyelokkkantene hos mennesker. Her er hovedtrekkene ved denne sykdommen:
- Årsak: Demodekose blefarokonjunktivitt er forårsaket av parasittisering av demodexer i meibomkjertlene, som er der disse middene spiser og formerer seg.
- Symptomer: Karakteristiske symptomer på demodectisk blefarokonjunktivitt inkluderer rødhet i øyelokkkantene, kløe, svie, en følelse av sand i øyet, utflod fra øyet, ofte om morgenen etter søvn, og mulig skorpedannelse ved roten av øyevippene.
- Diagnose: For å diagnostisere demodektisk blefarokonjunktivitt er det vanlig å skrape overflaten av øyelokkkantene for å undersøke innholdet under et mikroskop for tilstedeværelse av demodexer.
- Behandling: Behandling av demodektisk blefarokonjunktivitt inkluderer bruk av antidemodektiske legemidler, som permetrin eller ivermektin, som kan påføres som topiske dråper eller salver. Maskering og øyelokkmassasje kan også anbefales for å rense kjertlene for midd og unngå at de dukker opp igjen.
- Forebygging: Forebygging av demodektisk blefarokonjunktivitt innebærer regelmessig øyelokk- og øyehygiene, inkludert rengjøring av øyelokkene for sminke og andre forurensninger, og unngå kontakt med forurensede overflater.
- Tilknyttede tilstander: Demodekose blefarokonjunktivitt kan være assosiert med andre hudsykdommer som rosacea eller seboreisk dermatitt, så behandling krever noen ganger en omfattende tilnærming til håndtering av disse tilstandene.
Viral blefarokonjunktivitt.
Det er en betennelsestilstand forårsaket av virus som påvirker konjunktiva (slimhinnen i øyet) og kantene av øyelokket. Denne tilstanden kan være forårsaket av en rekke virus, inkludert adenovirus, herpesvirus og andre. Her er de viktigste kjennetegnene på viral blefarokonjunktivitt:
- Smittsom natur: Viral blefarokonjunktivitt er en smittsom sykdom som overføres ved kontakt. Det kan oppstå ved berøring av forurensede overflater eller bærere av viruset, samt gjennom aerosoloverføring.
- Symptomer: Karakteristiske symptomer på viral blefarokonjunktivitt inkluderer rødhet i konjunktiva og øyelokkskanten, hevelse, svie, kløe, en følelse av sand i øyet, lysfølsomhet, tåreproduksjon og rikelig tåreproduksjon. Pasienter kan også ha utflod fra øyet som kan være uklar eller inneholde puss.
- Inkubasjonsperiode: Inkubasjonsperioden for viral blefarokonjunktivitt kan variere avhengig av virustypen, men varierer vanligvis fra noen få dager til en uke.
- Spredning: Viral blefarokonjunktivitt kan lett spres fra person til person, spesielt i nærkontaktsmiljøer som barnegrupper, familieinteraksjon og offentlige steder.
- Virale agenser: Viral blefarokonjunktivitt kan forårsakes av en rekke virus, men de vanligste er adenovirus (spesielt type 3, 4 og 8) og herpesvirus (HSV-1 og HSV-2).
- Behandling: Behandling av viral blefarokonjunktivitt innebærer vanligvis bruk av symptomatiske tiltak som kalde kompresser for å lindre hevelse og irritasjon, og bruk av topiske antivirale dråper eller salver for å forkorte sykdomsperioden og redusere risikoen for spredning av viruset.
- Forebygging: Viktige tiltak for å forhindre viral blefarokonjunktivitt inkluderer regelmessig håndvask, unngå kontakt med forurensede overflater og forhindre overføring til andre.
Herpetisk blefarokonjunktivitt.
Herpetisk blefarokonjunktivitt er en form for betennelsessykdom forårsaket av herpesviruset som påvirker øyelokkskanten og konjunktiva i øyet. Denne tilstanden kan være forårsaket av enten herpes type 1 (HSV-1), som ofte er assosiert med leppe- og ansiktsherpes, eller herpes type 2 (HSV-2), som oftere er assosiert med genital herpes. Her er hovedtrekkene ved herpetisk blefarokonjunktivitt:
- Viral involvering: Herpetisk blefarokonjunktivitt er forårsaket av herpesviruset, som kan infisere øyelokkskanten og konjunktiva i øyet, noe som forårsaker betennelse og ulike kliniske manifestasjoner.
- Symptomfunksjoner: Symptomer på herpetisk blefarokonjunktivitt kan omfatte rødhet i øyelokket og/eller konjunktiva, hevelse, kløe, svie, en følelse av sand i øyet, lysfølsomhet og blemmer eller sårdannelse i øyelokkkanten og konjunktivaloverflaten.
- Tilbakefall: Herpetisk blefarokonjunktivitt er vanligvis preget av periodiske forverringer, som kan oppstå mot bakgrunn av svekket immunitet, stress eller andre provoserende faktorer.
- Spredning av viruset: Herpesvirus kan spre seg til nærliggende områder av øyet og ansiktshuden, noe som forårsaker andre former for viruslesjoner som herpetisk keratitt (betennelse i hornhinnen) eller herpetisk dermatitt (betennelse i huden).
- Behandling: Behandling av herpetisk blefarokonjunktivitt inkluderer bruk av antivirale medisiner i form av topiske dråper eller øyesalver for å redusere betennelse og kontrollere tilbakefall. Alvorlige eller tilbakevendende tilfeller kan kreve systemisk antiviral behandling under veiledning av en lege.
- Forebygging av overføring: Fordi herpes er et smittsomt virus, er det viktig å ta forholdsregler for å forhindre overføring til andre, inkludert å unngå øye- og hudkontakt under en forverring og praktisere god hygiene.
- Regelmessig undersøkelse: Pasienter med herpetisk blefarokonjunktivitt bør undersøkes regelmessig av en øyelege for evaluering av øyet og anbefalinger for videre behandling og pleie.
Purulent blefarokonjunktivitt.
Det er en form for inflammatorisk sykdom som kjennetegnes av tilstedeværelsen av purulent utflod i området rundt øyelokkskanten og/eller på overflaten av konjunktiva. Her er hovedkjennetegnene på purulent blefarokonjunktivitt:
- Purulent utflod: Et av hovedtegnene på purulent blefarokonjunktivitt er tilstedeværelsen av purulent utflod ved øyelokkskanten og/eller på øyets overflate. Dette kan fremstå som en gulaktig eller grønnaktig utflod.
- Rødhet og hevelse: Betennelsen som følger med purulent blefarokonjunktivitt kan føre til rødhet og hevelse i øyelokkkantene og konjunktiva.
- Sårhet og ubehag: Pasienter med purulent blefarokonjunktivitt kan oppleve sårhet, brennende følelse eller kløe i området rundt øyelokkskanten og øyet.
- Dannelse av en vinget internasjonal bulla (børste): I noen tilfeller av purulent blefarokonjunktivitt kan det oppstå en vinget internasjonal bobledannelse, som er en abscess som dannes ved kanten av øyelokket. Den er vanligvis fylt med puss og kan kreve drenering.
- Mulig synshemming: Ved alvorlig og langvarig purulent blefarokonjunktivitt, spesielt uten tilstrekkelig behandling, kan synshemming på grunn av komplikasjoner eller infeksjon i hornhinnens rot forekomme.
- Behandling: Behandling av purulent blefarokonjunktivitt inkluderer vanligvis bruk av antibiotika for topiske formål i form av øyedråper eller salver, påføring av varme kompresser for å lindre hevelse og redusere betennelse, og hygieniske prosedyrer for å rengjøre øyelokkene og fjerne purulent utflod.
Meibomsk blefarokonjunktivitt.
Det er en betennelsestilstand som påvirker meibomsk (talgkjertlene) i kantene av øvre og nedre øyelokk, samt konjunktiva. Denne tilstanden er ofte ledsaget av tilstander som seboreisk dermatitt, rosacea eller kronisk blefaritt. Her er de viktigste kjennetegnene på meibomsk blefarokonjunktivitt:
- Meibomsk kjertelsykdom: Meibomsk blefarokonjunktivitt er preget av betennelse i meibomskjertlene, som skiller ut en oljeaktig sekresjon som er nødvendig for å beskytte og fukte øyet.
- Cyster og komedoner: Betennelse i meibomkjertlene kan føre til dannelse av cyster og komedoner (blokkering av utgangskanalene til meibomkjertlene). Dette kan forårsake blokkering av sekresjonsstrømmen og redusert sekresjon.
- Symptomer: Symptomer på meibomsk blefarokonjunktivitt kan inkludere en følelse av sand eller fremmedlegeme i øyet, svie, kløe, rødhet i øyelokkkantene og hevelse. I noen tilfeller kan økt tåreproduksjon eller symptomer på øyeirritasjon forekomme.
- Gjentatte eksaserbasjoner: Meibomsk blefarokonjunktivitt er ofte en kronisk tilstand med perioder med eksaserbasjoner og symptomreduksjon.
- Omfattende behandling: Behandling av meibomsk blefarokonjunktivitt inkluderer ofte påføring av varme kompresser for å myke opp og gjøre oljen i meibomkjertlene flytende, massering av øyelokkkantene for å lindre blokkeringer og stimulere frigjøring av oljeaktig sekresjon, påføring av topiske medisiner (som dråper eller salver) for å redusere betennelse og bekjempe infeksjon, og regelmessig øyelokkhygiene.
- Tilknyttede tilstander: Meibomsk blefarokonjunktivitt er ofte assosiert med andre tilstander som seboreisk dermatitt, rosacea eller demodekose.
- Legens råd: Ved mistanke om meibomsk blefarokonjunktivitt er det viktig å oppsøke en øyelege eller øyespesialist for evaluering og effektiv behandling.
Meibomitt
Det er en betennelsessykdom i meibomkjertlene, som sitter i øyelokkene. Disse kjertlene skiller ut et oljeaktig sekret som bidrar til å smøre øyets overflate og forhindre at tårevæsken fordamper. Betennelse i meibomkjertlene kan være forårsaket av en rekke faktorer, inkludert infeksjon, blokkering av kjertlenes utgangskanaler og anatomiske trekk.
Kjennetegn ved meibomitt inkluderer:
- Hevelse og rødhet i øyelokket: Sykdommen er vanligvis ledsaget av hevelse og rødhet i øyelokkområdet, spesielt i basalmarginen.
- Sårhet: Betente meibomske kjertler kan være smertefulle ved berøring eller trykk.
- Rødhet i øyelokkskanten: Betennelse kan føre til rødhet i øyelokkskanten, noe som noen ganger forårsaker ubehag og kløe.
- Sekresjon: Noen ganger kan det skilles ut et gulaktig eller hvitaktig sekresjon fra meibomkjertlene, spesielt når øyelokket presses.
- Chalaziondannelse: Ved langvarig og utilstrekkelig behandlet meibomitt kan det utvikles en chalazion, en større cyste som dannes fra meibomkjertelen.
- Ubehag ved blunking: Noen pasienter kan oppleve ubehag eller smerter ved blunking på grunn av betennelse i meibomkjertlene.
Behandling av meibomitt innebærer vanligvis hygieniske prosedyrer som å påføre varme kompresser og massasje av øyelokkene, samt å ta betennelsesdempende eller antibiotiske dråper eller salver.
Chalazion
En chalazion er en betennelsessykdom i meibomkjertelen, som manifesterer seg ved dannelsen av en cyste i øvre eller nedre øyelokk. Her er hovedtrekkene ved en chalazion:
- Cystedannelse: En chalazion begynner vanligvis med dannelsen av en liten masse eller klump i kanten av øvre eller nedre øyelokk. Det kan være smertefullt eller ubehagelig å berøre.
- Langsom utvikling: En chalazion kan utvikle seg sakte over tid. Cysten kan være liten og smertefri i starten, men etter hvert som den vokser, kan den bli mer følbar.
- Rødhet og hevelse: Det kan være rødhet og hevelse rundt en dannet cyste, spesielt hvis betennelsen øker.
- Sekresjon: Fett kan samle seg inne i cysten, som noen ganger kan komme ut som en oljeaktig sekresjon.
- Ubehag ved migrasjon: Avhengig av cystens størrelse og plassering, kan det forårsake ubehag når øvre eller nedre øyelokk migrerer, spesielt når det masseres eller trykkes.
- Mulig arrdannelse: Hvis en chalazion vedvarer over lengre tid, eller hvis den kommer tilbake, kan det utvikles arrvev i øyelokkområdet.
- Sjelden infisert: En chalazion blir vanligvis ikke infisert, men i sjeldne tilfeller kan den bli en smittekilde, spesielt hvis den åpnes eller skades på egenhånd.
En chalazion kan gå over av seg selv, men hvis den er langvarig, tilbakevendende eller betydelig ubehagelig, anbefales det å oppsøke en øyelege for evaluering og behandling. Behandlingen kan omfatte påføring av varme kompresser, øyelokkmassasje, påføring av topiske medisiner eller, i noen tilfeller, kirurgisk fjerning av cysten.
Komplikasjoner og konsekvenser
Blefarokonjunktivitt kan være ledsaget av ugunstige konsekvenser og komplikasjoner, spesielt i fravær av tilstrekkelig behandling, eller hvis den ikke behandles fullstendig. Som en av de viktigste komplikasjonene bør man vurdere keratitt, som er en sykdom der det utvikles betennelse i hornhinnen i øyet. I fravær av behandling reduseres synet gradvis, og det oppstår uklarhet i hornhinnen. Blant de farligste komplikasjonene bør vinklet konjunktivitt tilskrives. Denne sykdommen, hvis spesifikke tegn er betennelse i øyets slimhinne, det vaskulære laget som ligger under konjunktiva. I sjeldne tilfeller kan det utvikles svulster i øyet, det vaskulære laget. Øyenerven kan bli påvirket, noe som ofte ender med vevsnekrose og blindhet.
Diagnostikk blefarokonjunktivitt
Grunnlaget for å diagnostisere enhver øyesykdom er en oftalmologisk undersøkelse. Den utføres på øyelegens kontor, med bruk av spesialutstyr og instrumenter. Under undersøkelsen vurderes øyets slimhinners tilstand visuelt, dets synlige strukturer, øyelokkenes tilstand, vaskulaturen, og det må legges merke til inflammatoriske, traumatiske, dystrofiske prosesser og andre forandringer. Det er obligatorisk å undersøke øyets fundus ved hjelp av spesialutstyr (utstyr, mørkerom, forstørrelsesglass, linser er nødvendig). Det kan være nødvendig å kontrollere synet ved hjelp av standardmetoder. Det finnes mange andre metoder for øyeundersøkelse, som brukes på spesialiserte klinikker og avdelinger ved indikasjoner for ytterligere undersøkelse.
Laboratoriediagnostikk
Innen oftalmologi brukes hovedsakelig mikrobiologiske (bakteriologiske, virologiske), immunologiske, serologiske og immunhistokjemiske metoder. De brukes når det er indikasjoner og mistanke om bakterielle, virale og immunologiske patologier, utvikling av onkologiske prosesser i øyeområdet. Standardmetoder, som kliniske blodprøver, urinanalyse, avføringsanalyse, biokjemiske og immunologiske studier, er også ofte nødvendige. Men de er effektive og informative hovedsakelig ved inflammatoriske og bakterielle prosesser, med redusert immunitet, inkludert lokal immunitet. Disse analysene lar deg vurdere det overordnede bildet av patologien, vurdere hva som er forstyrret i kroppen, lar deg anta årsaken til den patologiske prosessen, dens alvorlighetsgrad, lar deg vurdere effektiviteten av behandlingen, prosesser i dynamikk, forutsi varigheten og resultatene av behandlingen. For eksempel antyder en endring i leukocyttformelen, som indikerer utviklingen av en virus- eller bakteriell infeksjon, at den inflammatoriske prosessen i øynene er en konsekvens av generelle lidelser i kroppen, som oppstår på bakgrunn av aktivering av viral eller bakteriell mikroflora. Da kan det være nødvendig med en svært spesifikk oftalmologisk undersøkelse for å avklare dataene.
Spesifikke analyser som brukes i oftalmologi inkluderer studiet av øyesekreter, skrubbsår og utstryk fra slimhinnen i øyet, øyelokket, studiet av tårer, skyllevann, øyevipper, purulente sekreter, ekssudat, histologiske studier av vevsprøver.
Instrumentell diagnostikk
Ulike typer utstyr brukes til å vurdere øyets fundustilstand, vevsstruktur og slimhinner, undersøke øyets vaskulatur og oppdage reaksjoner på bestemte stimuli. Ved hjelp av spesielle reagenser kan man skape en eller annen effekt, spesielt utvide pupiller, sette kontrastkar, visualisere linsen eller andre individuelle strukturer i øyet. Metoder brukes til å måle intraokulært og intrakranielt trykk.
Instrumentelle metoder inkluderer metoder som gjør det mulig å ta et bilde og vurdere øyets tilstand, eller dets individuelle strukturer i statikk eller dynamikk. Enkelte metoder gjør det mulig å registrere endringer som skjer i øyet i normal tilstand, i hvile, når man utfører visse handlinger. Man kan analysere øyebevegelser, muskelsammentrekning, pupillreaksjon på lys, mørke, tilførsel av kjemikalier og kontrast. Det finnes også en rekke metoder for å vurdere den funksjonelle aktiviteten til ikke bare det visuelle sensoriske systemet, men også de ledende elementene, inkludert synsnerven, refleksbuen, samt de relevante delene av hjernen som er ansvarlige for å behandle visuelle signaler.
Differensiell diagnose
Grunnlaget for differensialdiagnose er behovet for å skille mellom ulike tilstander og sykdommer som utvikler lignende symptomer. Først og fremst er det nødvendig å skille blefarokonjunktivitt fra andre bakterielle og virussykdommer. Det er viktig å utelukke ondartede, degenerative, dystrofiske forandringer i øyets grunnleggende strukturer. Det er viktig å skille blefarokonjunktivitt fra selve blefaritten, konjunktivitt, keratitt, keratokonjunktivitt og vinkelpatologier. Om nødvendig vil legen foreskrive ytterligere spesialistkonsultasjoner, samt tilleggsmetoder for forskning (laboratorie, instrumentell).
En populær prosedyre er undersøkelse av øyeutflod. Dette vil vise arten av den inflammatoriske prosessen, noe som i stor grad avgjør videre behandling. For studien tas det en liten mengde slimhinneavløsning (en vattpinne fra konjunktivaloverflaten) under spesielle sterile forhold. Deretter pakkes materialet sterilt og leveres i samsvar med alle nødvendige transportbetingelser for videre studier i laboratoriet, hvor det evalueres.
Videre utføres en bakteriologisk og virologisk undersøkelse, som gjør det mulig å identifisere årsaken til blefarokonjunktivitt. Dermed vil den tilsvarende bakterien, som er årsaken til sykdommen, bli isolert og identifisert i en inflammatorisk prosess av bakteriell opprinnelse. Ved en viral prosess isoleres viruset, og dets kvantitative og kvalitative egenskaper gis. I tillegg er det mulig å velge et effektivt antiseptisk legemiddel, velge dose og konsentrasjon som vil ha ønsket effekt.
Differensialdiagnosen mellom blefarokonjunktivitt og andre øyesykdommer innebærer å vurdere de ulike kliniske tegnene og egenskapene til hver tilstand. Slik kan du stille en differensialdiagnose mellom blefarokonjunktivitt og disse tilstandene:
-
- Iridosyklitt er en betennelse i iris og ciliærlegemet.
- De viktigste symptomene inkluderer øyesmerter, fotofobi, rødhet i øyet og tåkesyn.
- Differensiering gjøres ved oftalmoskopi og evaluering av inflammatoriske forandringer i øyet.
-
- Keratokonjunktivitt er en betennelse i hornhinnen og konjunktiva, ofte forårsaket av en allergisk reaksjon.
- Symptomer inkluderer rødhet, kløe, tåredannelse og en følelse av sand i øynene.
- Differensiering gjøres ved å evaluere hornhinnen ved hjelp av spesialiserte teknikker som skanningslasertomografi (OCT) eller fluoresceinangiografi.
Vinkelformet konjunktivitt:
- Vinkelformet konjunktivitt er preget av betennelse i øyekrokene, ofte forårsaket av bakteriell infeksjon eller seboreisk dermatitt.
- De viktigste symptomene inkluderer rødhet, hevelse og muko-purulent utflod fra øyekrokene.
- Differensiering kan være basert på utslippets art og resultatet av bakteriologisk analyse.
-
- Blefaritt er en betennelse i øyelokkskanten, vanligvis forårsaket av en bakteriell infeksjon eller demodektose.
- Symptomer inkluderer rødhet, kløe, irritasjon og oljeaktige, separerende skjell ved den basale kanten av øyelokkene.
- Differensiering kan omfatte evaluering av øyelokksmarginen, type sekresjon og respons på behandling.
-
- Keratitt er en betennelse i hornhinnen som kan være forårsaket av infeksjon, traumer, allergier eller andre årsaker.
- De viktigste symptomene inkluderer øyesmerter, tåkesyn, fotofobi og rødhet i hornhinnen.
- Differensiering inkluderer evaluering av arten av hornhinnebetennelse, bakteriologiske og virologiske testresultater og respons på antibiotikabehandling.
Hvis det er tvil eller usikkerhet rundt diagnosen, er det viktig å oppsøke en erfaren øyelege for videre evaluering og behandling.
Hvem skal kontakte?
Behandling blefarokonjunktivitt
Behandling av blefarokonjunktivitt kan involvere flere metoder og trinn som varierer avhengig av årsaken og alvorlighetsgraden av tilstanden. Her er de generelle behandlingsprinsippene og trinnene som kan anvendes:
- Rens og hygiene: Det første trinnet i behandlingen er å rense øyelokkene. Dette kan omfatte bruk av varme kompresser for å myke opp skorpene og skille dem fra kantene på øyelokkene, og bruk av hygieniske produkter for å fjerne olje, sminke og andre forurensninger fra huden på øyelokkene.
- Påføring av kompresser: Varme kompresser kan bidra til å lindre betennelse, redusere hevelse og forbedre utstryket. Dette kan gjøres med en varm, fuktig vaskeklut eller spesielle varmemasker for øynene.
- Behandling av infeksjon: Hvis blefarokonjunktivitt er forårsaket av en bakteriell infeksjon, kan legen din foreskrive antibiotika i form av topiske dråper eller salver som påføres kantene av øyelokkene.
- Bruk av antiinfeksiøse og antiinflammatoriske dråper: I tillegg til antibiotika kan dråper som inneholder antiseptiske midler og/eller antiinflammatoriske komponenter anbefales for å lindre betennelse og kløe.
- Fjerning av mekaniske irritanter: Hvis blefarokonjunktivitt er forårsaket av allergier eller irritasjon, er det viktig å identifisere og unngå kontakt med allergener eller irritanter.
- Behandling av tilknyttede tilstander: Hvis blefarokonjunktivitt er et symptom på en annen tilstand som seboreisk dermatitt eller rosacea, kan behandling av den underliggende tilstanden også bidra til å forbedre øyehelsen.
- Korrigering av hormonbalanse: Dersom blefarokonjunktivitt er assosiert med hormonell ubalanse, slik det kan være tilfelle med rosacea, kan bruk av hormonelle midler også anbefales.
- Regelmessige kontroller: Når behandlingen har startet, er det viktig å overvåke øynene regelmessig og gå til kontroller hos øyelegen eller allmennlegen.
Effektiv behandling av blefarokonjunktivitt kan kreve en kombinasjon av ulike metoder, avhengig av dine spesifikke omstendigheter. Det er viktig å diskutere med legen din de beste behandlingsalternativene for ditt spesifikke tilfelle.
Forebygging
Grunnlaget for forebygging er å opprettholde normalt immunforsvar, normal tilstand av slimhinner og mikroflora, for å stoppe infeksjonsfokus. Det er viktig å følge hygienereglene. Det er ikke tillatt å få skittent vann, svette eller skitne gjenstander i øyet, selv om noe har kommet inn i øyet. For å opprettholde kroppens normale tilstand kreves et næringsrikt kosthold, overholdelse av dagens regime, arbeid og hvile, samt tilstrekkelig inntak av vitaminer, spesielt vitamin A. Det er viktig å gi øynene hvile, spesielt hvis arbeidet er forbundet med konstant belastning på øynene (sjåfører, arbeid ved datamaskin, med mikroskop). Det er nødvendig å slappe av øynene med jevne mellomrom i løpet av dagen. For å gjøre dette finnes det spesielle øvelser, gymnastikkkomplekser for øynene. Det er også nødvendig å utføre avslappende øvelser, inkludert trataka, meditasjon, kontemplasjon, konsentrasjon, å stirre inn i mørket, å konsentrere seg om et stillestående eller lysende objekt. Dette er alle spesialiserte teknikker for å holde øynene sunne. I tillegg er det nødvendig at maten er rik på karatinoider (vitamin A). Det er viktig å konsumere nok væske.
Prognose
Hvis du oppsøker lege i tide, ta nødvendige tiltak – prognosen kan være gunstig. I andre tilfeller, hvis du ikke følger legens anbefalinger, ikke behandler eller behandler feil – er blefarokonjunktivitt alvorlig og kan føre til ulike komplikasjoner, opp til sepsis og fullstendig synstap, og til og med synstap på selve øyet.

