
Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Benmargsaplasi
Medisinsk ekspert av artikkelen
Sist anmeldt: 04.07.2025
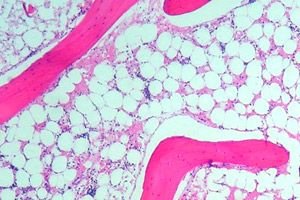
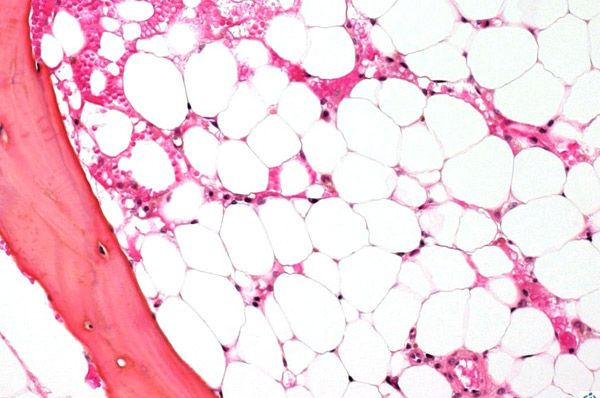
Benmargsaplasi (eller hematopoietisk aplasi) er et syndrom med benmargsinsuffisiens, som omfatter en gruppe lidelser der den hematopoietiske funksjonen som utføres av benmargen er kraftig undertrykt. Konsekvensen av denne lidelsen er utviklingen av pancytopeni (mangel på alle blodceller: leukocytter, erytrocytter og blodplater). Dyp pancytopeni er en livstruende tilstand.
Fører til benmargsaplasi
Årsakene til benmargsaplasi inkluderer følgende:
- Kjemoterapi og strålebehandling.
- Autoimmune lidelser.
- Miljøskadelige arbeidsforhold.
- Ulike virusinfeksjoner.
- Kontakt med ugressmidler og insektmidler.
- Noen medisiner, som de som brukes til å behandle revmatoid artritt eller antibiotika.
- Nattlig hemoglobinuri.
- Hemolytisk anemi.
- Sykdommer i bindevevet.
- Graviditet - beinmargen er skadet på grunn av en pervers reaksjon fra immunsystemet.
Risikofaktorer
Blant risikofaktorene for benmargsaplasi er de som er beskrevet nedenfor.
- kjemiske forbindelser: cytostatika - de bidrar til å stoppe celledeling, de brukes vanligvis til å behandle svulster. En viss dose av slike legemidler kan skade benmargen og forstyrre dannelsen av blodceller; immunsuppressiva - undertrykker kroppens immunsystem, de brukes når det er overdreven aktivering av immunsystemet, noe som skader dets eget friske vev. Hvis du slutter å ta dem, gjenopprettes ofte hematopoiesen;
- stoffer som påvirker kroppen hvis pasienten har individuell overfølsomhet for dem. Dette er antibiotika (antibakterielle legemidler), bensin, kvikksølv, forskjellige fargestoffer, kloramfenikol og gullpreparater. Slike stoffer kan forårsake både reversibel og irreversibel ødeleggelse av benmargsfunksjonen. De kan komme inn i kroppen gjennom huden, ved å puste inn aerosoler, oralt - med vann og mat;
- bestråling med ioniske partikler (stråling) – for eksempel hvis sikkerhetsforskrifter brytes ved kjernekraftverk eller i medisinske institusjoner der svulster behandles med strålebehandling;
- virusinfeksjoner – som influensa, hepatittvirus, etc.
Patogenesen
Patogenesen til benmargsaplasi er ennå ikke fullt ut studert. Flere forskjellige mekanismer for dens utvikling vurderes for tiden:
- Benmarg påvirkes gjennom den pluripotente stamcellen;
- Den hematopoietiske prosessen undertrykkes på grunn av påvirkning av humorale eller cellulære immunmekanismer;
- Komponenter i mikromiljøet begynner å fungere feil;
- Utvikling av mangel på faktorer som fremmer den hematopoietiske prosessen.
- Mutasjoner i gener som forårsaker arvelige benmargssviktsyndromer.
I denne sykdommen reduseres ikke innholdet av komponenter (vitamin B12, jern og protoporfyrin), som er direkte involvert i hematopoiesen, men samtidig kan ikke hematopoietisk vev bruke dem.
Symptomer benmargsaplasi
Benmargsaplasi manifesterer seg avhengig av hvilket cellulært element i blodet som ble påvirket:
- Hvis det er en reduksjon i nivået av røde blodlegemer, oppstår kortpustethet, generell svakhet og andre symptomer på anemi;
- Hvis nivået av hvite blodlegemer synker, oppstår feber og kroppens mottakelighet for infeksjoner øker;
- Hvis blodplatenivået er redusert, er det en tendens til å utvikle hemoragisk syndrom, petekkier og blødning.
Ved delvis rødcelleaplasi i benmargen observeres en kraftig reduksjon i produksjonen av røde blodlegemer, dyp retikulocytopeni og isolert normokrom anemi.
Det finnes medfødte og ervervede former for denne sykdommen. Den andre manifesterer seg i form av ervervet primær erytroblasoftis, samt et syndrom som oppstår med andre sykdommer (dette kan være lungekreft, hepatitt, leukemi, infeksiøs mononukleose eller lungebetennelse, samt sigdcelleanemi, kusma eller ulcerøs kolitt, etc.).
Komplikasjoner og konsekvenser
Komplikasjoner av benmargsaplasi inkluderer:
- Anemisk koma, der bevissthetstap oppstår, utvikling av komatøs tilstand. Det er ingen reaksjon på noen ytre stimuli, siden oksygen ikke kommer inn i hjernen i de nødvendige mengdene - dette skjer på grunn av at nivået av røde blodlegemer i blodet synker raskt og betydelig;
- Ulike blødninger (hemoragiske komplikasjoner) begynner. Det verste alternativet i dette tilfellet er et hemoragisk hjerneslag (en del av hjernen blir gjennomvåt av blod og dør som et resultat);
- Infeksjoner – mikroorganismer (forskjellige sopp, bakterier eller virus) forårsaker smittsomme sykdommer;
- Nedsatt funksjonstilstand i noen indre organer (som nyrer eller hjerte), spesielt med samtidig kronisk patologi.
Diagnostikk benmargsaplasi
Ved diagnostisering av benmargsaplasi studeres pasientens sykehistorie og klager: hvor lenge siden symptomene på sykdommen dukket opp, og hva pasienten forbinder utseendet med.
Deretter avklares pasientens livshistorie:
- Tilstedeværelsen av samtidige kroniske sykdommer hos pasienten.
- Tilstedeværelsen av arvelige sykdommer.
- Har pasienten noen dårlige vaner?
- Det avklares om det er tatt noen medisiner nylig over lengre tid.
- Tilstedeværelsen av svulster hos pasienten.
- Var det kontakt med ulike giftige elementer?
- Ble pasienten utsatt for stråling eller andre strålingsfaktorer?
Etter dette utføres en fysisk undersøkelse. Hudfargen bestemmes (ved benmargsaplasi observeres blekhet), pulsen bestemmes (oftest er den rask) og blodtrykksindikatorene (den er lav). Slimhinner og hud undersøkes for blødninger og purulente vesikler, etc.
Tester
Under prosessen med å diagnostisere sykdommen utføres også noen laboratorietester.
En blodprøve utføres - hvis pasienten har benmargsaplasi, vil en reduksjon i hemoglobinnivået bli oppdaget, samt antall røde blodlegemer. Blodets fargeindeks forblir normal. Antall blodplater med leukocytter synker, og i tillegg til dette forstyrres det korrekte forholdet mellom leukocytter, fordi innholdet av granulocytter synker.
En urintest utføres også for å bestemme tilstedeværelsen av røde blodlegemer i urinen - dette er et tegn på hemorragisk syndrom, eller tilstedeværelsen av leukocytter og mikroorganismer, som er et symptom på utviklingen av smittsomme komplikasjoner i kroppen.
En biokjemisk blodprøve utføres også. Den bestemmer nivåene av glukose, kolesterol, urinsyre (for å identifisere samtidig skade på organer), kreatinin og elektrolytter (natrium, kalium og kalsium).
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
Instrumentell diagnostikk
Under instrumentell diagnostikk utføres følgende prosedyrer.
For å undersøke beinmargen utføres en punktering (piercing, hvor det indre innholdet trekkes ut) av et bein, vanligvis brystbenet eller hoftebeinet. Ved hjelp av en mikroskopisk undersøkelse bestemmes erstatningen av hematopoietisk vev med arr eller fett.
En trefinbiopsi, som undersøker benmargen og dens forhold til nærliggende vev. Under denne prosedyren brukes en spesiell enhet kalt trefin - med dens hjelp tas en kolonne med benmarg fra ilium sammen med periosteum og bein.
Elektrokardiografi, som gjør det mulig å identifisere problemer med ernæring av hjertemuskelen og hjerterytmen.
Hvilke tester er nødvendig?
Differensiell diagnose
Differensialdiagnostikk utføres med følgende sykdommer:
- Nattlig paroksysmal hemoglobinuri;
- Hypoplastisk anemi (og også forbigående erytroblastopeni hos barn);
- Hypersplenisme;
- Myelodysplastisk syndrom;
- Akutt og hårcelleleukemi;
- SKV;
- DIC-syndrom;
- Anemi som utvikler seg som følge av hypofyse, hypotyreose eller leversykdom.
Hvem skal kontakte?
Behandling benmargsaplasi
Det er nesten umulig å eliminere sykdommen ved hjelp av etiotropisk behandling (ved å påvirke årsaken). Fjerning av den provoserende faktoren kan hjelpe (for eksempel å stoppe medisinen, forlate strålingssonen osv.), men i dette tilfellet synker bare graden av benmargsdød, men stabil hematopoiese kan ikke gjenopprettes ved hjelp av denne metoden.
Immunsuppressiv behandling brukes dersom transplantasjon ikke er mulig (det finnes ingen donor som er egnet for pasienten). I dette tilfellet brukes legemidler fra ciklosporin A- eller antilymfocyttglobulin-gruppene. Noen ganger brukes de sammen.
Bruk av GM-CSF (legemidler som stimulerer produksjonen av hvite blodlegemer). Denne behandlingen brukes hvis antallet hvite blodlegemer faller til mindre enn 2x109 g/L. Kortikosteroider kan også brukes i dette tilfellet.
Anabole steroider brukes, som stimulerer proteindannelse.
Følgende metoder brukes i behandlingen av benmargsaplasi:
- Transfusjon av blodelementer.
Transfusjoner utføres med vaskede røde blodlegemer (donorrøde blodlegemer som er frigjort fra proteiner) - denne metoden reduserer alvorlighetsgraden og antallet negative reaksjoner på transfusjonsprosedyren. Slike transfusjoner utføres kun hvis det er en trussel mot pasientens liv. Dette er følgende forhold:
- pasienten faller inn i en anemisk koma;
- alvorlig anemi (i dette tilfellet faller hemoglobinnivået under 70 g/l).
Transfusjon av donorblodplater utføres dersom pasienten opplever blødning og en tydelig uttrykt reduksjon i antall blodplater.
Hemostatisk terapi utføres avhengig av området der blødningen startet.
Når det oppstår smittsomme komplikasjoner, brukes følgende behandlingsmetoder:
- Antibakteriell behandling. Dette utføres etter at det er tatt nasofaryngeale prøver, samt urin- og blodkulturer, for å bestemme hvilken mikroorganisme som forårsaket infeksjonen og for å bestemme dens følsomhet for antibiotika;
- Systemisk soppdrepende behandling er obligatorisk;
- lokal antiseptisk behandling av områder som kan bli inngangsporter for infeksjon (dette er stedene bakterier, sopp eller virus kommer inn i kroppen gjennom). Slike prosedyrer innebærer vanligvis å skylle munnen med bruk av forskjellige medisiner etter tur.
Medisiner
Ved benmargsaplasi er medikamentell behandling obligatorisk. De vanligste legemidlene er de som tilhører tre legemiddelgrupper: cytostatika (6-merkaptopuril, cyklofosfamid, metotreksat, cyklosporin A og imuran), immunsuppressiva (deksametason og metylprednisolon) og antibiotika (makrolider, cefalosporiner, klorokinoloner og azalider). Noen ganger kan legemidler brukes som korrigerer forstyrrelser i tarmmikrofloraen og problemer med blodtrykk, enzymlegemidler, etc.
Metylprednisolon foreskrives oralt. Ved organtransplantasjon – i en dosering på ikke mer enn 0,007 g/dag.
Bivirkninger av legemidlet: vann og natrium kan holdes tilbake i kroppen, blodtrykket øker, kaliumtap kan forekomme, osteoporose, muskelsvakhet, medikamentindusert gastritt; motstand mot ulike infeksjoner kan reduseres; undertrykkelse av binyrenes aktivitet, noen psykiske lidelser, problemer med menstruasjonssyklusen.
Legemidlet er kontraindisert ved alvorlig hypertensjon; sirkulasjonssvikt i stadium 3, samt graviditet og akutt endokarditt, samt nefritt, ulike psykoser, osteoporose, sår i tolvfingertarmen eller magen; etter en nylig operasjon; i aktiv fase av tuberkulose, syfilis; hos eldre, så vel som hos barn under 12 år.
Metylprednisolon foreskrives med forsiktighet ved diabetes mellitus, kun hvis det foreligger absolutte indikasjoner, eller for behandling av pasienter med insulinresistens med høye titere av anti-insulin-antistoffer. Ved tuberkulose eller infeksjonssykdommer kan legemidlet kun brukes i kombinasjon med antibiotika eller legemidler som behandler tuberkulose.
Imuran - den første dagen er det tillatt å bruke en dose på ikke mer enn 5 mg per 1 kg menneskevekt per dag (må tas i 2-3 doser), men doseringen avhenger vanligvis av immunsuppresjonsregimet. Størrelsen på vedlikeholdsdosen er 1-4 mg / kg vekt per dag. Den fastsettes avhengig av pasientens toleranse og kliniske tilstand. Studier indikerer at behandling med Imuran bør utføres over en lang periode, selv ved bruk av små doser.
Overdosering kan forårsake halssår, blødninger og blåmerker, samt infeksjoner. Disse symptomene er vanligere ved kronisk overdose.
Bivirkninger – etter benmargstransplantasjon opplever pasienter behandlet med azatioprin i kombinasjon med andre immunsuppressive midler ofte bakterielle, sopp- eller virusinfeksjoner. Andre bivirkninger inkluderer arytmi, tegn på meningisme, hodepine, lesjoner i lepper og munn, parestesi, etc.
Ciklosporin A administreres intravenøst – den daglige dosen deles inn i 2 doser og administreres 2–6 timer før. For den første daglige dosen er 3–5 mg/kg tilstrekkelig. Intravenøs administrering er optimal ved behandling av pasienter som har gjennomgått benmargstransplantasjon. Før transplantasjonen (4–12 timer én gang før operasjonen) får pasienten en dose på 10–15 mg/kg oralt, og deretter brukes samme daglige dose de neste 1–2 ukene. Senere reduseres dosen til vanlig vedlikeholdsdose (omtrent 2–6 mg/kg).
Symptomer på overdosering inkluderer døsighet, kraftig oppkast, takykardi, hodepine og utvikling av alvorlig nyresvikt.
Ved bruk av ciklosporin må følgende forholdsregler følges. Behandlingen må administreres på sykehus av leger som har lang erfaring med behandling av pasienter med immunsuppressive midler. Det må huskes at som følge av bruk av ciklosporin øker predisposisjonen for utvikling av ondartede lymfoproliferative svulster. Derfor er det nødvendig å avgjøre før man begynner å ta det om den positive effekten av behandlingen rettferdiggjør alle de tilhørende risikoene. Under graviditet er legemidlet kun tillatt på grunn av strenge indikasjoner. Siden det er risiko for anafylaktoide reaksjoner som følge av intravenøs administrering, bør antihistaminer tas for profylakse, og pasienten bør overføres til oral administreringsvei for legemidlet så raskt som mulig.
Vitaminer
Hvis pasienten har blødninger, bør det i tillegg til hemoterapi tas en 10 % løsning av kalsiumklorid (oralt), samt vitamin K (15–20 mg per dag). I tillegg foreskrives askorbinsyre i store mengder (0,5–1 g/dag) og vitamin P (i en dosering på 0,15–0,3 g/dag). Det anbefales å ta folsyre i store doser (maks. 200 mg/dag), samt vitamin B6, helst i form av injeksjoner (50 mg pyridoksin daglig).
Fysioterapibehandling
For å aktivere beinmargen brukes fysioterapi - diatermi av rørformede bein i skinnebenet eller brystbenet. Prosedyren bør utføres hver dag i 20 minutter. Det skal bemerkes at dette alternativet kun er mulig hvis det ikke er uttalt blødning.
Kirurgisk behandling
Benmargstransplantasjon utføres ved alvorlig aplasi. Effektiviteten av en slik operasjon øker hvis pasienten er ung og har hatt et lite antall transfusjoner av donorblodelementer (ikke mer enn 10).
Denne behandlingen innebærer å ta ut benmarg fra donoren og deretter transplantere den inn i mottakeren. Før stamcellesuspensjonen introduseres, behandles den med cytostatika.
Etter transplantasjonen vil pasienten gjennomgå en lang kur med immunsuppressiv behandling, som er nødvendig for å forhindre mulig avstøting av transplantatet fra kroppen, samt for å forhindre andre negative immunreaksjoner.
Forebygging
Primære forebyggende tiltak mot benmargsaplasi er som følger: det er nødvendig å forhindre virkningen av eksterne negative faktorer på kroppen. For å gjøre dette er det nødvendig å følge sikkerhetsregler når man arbeider med fargestoffer eller gjenstander som kan være kilder til ioniserende stråling, og også å kontrollere prosessen med bruk av medisiner.
Sekundærforebygging, som er nødvendig for å forhindre en mulig forverring av tilstanden til en person med en allerede utviklet sykdom eller for å forhindre tilbakefall, består av følgende tiltak:
- Poliklinisk overvåking. Overvåkingen bør fortsette selv om pasienten viser tegn til bedring;
- Langvarig støttende medikamentell behandling.
Prognose
Benmargsaplasi har vanligvis en ugunstig prognose - hvis rettidig behandling ikke utføres, dør pasienten i 90% av tilfellene.
Takket være benmargstransplantasjon fra donorer kan 9 av 10 pasienter leve i mer enn 5 år. Derfor regnes denne metoden som den mest effektive behandlingsmetoden.
Noen ganger er det ikke mulig å utføre en transplantasjon, men moderne medikamentell behandling kan også gi resultater. Omtrent halvparten av pasientene kan leve i mer enn 5 år takket være den. Men i de fleste tilfeller overlever pasienter som ble syke i en alder av ikke mer enn 40 år.
Liste over autoritative bøker og studier relatert til studiet av benmargsaplasi
- Bok: «Aplastisk anemi: patofysiologi og behandling» Forfatter: Hubert Schrezenmeier og Andrea Bacigalupo År: 2009
- Bok: «Aplastisk anemi og andre benmargssviktsyndromer» Forfatter: Neal S. Young og Colin G. Steward År: 2018
- Studie: «Diagnose og behandling av ervervet aplastisk anemi hos barn» Forfattere: Monica Bessler og Blanche P. Alter År: 2016
- Studie: «Aplastisk anemi: patogenese, diagnose og behandling» Forfatter: Jaroslaw P. Maciejewski og Neal S. Young År: 2018
- Bok: «Aplastisk anemi» Forfatter: John W. Adamson År: 2009

