
Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Myokardial akinesi
Medisinsk ekspert av artikkelen
Sist anmeldt: 12.07.2025
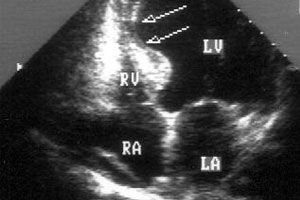
Ved diagnostisering av hjertesykdommer kan myokardial akinesi oppdages, det vil si dens immobilitet eller manglende evne til at visse områder av hjertemuskelvevet trekker seg sammen.
Dermed er myokardial akinesi ikke en sykdom, men en patologisk tilstand, en forstyrrelse av hjertemuskelens normale motoriske funksjon, som bestemmes ved ultralyddiagnostikk av hjertet og er et av de strukturelle og funksjonelle tegnene på en rekke sykdommer i det kardiovaskulære systemet.
Fører til myokardial akinesi
Hvorfor slutter hjertemuskelen å trekke seg sammen, det vil si, hva er årsakene til myokardial akinesi?
I kardiologisk praksis er patogenesen av tap av normal kontraktil funksjon i myokardiet (som, som kjent, utføres automatisk av et friskt hjerte) oftest assosiert med hjerteinfarkt og den resulterende nekrosen av en del av de fungerende kardiomyocyttene. Postinfarktreparative endringer (ombygging) av myokardiet fører først til en økning i infarktsonen, og deretter forvrenges og utvides ventrikkelens form, hvor kardiomyocyttnekrosesonen blir til et arr og danner et område med myokardial akinesi. Fiberforandringer kan også påvirke septum som skiller ventriklene, og da viser ultralydundersøkelse akinesi i området rundt interventrikulærseptum.
Hjerteinfarkt er en akutt tilstand av hjerteiskemi eller iskemisk hjertesykdom (IHD), som utvikler seg når blodsirkulasjonen i koronararteriesystemet forstyrres, noe som fører til myokardhypoksi og celledød.
Ved fortynning av hjertets muskelmembran og dens fremspring – aneurisme – etter infarkt, avslører ultralydkardiografi akinesi i venstre ventrikkel. Hos nesten to tredjedeler av pasientene oppstår aneurismedannelse i venstre ventrikkel – på dens fremre vegg eller ved apex, og her observeres også akinesi i hjertets apex.
I tillegg er det en korrelasjon mellom ekkokardiografiske resultater som visualiserer myokardial akinesi og postinfarkt myokardialt syndrom – fokal eller diffus postinfarktkardiosklerose med karakteristisk erstatning av skadede kardiomyocytter med fibrøst vev, samt med skade på hjertets ledningssystem (nedsatt ledning av bioelektriske impulser fra celler i sinoatrielle eller atrioventrikulære noder).
I tilfeller av myokarddegenerasjon eller dystrofi, som har et histomorfologisk bilde som ligner på kardiosklerose, viser endringer i strukturen til hjertemuskelvevet også fokal myokardakinesi.
Ofte er det skader på cellene i sinoatriellnuten med en reduksjon i bevegelsesamplituden til muskelveggen og fravær av dens sammentrekning, dvs. en kombinasjon av hypokinesi og akinesi hos pasienter med infeksiøs myokarditt. Denne sykdommen kan være ledsaget av dannelse av inflammatoriske infiltrater i interstitiet og lokalisert myocytolyse på grunn av betennelse forårsaket av virus (adeno- og enterovirus, Picornaviridae, Coxsackie-virus, Parvovirus B, Rubella-virus, HSV-6), bakterier (Corynebacterium diphtheriae, Haemophilus influenzae, Borrelia burgdorferi, Mycoplasma pneumoniae), samt protozoer (Trypanosoma cruzi, Toxoplasma gondii), sopp (Aspergillus) eller parasitter (Ascaris, Echinococcus granulosus, Paragonimus westermani, etc.). Som klinisk statistikk viser, er de fleste tilfeller av infeksiøs myokarditt forårsaket av difteri, influensa, enterovirus og toksoplasma.
Og med myokarditt av autoimmun etiologi (assosiert med systemisk lupus erythematosus, sklerodermi, revmatoid artritt, Whipples sykdom, etc.) kan akinesi i venstre ventrikkel og dens dysfunksjon forekomme, full av livstruende arytmier.
Kardiologer skiller separat mellom stresskardiomyopati (Takotsubo-kardiomyopati), som innenlandske spesialister kaller knust hjertesyndrom. Denne plutselige, forbigående systoliske dysfunksjonen i de midtapikale segmentene av venstre ventrikkel forekommer ofte i stressende situasjoner hos eldre kvinner som ikke har en historie med koronar hjertesykdom. Spesielt oppdages en hyperkinesi-sone ved bunnen av venstre ventrikkel, og over den akinesi i hjertets apex. Ved ultralyd av hjertet kan diagnostikere også oppdage mangel på bevegelse i området rundt interventrikulærseptum.
Risikofaktorer
De viktigste risikofaktorene for forstyrrelser i normal motorisk funksjon av hjertemuskelområder i form av myokardial akinesi er utviklingen av iskemisk hjertesykdom. Og risikofaktorene for dens utvikling anses igjen å være:
- alder over 45 år for menn og over 55 år for kvinner;
- familiehistorie med tidlig hjertesykdom;
- reduserte nivåer av kolesterolbærende HDL (høydensitetslipoproteiner) i blodet og økte nivåer av lavdensitetslipoproteiner (LDL), som bidrar til avsetning av kolesterol på blodårenes vegger – aterosklerose;
- høye nivåer av triglyserider i blodet (relatert til kosthold);
- høyt blodtrykk;
- metabolsk forstyrrelse (metabolsk syndrom) som bidrar til økt blodtrykk og kolesterolavleiring i koronarkarene;
- røyking (inkludert passiv røyking), fedme, mangel på fysisk aktivitet, psykisk stress og depresjon.
Virale og bakterielle infeksjoner som påvirker myokardiet, samt autoimmune patologier, utløser en slik risikofaktor for myokardiskemi som en økning i nivået av C-reaktivt protein (CRP) i blodet. Og den normale tilstanden til hjertekarene forstyrres av en ubalanse av vevsplasminogenaktivatorer (tPA) og deres inhibitorer (PAI), noe som utgjør en trussel om trombose i koronarvenene med fullstendig okklusjon.
Patogenesen
Det antydes at patogenesen til denne kardiomyopatien ligger i den utilstrekkelige responsen fra hjertekarene (koronararterier og/eller arterioler og kapillærer) på frigjøring av katekolamin-nevrotransmittere i blodet, og at kortsiktige abnormaliteter i myokardkontraksjonen oppstår på grunn av vasospasmen de fremkaller.
Symptomer myokardial akinesi
Ved myokardial akinesi – et ekkokardiografisk tegn på hjerte- og karsykdommer – bestemmes det kliniske bildet av symptomene på disse patologiene. Blant dem er: kortpustethet, smerter av varierende intensitet i hjerteområdet, arytmi (atrie- eller ventrikulær), ventrikulær fladder, besvimelse.
Med takotsubo-kardiomyopati klager pasienter derfor oftest over smerter bak brystbenet (av klemmende natur) som utstråler seg til venstre skulderblad og en følelse av mangel på luft ved innånding.
Og smerter ved myokarditt kan være både akutte og langvarige (uten effekt ved bruk av nitroglyserin), og dempet (klemmende). I tillegg inkluderer hjertesymptomer ved denne sykdommen av smittsom opprinnelse kortpustethet, feber, økt hjertefrekvens, hjerteflimmer; lynraske hemodynamiske forstyrrelser (et fall i blodstrømsvolumhastighet), bevissthetstap og plutselig hjertedød er mulig.
Komplikasjoner og konsekvenser
Myokardakinesi, sammenlignet med dyskinesi i arrområdet etter infarktet, representerer utvilsomt en mer alvorlig fare for livet til pasienter med hjerteinfarkt. Studier har vist at i omtrent 40 % av tilfellene av infarkt med koronarkarobstruksjon, med rettidig gjenoppretting av blodstrømmen i det iskemiske segmentet (reperfusjon), vil myokardkontraktiliteten gjenopprettes innen to til seks uker etter infarktet. Konsekvensene og komplikasjonene inkluderer imidlertid plutselig hjertetamponade, elektromekanisk dissosiasjon og død.
Konsekvensene og komplikasjonene av dystrofiske forandringer i myokardiet med delvis akinesi fører til den nesten uunngåelige atrofien av muskelfibre, som kan manifestere seg ikke bare som arytmi og en reduksjon i systolisk utkastning, men også som en utvidelse av hjertekamrene med kronisk sirkulasjonssvikt.
Venstre ventrikkel akinesi med systolisk dysfunksjon og hjertesvikt er blant de sterkeste prediktorene for risikoen for plutselig hjertedød.
 [ 23 ]
[ 23 ]
Diagnostikk myokardial akinesi
Kun instrumentell diagnostikk av myokardiet ved hjelp av ultralydundersøkelse av hjertet – ekkokardiografi – gjør det mulig å identifisere områder med akinesi.
En spesiell metode for automatisk segmentanalyse av hjertekontraksjoner muliggjør sporing og registrering av alle bevegelser i hjerteveggen.
Hva trenger å undersøke?
Differensiell diagnose
Differensialdiagnose av brystsmerter – hos pasienter med et atypisk klinisk bilde eller diagnostisk ubestemte elektrokardiogramresultater – innebærer også bruk av ekkokardiografi.
Hos pasienter uten hjerteinfarktforstyrrelse kan ekkokardiografi brukes til å oppdage andre livstruende tilstander med et lignende klinisk bilde: massiv lungeemboli eller aortadisseksjon.
I tillegg inkluderer diagnostikk av myokardiet, inkludert i tilfeller av forstyrrelser i kontraktilfunksjonen, blodprøver for ESR, nivåer av C-reaktivt protein, antistoffer (serologisk analyse av serum for IgM-nivåer), elektrolyttnivåer og bestemmelse av markører for myokardskade (troponin I- og T-isoenzymer, kreatinkinase).
Pasientene gjennomgår elektrokardiogram (EKG), røntgenkontrast-koronarangiografi, tomografisk scintigrafi (med radioisotopiske stoffer), fargevevs-Doppler og MR. Diagnostisering av hjerteaneurismer krever bruk av røntgenkontrast-ventrikulografi.
I noen tilfeller er differensialdiagnose av myokardiet kun mulig ved hjelp av endomyokardbiopsi etterfulgt av histologi av den innhentede prøven.
Hvem skal kontakte?
Behandling myokardial akinesi
Behandling av myokardiet er rettet mot å gjenopprette blodtilførselen til de skadede områdene (perfusjon) og deres ledningsfunksjon, begrense området med lokalisert kardiomyocyttnekrose og aktivere cellulær metabolisme.
I klinisk praksis brukes legemidler fra flere farmakologiske grupper. Ved akutte koronarsyndromer og okklusiv trombose i den epikardiale koronararterien utføres reperfusjonsbehandling med trombolytiske legemidler (Streptokinase, Prourokinase, Alteplase) og platehemmende midler (Ticlopidin, Clopidogrelsulfat eller Plavix).
Ved kronisk hjertesvikt brukes legemidler som hemmer angiotensin-konverterende enzym (ACE) som regulerer blodtrykket: Captopril, Enalapril, Ramipril, Fosinopril. Doseringen bestemmes av en kardiolog avhengig av den spesifikke sykdommen og EKG-avlesninger. For eksempel kan Captopril (Capril, Alopresin, Tensiomin) foreskrives med 12,5–25 mg – tre ganger daglig før måltider (oralt eller under tungen). Bivirkninger av dette legemidlet og de fleste legemidler i denne gruppen inkluderer takykardi, blodtrykksfall, nyresvikt, leversvikt, kvalme og oppkast, diaré, urtikaria, økt angst, søvnløshet, parestesi og tremor, endringer i blodets biokjemiske sammensetning (inkludert leukopeni). Det bør tas i betraktning at ACE-hemmere ikke brukes i tilfeller av idiopatiske hjertepatologier, høyt blodtrykk, stenose av aorta og nyrekar, hyperplastiske forandringer i binyrebarken, ascites, graviditet og barndom.
Ved koronar hjertesykdom og kardiomyopati kan antiiskemiske legemidler i den perifere vasodilatorgruppen foreskrives, for eksempel Molsidomin (Motazomin, Corvaton, Sidnofarm) eller Advocard. Molsidomin tas oralt - én tablett (2 mg) tre ganger daglig; kontraindisert ved lavt blodtrykk og kardiogent sjokk; bivirkning - hodepine.
Det antiarytmiske og hypotensive legemidlet Verapamil (Veracard, Lekoptin) brukes mot koronar hjertesykdom med takykardi og angina: én tablett (80 mg) tre ganger daglig. Det kan være bivirkninger i form av kvalme, munntørrhet, tarmproblemer, hodepine og muskelsmerter, søvnløshet, urtikaria og hjertefrekvensforstyrrelser. Dette legemidlet er kontraindisert ved alvorlig hjertesvikt, atrieflimmer og bradykardi, samt lavt blodtrykk.
Legemidlet Mildronat (Meldonium, Angiocardil, Vasonate, Cardionate og andre handelsnavn) har en kardiotonisk og antihypoksisk effekt. Det anbefales å ta én kapsel (250 mg) to ganger daglig. Dette legemidlet kan kun brukes av voksne pasienter og er kontraindisert ved forstyrrelser i hjernesirkulasjonen og strukturelle patologier i hjernen. Ved bruk av Mildronat er bivirkninger som hodepine, svimmelhet, hjertearytmi, kortpustethet, tørr munn og hoste, kvalme og tarmlidelser mulige.
Legemidler i β1-adrenoblokkergruppen for koronar hjertesykdom (Metoprolol, Propranolol, Atenolol, Acebutolol, etc.) reduserer primært blodtrykket, og ved å redusere sympatisk stimulering av reseptorer på hjertemuskelmembranene, reduserer de hjertefrekvensen, reduserer hjerteminuttvolum, øker oksygenforbruket til kardiomyocytter og lindrer smerte. For eksempel foreskrives Metoprolol én tablett to ganger daglig, Atenolol er nok til å ta én tablett per dag. Legemidler i denne gruppen øker imidlertid risikoen for akutt hjertesvikt og atrie- og ventrikkelblokk, og bruken av dem er kontraindisert ved kongestiv og dekompensert hjertesvikt, bradykardi og sirkulasjonsforstyrrelser. Derfor stiller mange eksperter spørsmål ved den antiarytmiske effekten av disse legemidlene.
Lindring av hjertesmerter er av største betydning, ettersom sympatisk aktivering under smerte forårsaker innsnevring av blodårer og øker belastningen på hjertet. Nitroglyserin brukes ofte for å lindre smerte. Detaljert informasjon i artikkelen - Effektive piller som lindrer hjertesmerter
Leger anbefaler å ta vitamin B6, B9, E, og for å støtte hjertets ledningssystem – medisiner som inneholder kalium og mangan (Panangin, Asparkam, etc.).
Kirurgisk behandling
Ved infarkt med skade på koronararteriene (som fører til dannelse av et område med myokardisk iskemi og dens akinesi med utvidelse av hjertekamrene), er kirurgisk behandling indisert for å gjenopprette blodstrømmen til hjertet - aortokoronar bypass.
Ved iskemisk hjertesykdom brukes koronar dilatasjon (utvidelse av lumen) – stenting.
Kirurgisk behandling brukes oftest ved dyskinetisk aneurisme: enten ved aneurismektomi (reseksjon), ved å suturere aneurismehulen (aneurysmoplastikk), eller ved å styrke veggen.
En metode for dynamisk kardiomyoplastikk er utviklet, som innebærer restaurering eller forbedring av myokardkontraktiliteten ved hjelp av elektrisk stimulert skjelettmuskulatur (vanligvis en lapp fra kanten av latissimus dorsi-muskelen) viklet rundt en del av hjertet (med delvis reseksjon av det andre ribbeinet). Muskellappen er sydd rundt ventriklene, og dens synkrone stimulering med hjertekontraksjoner utføres ved hjelp av intramuskulære elektroder fra en implanterbar hjertepacemaker.
Forebygging
Gå tilbake til delen om risikofaktorer, så vil metodene som kan forebygges ved kardiovaskulære patologier bli åpenbare. Det viktigste er å ikke gå opp i vekt, bevege seg mer og ikke la kolesterol sette seg i form av plakk på veggene i blodårene, og for dette er det nyttig etter 40 år (og tilstedeværelsen av hjertesykdommer hos blodslektninger) å følge dietten for åreforkalkning.
Og selvfølgelig anser kardiologer røykeslutt som den viktigste forutsetningen for å forhindre iskemisk skade på myokardiet. Faktum er at når man røyker, kombineres hemoglobinproteinene i de røde blodcellene med gassene fra inhalert tobakksrøyk, og danner en forbindelse som er svært skadelig for hjertet - karboksyhemoglobin. Dette stoffet hindrer blodcellene i å frakte oksygen, noe som fører til hypoksi i kardiomyocyttene i hjertemuskelen og utvikling av myokardiskemi.
Les også – Forebygging av kardiosklerose etter infarkt
Prognose
Kardiologer er motvillige til å gi prognostisk informasjon: det er vanskelig å stille en nøyaktig prognose for dyskinesi, hypokinesi og akinesi etter infarkt.
For å vurdere prognosen for dødelighet etter akutt hjerteinfarkt introduserte eksperter fra American Society of Echocardiography Wall Motion Index (WMI). Den har imidlertid ikke fullverdig langsiktig prognostisk verdi.
Når det gjelder myokarditt, viser statistikken at nesten 30 % av tilfellene ender med bedring, og i resten blir kronisk dysfunksjon av venstre ventrikkel en komplikasjon. I tillegg fører omtrent 10 % av tilfellene av viral og mikrobiell myokarditt til pasientenes død. Total akinesi i myokardiet fører til hjertestans.

