
Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
EKG-analyse og -tolkning
Medisinsk ekspert av artikkelen
Sist anmeldt: 06.07.2025
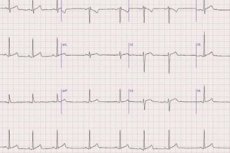
EKG viser prosessene for eksitasjon og dens ledning. Tennene registreres når det er en potensialforskjell mellom delene av det eksiterbare systemet, dvs. at én del av systemet er dekket av eksitasjon, og den andre ikke er det. Isopotensiallinjen vises i fravær av en potensialforskjell, dvs. når hele systemet ikke er eksitert eller omvendt er dekket av eksitasjon. Fra et elektrokardiologisk synspunkt består hjertet av to eksiterbare systemer: atriene og ventriklene. Overføringen av eksitasjon mellom dem utføres av hjertets ledningssystem. På grunn av det faktum at massen til ledningssystemet er liten, fanges ikke potensialene som oppstår i det ved normale forsterkninger opp av et standard elektrokardiograf, derfor gjenspeiler EKG den sekvensielle dekningen av det kontraktile myokardiet i atriene og ventriklene ved eksitasjon.
I atriene sprer eksitasjonen seg fra sinusknuten til atrioventrikulærknuten. Normalt er eksitasjonens spredningshastighet langs de atrielle ledningsbuntene omtrent lik spredningshastigheten langs atrienes kontraktile myokard, så dens dekning ved eksitasjon vises av en monofasisk P-bølge. Eksitasjonen sprer seg langs ventrikulær myokard ved å overføre eksitasjon fra elementene i ledningssystemet til det kontraktile myokard, som bestemmer den komplekse naturen til QRS-komplekset. I dette tilfellet tilsvarer Q-bølgen eksitasjon av hjertets apex, høyre papillarmuskel og den indre overflaten av ventriklene, R-bølgen - eksitasjon av hjertets base og den ytre overflaten av ventriklene. Prosessen med eksitasjon som sprer seg i de basale delene av interventrikulærseptum, høyre og venstre ventrikkel, danner S-bølgen på EKG. ST-segmentet reflekterer tilstanden til fullstendig eksitasjon av begge ventriklene, normalt er det på isopotensiallinjen, siden det ikke er noen potensialforskjell i det eksiterbare systemet i ventriklene. T-bølgen reflekterer repolariseringsprosessen, dvs. gjenopprettelse av membranpotensialet til hjertemuskelcellene i hvile. Denne prosessen skjer asynkront i forskjellige celler, slik at det oppstår en potensialforskjell mellom de fortsatt depolariserte områdene av myokardiet, som har en negativ ladning, og områdene av myokardiet som har gjenopprettet sin positive ladning. Denne potensialforskjellen registreres som T-bølgen. Denne bølgen er den mest variable delen av EKG. En isopotensiallinje registreres mellom T-bølgen og den påfølgende P-bølgen, siden det på dette tidspunktet ikke er noen potensialforskjell i hjertemuskelen i ventriklene og atriene.
Den totale varigheten av elektrisk ventrikulær systole (QRST) er nesten den samme som varigheten av mekanisk systole (mekanisk systole begynner noe senere enn elektrisk systole).
 [ 1 ]
[ 1 ]
EKG lar deg vurdere arten av forstyrrelser i ledningsevnen av eksitasjon i hjertet
Dermed kan man, ut fra størrelsen på PQ-intervallet (fra begynnelsen av P-bølgen til begynnelsen av Q-bølgen), bedømme ledningen av eksitasjon fra atriemykardiet til ventrikkelmyokardiet. Normalt er denne tiden 0,12–0,2 s. Den totale varigheten av QRS-komplekset gjenspeiler hastigheten på eksitasjonsdekningen av ventriklenes kontraktile myokardium og er 0,06–0,1 s.
Depolariserings- og repolariseringsprosessene skjer i forskjellige områder av myokardiet til forskjellige tider, slik at potensialforskjellen mellom forskjellige områder av hjertemuskelen endres i løpet av hjertesyklusen. Den konvensjonelle linjen som forbinder to punkter med størst potensialforskjell til enhver tid kalles hjertets elektriske akse. Til enhver tid er hjertets elektriske akse karakterisert av sin lengde og retning, dvs. den er en vektorstørrelse. En endring i retningen til hjertets elektriske akse kan være viktig for diagnostikk.
EKG muliggjør detaljert analyse av endringer i hjerterytmen. Normalt er hjertefrekvensen 60–80 per minutt, med en sjeldnere rytme – bradykardi – 40–50, og med en hyppigere rytme – takykardi – overstiger den 90–100 og når 150 per minutt og mer.
Les også: EKG i patologi
Ved noen patologiske hjertetilstander forstyrres den korrekte rytmen episodisk eller regelmessig av en ekstra sammentrekning – en ekstrasystole. Hvis det oppstår en ekstra eksitasjon i sinusknuten i det øyeblikket den refraktære perioden er over, men den neste automatiske impulsen ennå ikke har dukket opp, oppstår en tidlig sammentrekning av hjertet – en sinus-ekstrasystole. Pausen etter en slik ekstrasystole varer like lenge som en normal.
En ekstra eksitasjon som oppstår i ventrikkelmyokardiet påvirker ikke automatikken til atrioventrikulærknuten. Denne noden sender raskt den neste impulsen, som når ventriklene i det øyeblikket de er i en refraktær tilstand etter en ekstrasystole og derfor ikke reagerer på den neste impulsen. Ved slutten av den refraktære perioden kan ventriklene igjen reagere på irritasjon, men det går litt tid før den neste impulsen kommer fra sinusknuten. Dermed fører en ekstrasystole forårsaket av en impuls som oppstår i en av ventriklene ( ventrikulær ekstrasystole ) til en langvarig såkalt kompensatorisk pause i ventriklene med en uendret rytme i atriene.
Ekstrasystoler kan oppstå i nærvær av irritasjonsfokus i selve myokardiet, i området rundt atrie- eller ventrikkelpacemakerne. Ekstrasystoler kan også være forårsaket av impulser som kommer til hjertet fra sentralnervesystemet.
EKG reflekterer endringer i størrelsen og retningen til aksjonspotensialer, men tillater ikke å evaluere egenskapene til hjertets pumpefunksjon. Aksjonspotensialene til hjertemuskelmembranen er kun en utløser for hjertemuskelkontraksjon, som inkluderer en viss sekvens av intracellulære prosesser som ender med forkorting av myofibrillene. Disse suksessive prosessene kalles eksitasjon-kontraksjonskobling.
Myokardskade i varierende grad kan observeres ved enhver generalisert infeksjon og påvirke alvorlighetsgraden og utfallet av sykdommen. Samtidig antas det at vedvarende smittestoffer, først og fremst virus, kan føre til utvikling av kronisk hjerteskade. De mest klinisk signifikante årsakene til myokardskade er enterovirus, Epstein-Barr-virus (EBV), cytomegalovirus (CMV), HIV, meningokokker, gruppe A beta-hemolytisk streptokokker, yersinia, botulinumtoksin,Corynebacterium diphtheriae- toksin (difteri), Borrelia burgdorferi (Lyme-borreliose), Toxoplasma gondii (toksoplasmose), etc.
Til tross for at hver infeksjonssykdom har sin egen etiologi, patogenese og kliniske manifestasjoner, er det generelle mønstre av myokardskade og tilsvarende endringer i EKG i de akutte og sene periodene.
Oftest, ved infeksjonssykdommer, avslører EKG endringer i den terminale delen av ventrikkelkomplekset i form av depresjon eller forhøyning av ST-segmentet og en reduksjon i amplituden til T-bølgen. Alvorlighetsgraden av myokardskade kan indikeres av ledningsforstyrrelser i form av forskjellige atrioventrikulære blokker (AV-blokker), venstre grenblokk og eksitabilitetsforstyrrelser i form av ventrikulær takykardi eller høygradig ventrikulær ekstrasystoli.
EKG-tegn på høyre grenblokk, polytopisk atrieekstrasystol og ST-segmentelevasjon følger vanligvis perikardskade og/eller økt trykk i lungekretsløpet.
Hjerteledningssystemet påvirkes sjeldnere ved infeksjonssykdommer enn det kontraktile myokardiet, noe som manifesterer seg på EKG ved sjeldnere deteksjon av EKG-tegn på ledningsforstyrrelse sammenlignet med endring i ST-segmentet. Ved infeksjonspatologi er EKG-følsomheten høyere enn den kliniske undersøkelsesmetoden.
EKG-kriterier for klinisk signifikant hjerteskade
- ST-segmentdepresjon mer enn 2 mm fra baseline i tre eller flere avledninger;
- eventuelle ledningsforstyrrelser som oppdages for første gang;
- høygradig ventrikulær ekstrasystoli.
 [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
EKG-kriterier for alvorlig hjertemuskelskade
- ledningsforstyrrelser i form av AV-dissosiasjon med idioventrikulær rytme, AV-blokk av andre grad av typen Mobitz II, oppdaget for første gang;
- ventrikulær takykardi.

