
Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Åreknuter i spiserøret
Medisinsk ekspert av artikkelen
Sist anmeldt: 12.07.2025
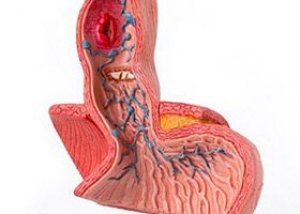
Spiserørsvaricer er lokalisert i den distale spiserøret eller proksimale magesekken og er forårsaket av økt trykk i portalvenesystemet, noe som er karakteristisk for levercirrhose. Varicer kan kompliseres av massiv blødning uten forutgående symptomer. Diagnosen stilles ved endoskopi, og behandlingen involverer primært endoskopisk suturering og intravenøs oktreatid. Noen ganger er transjugulær intrahepatisk portosystemisk (portokaval) shunting nødvendig.
Årsaker til spiserørsvaricer
Hovedsymptomet på enhver karsykdom i spiserøret er nesten alltid blødning fra spiserøret. Disse blødningene kan oppstå når spiserøret og et stort kar som ligger i nærheten blir skadet, for eksempel når et stort fremmedlegeme med skarpe og skjærende kanter festes i spiserøret; når en øsofagustumor vokser inn i et stort kar i mediastinum og bryter gjennom, for eksempel, inn i den nedadgående aorta. Oftest observeres blødninger fra selve spiserørets kar når veggen er skadet av et stivt øsofagoskop, et skarpt fremmedlegeme, erosjon av karet ved en ulcerøs prosess eller en oppløsende svulst; med medfødte eller ervervede åreknuter i spiserøret. Ervervede åreknuter i spiserøret er mye vanligere enn medfødte, og når noen ganger betydelige størrelser. Blødning fra disse sakkulære venøse formasjonene kan oppstå både spontant og til og med under svært nøye fibroøsofagoskopi.
Årsaken til øsofagusvaricer i nedre del av spiserøret er opphopning av leverens portvenesystem, som oppstår ved levercirrhose og trombose v. portae. I den øvre delen oppstår øsofagusvaricer ved ondartet struma. Blant andre årsaker er det nødvendig å merke seg angiomer i spiserøret og vaskulære forandringer ved Rendu-Oslers sykdom.
Blødning kan oppstå spontant, ved belastning, løfting av tunge gjenstander, med økt blodtrykk, vanlige mage-tarmsykdommer og febertilstander. Den kan gjentas, oppstå uten symptomer midt i "perfekt helse", og hvis den blir kraftig, føre til døden. Et tegn på slik blødning kan være en lett kiling i halsen, en særegen salt-sur smak i munnen, og deretter plutselig oppkast av skarlagenrødt, og noen ganger blod som ligner kaffegrut. Ved betydelig blodtap oppstår angst, svakhet, mørkfarging av øynene med fotopsier, svimmelhet og andre tegn på økende blodtap.
Spiserørsvaricer er ganske vanlige sammenlignet med andre årsaker til blødning i spiserøret, spesielt hos personer med levercirrose.
Levercirrhose er en kronisk sykdom karakterisert ved forstyrrelse av leverstrukturen på grunn av proliferasjon av bindevev og patologisk regenerering av parenkymet, manifestert av uttalte tegn på svikt i flere leverfunksjoner og portal hypertensjon. De vanligste årsakene til levercirrhose hos voksne er kronisk alkoholisme og viral hepatitt, hovedsakelig hepatitt B. Utviklingen av levercirrhose kan være forårsaket av bruk av visse medisiner (metotreksat, isoniazid, etc.), eksponering for en rekke hepatotoksiske midler, sjeldnere observeres de ved noen arvelige sykdommer - galaktosemi, beta1-antitrypsinmangel, hepatocerebral dystrofi, hemokromatose, etc. Levercirrhose forårsaket av venøs lunge i leveren (kongestiv levercirrhose) observeres ved langvarig hjertesvikt, sykdom i levervenene og vena cava inferior. Levercirrhose hos barn kan observeres allerede i nyfødtperioden på grunn av leverskade i svangerskapsperioden (føtal hepatitt). Årsaken kan være virusinfeksjoner som moren har hatt (hepatitt, cytomegalovirus, røde hunder, herpesinfeksjon), der viruset overføres til fosteret gjennom morkaken.
Årsaken til og patogenesen av åreknuter i spiserøret bestemmes av den anatomiske forbindelsen mellom spiserørets vener og det venøse systemet i portvenen og miltens vener, samt andre organer i bukhulen, hvis sykdommer fører til blokkering av deres venøse nettverk og utvikling av venøse kollateraler, aneurismer og åreknuter i spiserøret. Utviklingen av disse patologiske formasjonene i området rundt spiserørsvenene kan også være forårsaket av kompresjon av portvenen ved sykdommer som svulster, peritonitt, adenopati, portvenetrombose, dens angiomer, splenomegali, etc. Sirkulasjonsforstyrrelser i miltens venøse system kan være forårsaket av sykdommer som Banti syndrom (sekundært splenogent splenohepatomegali symptomkompleks - anemi, trombocytopeni, leukopeni, kongestiv splenomegali, portal levercirrhose med symptomer på portalhypertensjon; oftere observert hos kvinner under 35 år; sykdommen er, i henhold til moderne konsepter, polyetiologisk av natur; dette syndromet kan utvikle seg som følge av rus og ulike infeksjoner, spesielt malaria, syfilis, brucellose, leishmaniasis, etc.), Laennecs atrofisk cirrhose, kronisk lymfatisk leukemi, etc. Andre årsaker som kan forårsake spiserørsvaricer inkluderer visse sykdommer i mage og bukspyttkjertel, samt hemodynamiske forstyrrelser i vena cava superior. Alder er ikke viktig for utviklingen av øsofagusvaricer. Hele prosessen bestemmes av den fremvoksende tilstanden som forhindrer normal blodstrøm i portvenesystemet.
Symptomer på spiserørsvaricer
Symptomene på øsofagusvaricer og det kliniske forløpet bestemmes av årsaken til denne mage-tarmsykdommen. Oftest er utviklingen av sykdommen preget av progressiv utvikling. Oftest er den første perioden av sykdommen asymptomatisk inntil blødning fra spiserøret utvikler seg. Blødningen kan være fra mild til kraftig med dødelig utgang. Kronisk blodtap av selv små mengder blod fører til hypokrom anemi, generell svekkelse av kroppen, adynami, kortpustethet, blekhet og avmagring. Melena observeres ofte.
Sykdommens utvikling kan gå veldig sakte eller utvikle seg veldig raskt. Ved langsom utvikling av åreknuter i spiserøret forblir pasientene lenge uvitende om utviklingen av en forferdelig sykdom, i andre tilfeller, ved rask utvikling av åreknuter i spiserøret, opplever pasientene en følelse av kompresjon i brystet noen dager før blødning. Noen ganger kan en følelse av tyngde og kompresjon i brystet være tegn på dødelig blødning. Data fra noen utenlandske forskere indikerer en høy grad av lovlighet fra blødning med åreknuter i spiserøret, i gjennomsnitt 4 dødelige tilfeller per 5 pasienter. Derfor er det viktig med tidlig diagnose av denne sykdommen.
Hva plager deg?
Diagnose av spiserørsvaricer
Øsofageale varicer diagnostiseres ved hjelp av fibroøsofagoskopi, som fastslår årsakene til blødning, tilstedeværelsen eller fraværet av ekstraøsofageale faktorer, bestemmer graden av veneutvidelse og tilstanden til veggene deres, og forutsier ruptur av et nytt aneurisme. Ved pågående blødning er det ofte vanskelig å fastslå årsaken på grunn av umuligheten av å utføre øsofageoskopi effektivt. Mange andre årsaker kan være involvert i hyoidbenet, informasjon om dette gis i de følgende avsnittene om øsofageale sykdommer. Viss informasjon om arten av øsofageale varicer kan fås fra røntgenundersøkelse av spiserøret med kontrastmiddel.
Fordi åreknuter ofte er forbundet med alvorlig leversykdom, er det viktig å vurdere mulig koagulopati. Laboratorietester inkluderer fullstendig blodtelling medblodplatetall, protrombintid, aktivert partiell tromboplastintid og leverfunksjonstester. Pasienter med blødning bør ha blodtype, Rh-faktor og kryssmatching av 6 enheter pakkede røde blodceller.
Hvem skal kontakte?
Behandling av spiserørsvaricer
Behandling av øsofagusvaricer tar sikte på å kompensere for hypovolemi og hemoragisk sjokk. Pasienter med koagulasjonsforstyrrelser (f.eks. forhøyet INR) trenger intravenøs transfusjon av 1–2 enheter ferskfrossen plasma og 2,5–10 mg vitamin K intramuskulært (eller intravenøst ved alvorlig blødning).
Fordi øsofagusvaricer initialt diagnostiseres ved endoskopi, involverer den primære behandlingen endoskopisk hemostase. Endoskopisk suturering av venene er å foretrekke fremfor injeksjonsskleroterapi. Samtidig bør intravenøs oktreotid (en syntetisk analog av somatostatin) administreres. Oktreotid øker visceral vaskulær motstand ved å hemme frigjøringen av viscerale vasodilatorhormoner (f.eks. glukagon og vasoaktivt intestinalt peptid). Vanlig dose er 50 mcg intravenøst, etterfulgt av en infusjon på 50 mcg/time. Oktreotid er å foretrekke fremfor andre legemidler som vasopressin og terlipressin, siden dette legemidlet har færre bivirkninger.
Hvis blødningen fortsetter eller kommer tilbake til tross for behandling, kan nødmetoder for å shunte (dumpe) blod fra portalsystemet til vena cava inferior redusere portaltrykket og redusere blødningen. Transjugulær intrahepatisk portosystemisk shunting (TIPS) er den foretrukne nødintervensjonen: metoden er en invasiv endovaskulær prosedyre under radiologisk kontroll, der en metallstyretråd fra vena cava penetrerer gjennom leverparenkymet og inn i portalblodet. Den resulterende anastomosen utvides med et ballongkateter, og en metallstent installeres, noe som skaper en shunt mellom portalblodet og levervenene. Størrelsen på stenten er av grunnleggende betydning: hvis den er for bred, utvikles hepatisk encefalopati på grunn av at for mye portalblod dumpes fra leveren til den systemiske blodbanen. På den annen side har små stenter en tendens til å bli okkludert. Kirurgisk portokaval shunting, som distal splenorenal anastomose, har en lignende mekanisme, men er mer risikabel og har en høyere dødelighet.
Ved alvorlig blødning brukes oppblåsbare gummiprober for å stoppe blødningen ved å trykke på det blødende karet, for eksempel Sengstaken-Blakemore-proben. For tiden finnes det korrugerte obturatorprober for dette formålet, som brukes til å stoppe blødning fra åreknuter i spiserøret og ved blødende magesår.
Gjennom en sonde som føres inn under bifurkasjonen, kan spiserøret vaskes med varmt vann (40-45 °C), noe som noen ganger stopper blødningen. Gjentatt blødning krever bruk av alle de samme tiltakene som for langvarig blødning (intravenøs administrering av 10-20 ml 10 % kalsiumkloridløsning, intramuskulær - vikasol). Ikke administrer midler som øker blodtrykket før blødningen har stoppet helt på grunn av risikoen for å øke sistnevnte.
Ved massivt blodtap utføres intravenøs administrering av blod, plasma, bloderstatningsvæsker, pituitrin, blodplatemasse, etc.
Ved gjentatt blødning kan det være nødvendig med inngrep i blodårene i leverens portvenesystem. Hvis svært store blodårer blir skadet, dør pasientene raskt.
Prognose
Hos omtrent 80 % av pasientene stopper variceblødningen spontant. Imidlertid har øsofagusvaricer en høy dødelighet, ofte høyere enn 50 %. Dødeligheten avhenger først og fremst av alvorlighetsgraden av den underliggende leversykdommen snarere enn alvorlighetsgraden av blødningen; blødning er ofte dødelig hos pasienter med alvorlig hepatocellulær insuffisiens (f.eks. avansert skrumplever), mens pasienter med god leverfunksjon vanligvis blir friske.
Hos pasienter som overlever med høy risiko for varicerblødning, forekommer ny blødning vanligvis i 50–75 % av tilfellene innen de neste 1–2 årene. Kronisk endoskopisk og medisinsk behandling av øsofagusvaricer reduserer denne risikoen betydelig, men totalt sett er effekten på langsiktig overlevelse fortsatt svært lav, hovedsakelig på grunn av den underliggende leversykdommen.
 [ 6 ]
[ 6 ]

