
Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Sialografi
Medisinsk ekspert av artikkelen
Sist anmeldt: 06.07.2025
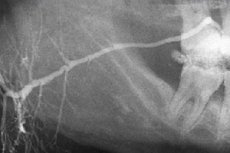
Metodikk for å utføre sialografi
Sialografi innebærer å undersøke kanalene til de store spyttkjertlene ved å fylle dem med jodholdige preparater. Til dette formålet brukes vannløselige kontrastmidler eller emulgerte oljepreparater (dianosyl, ultraflytende lipoiodinol, etiidol, mayodil, etc.). Før administrering varmes preparatene opp til en temperatur på 37–40 °C for å forhindre kuldekramper i karene.
Studien utføres med mål om å diagnostisere hovedsakelig inflammatoriske sykdommer i spyttkjertlene og spyttsteinsykdom.
En spesiell kanyle, et tynt polyetylen- eller ikke-latonisk kateter med en diameter på 0,6-0,9 mm eller en stump og lett bøyd injeksjonsnål settes inn i åpningen til utskillelseskanalen til den undersøkte spyttkjertelen. Etter at kanalen er åpnet, gripes kateteret med en dorn, som er satt inn i den til en dybde på 2-3 cm, tett inn i kanalens vegger. For undersøkelse av parotidkjertelen injiseres 2-2,5 ml, for submandibulærkjertelen - 1-1,5 ml kontrastmiddel.
Radiografi utføres i standard laterale og direkte projeksjoner; noen ganger tas aksiale og tangentielle bilder.
Når man kontrasterer flere spyttkjertler samtidig, er panoramatomografi (pantomosialografi) å foretrekke, da det gir mulighet for å få et tilstrekkelig informativt bilde i ett bilde med lav strålingseksponering for pasienten.
Analyse av bilder tatt 15–30 minutter senere lar oss bedømme spyttkjertlenes funksjon. Sitronsyre brukes til å stimulere spyttproduksjonen.
Sialografi i kombinasjon med CT brukes med hell til å differensiere godartede og ondartede svulster i parotis spyttkjertelen.
I de senere år har ultralyd og funksjonell digital subtraksjonssialografi blitt brukt til å diagnostisere spyttkjertelsykdommer. Kontrastmidler introduseres i cysteformasjoner ved å punktere cysteveggen. Etter at innholdet er aspirert, introduseres et oppvarmet kontrastmiddel i hulrommet. Røntgenbilder tas i to innbyrdes vinkelrette projeksjoner.
Oljepreparater (jodolipol, lipiodol, etc.) eller vannløselige preparater (76 % verografinløsning, 60 % urografinløsning, omnipaqueløsning, trasograf, etc.) brukes som kontrastmiddel. Vannløselige preparater anbefales å bruke i tilfeller der det er risiko for at stoffet trenger utover spyttkjertelen (hos pasienter med Sjøgrens syndrom, med kanalstrikturer, ondartede svulster) og ved kontraindikasjoner for langvarig retensjon av jodpreparater i kanalene (hos pasienter som skal gjennomgå strålebehandling). Kontrastmiddelet injiseres sakte gjennom kanalen inn i kjertelen til pasienten føler en følelse av utspiling i den, noe som tilsvarer fylling av kanalene av første til tredje orden. For å fylle kanalene i den uendrede parotiskjertelen kreves 1-2 ml olje eller 3-4 ml vannløselig preparat. For å fylle kanalene i submandibulærkjertelen - henholdsvis 1,0-1,5 ml og 2,0-3,0 ml.
Sialografi av spyttkjertlene utføres kun i løpet av remisjonsperioden. Ellers kan sialadenittens forløp forverres.
Det mest komplette bildet av parotisstrukturen fås på et sialogram i den laterale projeksjonen. På et sialogram av submandibulære kjertler i den laterale projeksjonen bestemmes ductus submandibularis på nivå med underkjevens kropp, kjertelen med sin øvre pol er lagt over underkjevens vinkel, og størstedelen bestemmes under dens base.
Pantomosiografi
Dette er sialografi med samtidig kontrastundersøkelse av to parotiskjertler, to submandibulære kjertler eller alle fire spyttkjertler, etterfulgt av panoramatomografi. Denne metoden er indisert i samme tilfeller som sialografi. Samtidig undersøkelse av parede kjertler gjør det mulig å oppdage klinisk skjulte inflammatoriske prosesser i den parede kjertelen.
Beskrivelsen av sialogrammet er laget i henhold til følgende skjema. I forhold til kjertelens parenkym er følgende etablert:
- hvordan bildet avsløres (bra; uklart, men ensartet; uklart og ujevnt; ikke avslørt);
- tilstedeværelse av en fyllingsfeil i kanalene;
- tilstedeværelsen av hulrom med forskjellige diametre;
- klarhet i hulromskonturene.
Ved undersøkelse av kanalene bestemmes følgende:
- innsnevring eller utvidelse av IV-ordenskanaler (uniform, ujevn);
- utvidelse av parotis- eller submandibulære kanaler (jevn, ujevn);
- blanding eller avbrudd av kanaler;
- klarhet i kanalkonturene (klar, uklar).
Digital sialografi
Dette er sialografi, som utføres på spesielle enheter (vanligvis med digital informasjon), som gjør det mulig å få et mer kontrastfylt bilde og analysere det i dynamikken i kjertelens fylling og evakuering av kontrastmiddel.
Digital subtraksjonssialografi øker sialografiens diagnostiske muligheter på grunn av subtraksjon (subtraksjon av den omkringliggende bakgrunnen av bein- og vevsformasjoner) og evnen til å visualisere fylling og evakuering av kontrastmiddel i studiens dynamikk. Undersøkelsen utføres på røntgenapparater med digitalt tilbehør eller på angiografer; undersøkelsestiden er 30–40 sekunder. Det utføres en analyse av kanalsystembildet, fyllingstiden og evakueringen av det vannløselige kontrastmiddelet.
Sialadenolymfografi
Metoden ble foreslått av VV Neustroev et al. (1984) og Yu.M. Kharitonov (1989) for diagnostikk av spyttkjertelsykdommer basert på studiet av deres lymfeapparat (intra- og ekstraorganalt lymfesystem). Ved hjelp av en sprøyte og nål injiseres 4 ml vannløselig eller 2 ml fettløselig kontrastmiddel perkutant i parotidkjertelen. Seriell sialadenolmfografi utføres etter 5 og 20 minutter, 2 og 24 timer. Forfatterne indikerte at røntgensemiotikken ved kronisk sialadenitt er assosiert med et ujevnt utarmet mønster av intraorganale lymfekar med bevaring av organkonturene og regional lymfeutstrømning. I svulster bestemmes en fyllingsdefekt.
Datastyrt sialtomografi
Bildet tas på computertomografer. Skanningen starter fra hyoidbenets nivå med en Gantry-helning på 5° for submandibulærregionen og 20° for parotiskjertlene. 15 snitt tas med et trinn (tykkelse) på 2–5 mm. Det resulterende tverrsnittet er topografisk-anatomisk, likt Pirogovs. Metoden er indisert for diagnostisering av spyttsteinsykdom og ulike typer spyttkjerteltumorer.
Radionuklidmetoder for undersøkelse (radiosialografi, skanning og scintigrafi) er basert på kjertelvevets selektive evne til å absorbere radioaktive isotoper I-131 eller teknetium-99m (perteknetat). Disse metodene er praktisk talt ufarlige, siden pasienter får administrert indikatordoser av et radiofarmasøytisk legemiddel med en strålingseffekt som er 20–30 ganger mindre enn under en konvensjonell røntgenundersøkelse. Metodene tillater en objektiv vurdering av den funksjonelle tilstanden til det sekreterende parenkymet uavhengig av kvaliteten og mengden av sekresjonen, og å utføre differensialdiagnostikk mellom en svulst og betennelse i spyttkjertelen.
Radiosialografi av parotiskjertlene (radioisotopsialometri) ble utviklet av L.A. Yudin. Studien innebærer å registrere kurver for intensiteten av radioaktiv stråling over parotiskjertlene og hjertet etter intravenøs administrering av pertechnetat (Tc-99m) i en dose på 7,4–11,1 MBq, og muliggjør en objektiv vurdering av deres funksjon. Et radiosialogram av uendrede parotiskjertler består vanligvis av tre kurver: i det første minuttet er det en kraftig økning i radioaktivitet over spyttkjertlene, deretter en liten rask nedgang (den første vaskulære delen av kurven). Deretter, i løpet av 20 minutter, øker radioaktiviteten gradvis. Denne delen kalles konsentrasjonsdelen. Økningen i radioaktivitet stopper eller er mindre intens (platå). Dette nivået av radioaktivitet tilsvarer maksimal akkumulering av radiofarmasøytika (MAR). Normalt er MAR-tiden 22 ±1 min for høyre og 23+1 min for venstre parotiskjertel. Etter 30 minutter fører stimulering av spyttsekresjon med sukker til et kraftig (innen 3-5 minutter) fall i radioaktivitet, og denne delen kalles ekskretionssegmentet. I løpet av denne perioden bestemmes prosentandelen og tidspunktet for det maksimale fallet i radioaktivitet. Normalt er prosentandelen av MPR 35 ± 1 for høyre og 33 + 1 for venstre parotiskjertel. MPR-tiden er 4 + 1 min for høyre og venstre parotiskjertel. Den påfølgende delen av kurven kalles det andre konsentrasjonssegmentet. I tillegg er det mulig å bestemme forholdet mellom radioaktivitet i spyttkjertelen ved konvensjonelle tidsintervaller (3, 10, 15, 30, 45 og 60 minutter) og øyeblikket for MPR til blodradioaktivitet etter 30 minutter (hvis det er nødvendig å oppnå kvantitative indikatorer på radioaktivitet i kjertelen i de angitte tidsperiodene). Ved sykdommer i spyttkjertlene endres alle indikatorer. Radiosialografimetoden tillater den mest nøyaktige bestemmelsen av den funksjonelle tilstanden til parotis spyttkjertlene.
 [ 6 ]
[ 6 ]
Sialosonografi (ultralyddiagnostikk av spyttkjertelsykdommer)
Metoden er basert på den ulik grad av absorpsjon og refleksjon av ultralyd fra spyttkjertelvev med ulik akustisk motstand. Sialosonografi gir en idé om spyttkjertelens makrostruktur. Ekkogrammet kan brukes til å bedømme størrelsen, formen og forholdet mellom kjertelvevslag med ulik tetthet, identifisere sklerotiske forandringer, spyttstein og neoplasmegrenser.
Termosialografi (termovisiografi, termisk avbildning)
Muliggjør dynamisk observasjon av temperaturendringer i spyttkjertlene. Metoden er basert på forskjellige grader av infrarød stråling fra vev med forskjellige morfologiske strukturer, samt muligheten til å måle temperaturen på objektet som studeres på avstand og observere dens fordeling over kroppsoverflaten dynamisk. Termografikameraer brukes til termografi, på hvilket et termisk kartogram av ansikts- og nakketemperaturer lages. Det ble funnet at det normalt finnes tre typer symmetriske termografibilder av ansiktet: kalde, middels varme og varme, som er individuelle for hver person og vedvarer gjennom hele livet. Inflammatoriske prosesser og ondartede svulster i spyttkjertlene er ledsaget av en økning i hudtemperatur over dem sammenlignet med den motsatte, friske siden, noe som registreres av et termografikamera. Metoden kan også brukes til å bestemme skjulte inflammatoriske prosesser i spyttkjertlene. Metoden er enkel, ufarlig og har ingen kontraindikasjoner.
Slike forskningsmetoder som sialotomografi (en kombinasjon av konvensjonell nomografi og sialotrafi), elektroradiosialigrafi (sialografi ved bruk av et elektroradiografisk apparat og innhenting av sialogrammer på skrivepapir), pneumosubmandibulografi (sialografi av den submandibulære spyttkjertelen med samtidig fylling av bløtvevet i den submandibulære regionen med oksygen), stereoradiografi (romlig, volumetrisk røntgenbilde av spyttkjertelkanalene ved bruk av to røntgenbilder tatt i forskjellige vinkler i forhold til røntgenrøret), sialografi med direkte forstørrelse av bildet brukes for tiden sjelden og hovedsakelig i vitenskapelig forskning.
Reografi av spyttkjertlene utføres for å studere vaskulær blodstrøm og mikrosirkulasjon i vev ved ulike former for kronisk sialadenitt. Endringer i oscillasjonsamplitudens natur og blodstrømningshastighet lar oss vurdere graden av morfologiske endringer og forutsi sykdomsforløpet. Samtidige sykdommer kan påvirke resultatene av studien og bør derfor tas i betraktning når de vurderes.
Røntgendiagnostikk av spyttkjertelsykdommer
De store spyttkjertlene (parotis, submandibulær, sublingual ) har en kompleks rørformet-alveolær struktur: de består av parenkym og kanaler av fjerde orden (henholdsvis interlobær, interlobulær, intralobulær, interkalert, striert).
Parotiskjertelen. Dens vekst og dannelse skjer opptil 2 år. Kjertelens størrelse hos en voksen: vertikal 4-6 cm, sagittal 3-5 cm, tverrgående 2-3,8 cm. Lengden på parotiskanalen (Stenonkanalen) er 40-70 mm, diameter 3-5 mm. I de fleste tilfeller har kanalen en stigende retning (skrått bakfra og fremover og oppover), noen ganger - synkende, sjeldnere er formen rett, genikulær, buet eller todelt. Kjertelens form er uregelmessig pyramideformet, trapesformet, noen ganger halvmåneformet, trekantet eller oval.
For å undersøke parotiskjertelen tas det røntgenbilder i frontal-nasale og laterale projeksjoner. I frontal-nasale projeksjon er kjertelens grener projisert utover fra underkjeven, og i lateral projeksjon er de lagt oppå underkjevens gren og retromandibulærfossa. Når kjertelen forlates på nivå med den fremre kanten av grenen, munner kanalen ut i vestibulen i munnhulen, som tilsvarer kronen på den andre øvre molaren. På frontal-nasale røntgenbilder er det en projeksjonsforkortelse av kanalen. De mest optimale forholdene for å studere kanalen skapes på ortopantomografi.
Den submandibulære spyttkjertelen har en flat, rund, oval eller elliptisk form, lengden er 3-4,5 cm, bredden 1,5-2,5 cm, tykkelsen 1,2-2 cm. Den viktigste submandibulære (Wharton) utskillelseskanalen har en lengde på 40-60 mm, en bredde på 2-3 mm, ved munningen opptil 1 mm; som regel er den rett, sjeldnere buet, åpner seg på begge sider av tungefrenulum.
Dimensjonene til den sublinguale spyttkjertelen er 3,5 x 1,5 cm. Den sublinguale (Bartholins) utskillelseskanalen er 20 mm lang, 3–4 mm bred og åpner seg på begge sider av tungens frenulum.
På grunn av anatomiske trekk (den smale gangen åpner seg flere steder i den sublinguale folden eller inn i den submandibulære gangen) er det ikke mulig å utføre sialografi av den sublinguale kjertelen.
Involusjonelle endringer i de store spyttkjertlene manifesteres av en reduksjon i kjertlenes størrelse, forlengelse og innsnevring av kanalenes lumen oppstår, de får et segmentert, perlelignende utseende.
Avhengig av etiologi og patogenese, skilles følgende sykdommer i spyttkjertlene:
- betennelsesdempende;
- reaktiv-dystrofisk sialose;
- traumatisk;
- tumor og tumorlignende.
Betennelse i spyttkjertelen manifesterer seg i form av inflammatoriske sykdommer i spyttkjertelkanalen, og kalles "sialodokitt", i kjertelparenkym - "sialadenitt". Infeksjon i spyttkjertelparenkym skjer gjennom kanalene fra munnhulen eller hematogent.
Akutt betennelse i spyttkjertelen er en relativ kontraindikasjon for sialografi, da retrograd infeksjon er mulig når kontrastmiddel administreres. Diagnosen stilles basert på det kliniske bildet av resultatene av serologiske og cytologiske studier av spytt.
Kroniske uspesifikke symptomer på betennelse i spyttkjertlene er delt inn i interstitiell og parenkymatøs.
Avhengig av alvorlighetsgraden av endringer i kjertelen, skilles det mellom tre stadier av prosessen på sialogrammer: initial, klinisk uttrykt og sen.
Radiologiske undersøkelsesmetoder inkluderer kontrastfri radiografi i ulike projeksjoner, sialografi, pneumosubmandibulografi, computertomografi og kombinasjoner av disse.
Kronisk parenkymatøs sialadenitt påvirker hovedsakelig parotidkjertlene. I disse tilfellene observeres lymfohistiocytisk infiltrasjon av stroma, og noen steder observeres kanaløsitet i kombinasjon med cystisk ekspansjon.
I det innledende stadiet avslører sialogrammet avrundede ansamlinger av kontrastmiddel med en diameter på 1-2 mm mot bakgrunnen av uendret parenkym og kanaler.
I det klinisk uttrykte stadiet er kanalene i II-IV-ordenen kraftig innsnevret, konturene deres er glatte og klare; kjertelen er forstørret, parenkymetettheten er redusert, et stort antall hulrom med en diameter på 2-3 mm vises.
I det sene stadiet oppstår abscesser og arrdannelse i parenkymet. Flere ansamlinger av kontrastmiddel i forskjellige størrelser og former (for det meste runde og ovale) er synlige i hulrommene til abscessene (diameteren er fra 1 til 10 mm). IV- og V-ordenskanalene er innsnevret på sialogrammet og er fraværende i noen områder. Det oljeholdige kontrastmiddelet holdes tilbake i hulrommene i opptil 5–7 måneder.
Kronisk interstitiell sialadenitt er karakterisert av stromal proliferasjon, hyalinisering med erstatning og kompresjon av parenkymet og kanalene med fibrøst vev. Parotiskjertlene er hovedsakelig påvirket, og submandibulære kjertler er sjeldnere påvirket.
I den innledende fasen av prosessen avsløres innsnevring av kanalene i HI-V-ordrene og en viss ujevnhet i bildet av kjertelens parenkym.
I det klinisk uttrykte stadiet er kanalene i II-IV-ordenene betydelig innsnevret, parenkymetettheten reduseres, kjertelen forstørres, konturene til kanalene er glatte og klare.
I det sene stadiet er alle kanaler, inkludert hovedkanalen, innsnevret, konturene deres er ujevne, og i noen områder er de ikke i kontrast.
Diagnosen spesifikk kronisk sialadenitt (ved tuberkulose, aktinomykose, syfilis ) stilles ved å ta hensyn til serologiske og histologiske studier (påvisning av drusen ved aktinomykose, mykobakterier ved tuberkulose). Hos pasienter med tuberkulose er påvisning av forkalkninger i kjertelen på røntgenbilde av stor diagnostisk betydning. Flere hulrom fylt med kontrastmiddel oppdages på et sialogram.
Kronisk sialodokitt. Parotidkanalene er hovedsakelig påvirket.
I det innledende stadiet viser sialogrammet at hovedekskretjonskanalen er ujevnt utvidet eller uendret, og kanalene i I-II, noen ganger II-IV orden, er utvidet. De utvidede delene av kanalene veksler med uendrede (rosenkranslignende utseende).
I det klinisk uttrykte stadiet er kanalenes lumen betydelig utvidet, konturene deres er ujevne, men tydelige. Områder med utvidelse veksler med områder med innsnevring.
I det sene stadiet viser sialogrammet vekslende områder med utvidelse og innsnevring av kanalene; noen ganger er kanalenes forløp avbrutt.
Spyttkjertelsykdom (sialolithiasis) er en kronisk betennelse i spyttkjertelen, der det dannes konkresjoner (spyttkjertelstein) i spyttkanalene. Kjertelen submandibulært er oftest rammet, sjeldnere ørespyttkjertelen og svært sjelden kjertelen sublingualt. Spyttkjertelsykdom utgjør omtrent 50 % av alle tilfeller av spyttkjertelsykdommer.
En eller flere steiner er hovedsakelig plassert på bøyningsstedene til hovedkanalen, massen deres varierer fra flere brøkdeler av et gram til flere titalls gram. De er lokalisert i den submandibulære spyttkjertelen.
Diagnosen stilles etter røntgen- eller ultralydundersøkelse. Steiner kan være lokalisert i hovedekskretjonskanalen eller i kanalene i I-III-ordenen (de kalles vanligvis "kjertelstein"). I de fleste tilfeller er steinene forkalket og bestemmes på røntgenbildet som tydelig definerte tette skygger med en rund eller uregelmessig oval form. Skyggens intensitet er variabel og bestemmes av steinenes kjemiske sammensetning og størrelse. For å diagnostisere steiner i Wharton-kanalen i den submandibulære spyttkjertelen brukes intraoral røntgen av munnbunnen ved bitt, og ved mistanke om "kjertelstein", røntgen av underkjeven i sideprojeksjonen. Ved røntgen av spyttkjertelen i parotis tas røntgenbilder av underkjeven i sideprojeksjonen og bilder i frontal-nasal projeksjon.
Sialogi med vannløselige preparater er spesielt viktig for å oppdage ikke-forkalkede (radionegative) steiner og vurdere endringer i spyttkjertelen. På sialogi ser steinene ut som en fyllingsdefekt. Noen ganger er de innhyllet, dynket i et kontrastmiddel og blir synlige på bildet.
I det innledende stadiet viser sialogrammet utvidelsen av alle kanaler som ligger bak kalkulusen (stadiet av spyttretensjon).
I det klinisk uttrykte stadiet veksler områder med utvidelse og innsnevring av kanalene.
I det sene stadiet, som følge av gjentatte eksaserbasjoner, oppstår det arrforandringer, noe som fører til dannelse av fyllingsdefekter. Konturene av kjertelkanalene er ujevne.
Røntgenbilder avslører steiner på 2 mm eller mer i størrelse; steiner som ligger i kjertelen er mer synlige.
Gruppen av reaktive dystrofiske prosesser inkluderer Sjögrens sykdom og Mikulicz sykdom.
Sjøgrens sykdom og syndrom. Sykdommen manifesterer seg som progressiv atrofi av spyttkjertelparenkymet med utvikling av fibrøst bindevev og lymfoid infiltrasjon.
I sykdommens innledende stadium er det ingen endringer i sialogrammene. Senere oppstår ekstravasater på grunn av økt permeabilitet av kanalveggene. I de sene stadiene oppstår runde og ovale hulrom med en diameter på opptil 1 mm, kanalene av III-V-ordenen er ufylte. Etter hvert som sykdommen utvikler seg, øker hulrommene, konturene deres blir uklare, kanalene er ikke fylt, og hovedkanalen er utvidet. Generelt er det sialografiske bildet det samme som ved kronisk parenkymatøs sialadenitt.
Mikulicz sykdom. Sykdommen er ledsaget av lymfoid infiltrasjon eller utvikling av granulasjonsvev mot bakgrunnen av en kronisk inflammatorisk prosess.
På sialogrammet er spyttkjertelens hovedkanal innsnevret. Lymfoidvev, som klemmer kanalene ved lobulenes porter, gjør det umulig å fylle de minste kanalene med kontrastmiddel.
Godartede og ondartede formasjoner av spyttkjertlene. På sialogrammer av ondartede svulster er grensen mellom normalt vev og svulsten uklar på grunn av deres infiltrative vekst, og en fyllingsdefekt er synlig i svulsten. Ved godartede svulster bestemmes en fyllingsdefekt med klare konturer. Fylling av kanalene i de perifere delene av svulsten lar oss anta prosessens godartede natur. Diagnostiske muligheter utvides ved å kombinere sialografi med computertomografi.
Ved mistanke om en ondartet svulst utføres sialografi fortrinnsvis med vannløselige kontrastmidler, som frigjøres og absorberes raskere enn oljebaserte. Dette er viktig, siden noen pasienter planlegger å gjennomgå strålebehandling i fremtiden.

