
Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Væske i hjerteposen: hva det betyr, akseptable normer
Medisinsk ekspert av artikkelen
Sist anmeldt: 04.07.2025
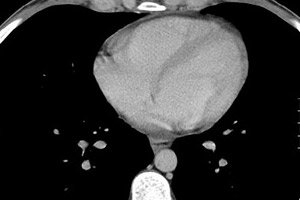
Hjertet er vår livsmotor, hvis arbeid avhenger av mange faktorer, inkludert biologiske interne prosesser. Noen ganger er årsaken til smerte og ubehag i hjerteområdet væske i perikardiet, som omgir hjertet fra alle kanter. Og årsaken til ubehaget er kompresjon av hjertet av væske eller en betennelsesprosess lokalisert i vevet i myokardiet eller perikardiet.
Epidemiologi
Ifølge statistikk er omtrent 45 % av alle tilfeller av perikarditt av viral natur, og behandlingen av disse prioriteres med å øke immuniteten (vitaminer, immunstimulerende midler), mens bakterier, som antibiotika brukes for å bekjempe, forårsaker betennelsesprosesser i perikardiet i bare 15 % av tilfellene av sykdommen. De sjeldneste typene patologi er sopp- og parasittisk perikarditt.
Fører til perikardvæske
La oss prøve å spesifikt forstå hvilke forhold og patologier som kan provosere frem en økning i volumet av væske i perikardiet, som nå ikke anses som et smøremiddel under hjertefriksjon, men som en livstruende faktor.
Den vanligste årsaken til ikke-inflammatorisk væskeansamling i perikardiet regnes som ødematøst syndrom. Dette er ikke en sykdom, men et symptom som kan følge med følgende patologiske og ikke-patologiske prosesser:
- medfødt divertikulitt i venstre hjertekammer,
- hjertesvikt,
- patologier i utskillelsessystemet, og spesielt nyrene,
- en lidelse der det er direkte forbindelse mellom de to lagene i perikardiet,
- mangeltilstander som anemi,
- en tilstand av utmattelse i kroppen,
- mediastinale svulster, myksødem,
- metabolske forstyrrelser i kroppens vev,
- ulike inflammatoriske patologier,
- skader ledsaget av hevelse i vev,
- allergiske reaksjoner.
Noen ganger kan utviklingen av hydroperikard ses som en konsekvens av bruk av vasodilatorer eller en komplikasjon av strålebehandling.
Risikofaktorer
Graviditet og alderdom kan betraktes som risikofaktorer for utvikling av patologi.
De vanligste årsakene til den inflammatoriske prosessen i perikardiet ( perikarditt ) regnes som tuberkulose og revmatisk organskade. Vi snakker om en infeksiøs-allergisk reaksjon, som et resultat av at det dannes en stor mengde ekssudat.
Risikofaktorer i dette tilfellet kan vurderes:
- bakterielle, virus- og soppsykdommer: skarlagensfeber, akutte luftveisinfeksjoner, HIV, lungebetennelse, pleuritt, endokarditt, candidiasis, etc.
- tilstedeværelsen av parasitter i kroppen ( echinokokkinfeksjon, toksoplasmose, etc.),
- allergiske patologier, inkludert mat- og legemiddelallergier,
- autoimmune sykdommer ( revmatoid artritt, lupus erythematosus, systemisk sklerodermi, dermatomyositt, etc.),
- autoimmune prosesser ( revmatisk feber, etc.),
- kronisk hjertesvikt,
- inflammatoriske sykdommer i hjertemembranene ( myokarditt, endokarditt),
- eventuelle hjerteskader (penetrerende og ikke-penetrerende),
- kreft og strålebehandling,
- medfødte og ervervede patologier av perikardiell utvikling (tilstedeværelsen av cyster og divertikler i den),
- hemodynamisk forstyrrelse, ødemsyndrom,
- sykdommer i det endokrine systemet og metabolske forstyrrelser ( hjertefedme, glukosemetabolismeforstyrrelser og diabetes mellitus, hypotyreose ).
Som vi allerede har sagt, kan væske i perikardiet samle seg som følge av knivstikk i hjertet, men den samme situasjonen kan også observeres etter operasjon på organet, som følge av en postoperativ komplikasjon (betennelse).
Et særegent traume for hjertet er hjerteinfarkt, som også kan oppstå med inflammatoriske komplikasjoner og provosere frem en økning i væskenivået i perikardsekken. Det samme kan sies om iskemiske (nekrotiske) forandringer i hjertets myokard.
Hvis man ser nøye etter, kan man se mange sammenfall i årsakene til perikarditt og hydroperikard. I teorien er den andre patologien en type ikke-infeksiøs perikarditt, siden tetthet i perikardiet uansett forårsaker patologiske prosesser i det av den inflammatoriske typen.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Patogenesen
Det er kjent fra skolens biologi at hjertet vårt er født i en "skjorte". Navnet på denne "skjorten" er perikardiet, den består av tett fysiologisk vev og utfører en beskyttende funksjon.
Perikardiet kalles også perikardsekken, som hjertet føler seg komfortabelt inni og kan fungere uten avbrudd. Perikardsekken består av to lag (ark): visceralt eller eksternt og parietalt (indre), som kan forskyves i forhold til hverandre.
Hjertet, som et mobilt muskelorgan, er i konstant bevegelse (veggene trekker seg sammen og pumper blod som en pumpe). Under slike forhold, hvis det ikke var perikard rundt det, kunne det forskyve seg, noe som ville føre til knekk av karene og forstyrrelser i blodsirkulasjonen.
Dessuten beskytter perikardiet hjertet mot utvidelse under tung belastning på organet. Det antas at det også fungerer som en beskyttende barriere som forhindrer at infeksjon trenger inn i hjertevevet under betennelse i de indre organene.
Men en like viktig funksjon for perikardiet er å forhindre friksjon av det svært mobile hjertet mot nærliggende immobile strukturer i brystet. Og slik at hjertet ikke opplever friksjon mot selve perikardiet og nærliggende organer, er det en liten mengde væske mellom lagene.
Dermed er det alltid væske i perikardiet, men normalt bør mengden, ifølge ulike kilder, ikke overstige 20–80 ml. Vanligvis er dette tallet begrenset til 30–50 ml, og en økning i volumet av perikardiell effusjon til 60–80 ml regnes som patologi. Men hvis en person med en slik mengde fri væske med en svak gulaktig farge føler seg frisk og ikke har noen mistenkelige symptomer, er det ingen grunn til bekymring.
Det er en annen sak om væsken i perikardiet akkumuleres i moderate og store mengder. Det kan være 100–300 ml, eller 800–900 ml. Når indikatoren er veldig høy og når 1 liter, snakker vi om en svært livstruende tilstand som kalles hjertetamponade (kompresjon av hjertet ved væske som akkumuleres i perikardsekken).
Men hvor kommer overflødig væske i perikardiet fra? Det er tydelig at dette er umulig i en sammenheng med absolutt helse. Væsken i perikardiet fornyes stadig, absorberes av perikardlaget, og mengden forblir tilnærmet konstant. En økning i volumet er bare mulig i to tilfeller:
- i tilfelle metabolske forstyrrelser i perikardvevet, som et resultat av at absorpsjonen av transudat reduseres,
- tilsetning av inflammatorisk ekssudat til den eksisterende ikke-inflammatoriske væsken.
I det første tilfellet snakker vi om sykdommer forbundet med hemodynamiske forstyrrelser, utvikling av ødematøst eller hemorragisk syndrom, tumorprosesser, som et resultat av at en gjennomsiktig væske akkumuleres i perikardhulen, som inneholder spor av epitelceller, protein og blodpartikler. Denne patologiske tilstanden kalles vanligvis hydroperikard.
Utseendet til inflammatorisk ekssudat er oftest forbundet med penetrering av infeksjon inn i perikardiet gjennom blod og lymfe, hvis det allerede var et fokus på purulent betennelse i kroppen. I dette tilfellet snakker vi om en infeksiøs og inflammatorisk patologi kalt "perikarditt", som har flere forskjellige former.
Men betennelse i perikardiet kan også være ikke-smittsom. Dette observeres i tumorprosesser med metastaser i hjerteområdet, når prosessen sprer seg fra nærliggende vev (for eksempel ved myokarditt), metabolske forstyrrelser i perikardiets vev og traumer mot perikardiet (et slag mot hjerteområdet, et sår, en knivstikkskade).
Symptomer perikardvæske
Det kliniske bildet av perikarditt, der overflødig væske samler seg i perikardiet, kan variere avhengig av årsaken og mengden transudat/ekssudat. Perikarditt i seg selv forekommer ikke. Det fungerer som en komplikasjon av patologier eller skader som allerede er tilstede i kroppen, så det er ikke nødvendig å snakke om spesifikke symptomer.
Svært ofte mistenker ikke pasienten engang at det samler seg væske i perikardiet hans, dvs. tenker ikke på en slik årsak til forverringen av helsen, mistenker kardiovaskulære patologier, forkjølelse og sykdommer i luftveiene, nyresykdommer. Det er med disse problemene de henvender seg til terapeuten, men diagnostiske studier viser at symptomene som har dukket opp allerede er sene manifestasjoner av sykdommer, dvs. deres komplikasjon.
Så, hvilke klager kan en pasient med økt perikardvæskevolum bringe til legen?
- kortpustethet både i hvile og under anstrengelse,
- ubehag bak brystbenet, som merkes spesielt tydelig når en person lener seg fremover,
- smerter i hjerteområdet av varierende intensitet, forbundet med trykk på organet, smertene kan stråle ut til ryggen, skulderen, nakken, venstre arm,
- tetthet i brystet, en knusende følelse,
- pustevansker, kvelningsanfall, følelse av luftmangel,
- ødemsyndrom, som er spesielt merkbart i ansiktet, øvre og nedre ekstremiteter,
- redusert systolisk og økt venetrykk, hovne vener i nakken,
- symptomer på takykardi, arytmi,
- en ikke-produktiv bjeffende hoste som ikke gir lindring,
- hes stemme,
- økt svette, spesielt mot bakgrunnen av tuberkulose,
- forstørret lever og smerter i høyre hypokondrium,
- problemer med passasje av mat gjennom spiserøret på grunn av kompresjon av det forstørrede perikardiet,
- hyppig hikke som følge av kompresjon av frenisk nerve,
- lyseblå hud på grunn av sirkulasjonsforstyrrelser (kompresjon av hjertet ved perikardial effusjon og ekssudat fører til en forstyrrelse av dens kontraktile funksjon),
- tap av appetitt og tilhørende vekttap.
Det er tydelig at pasienter kan klage over forverring av allmenntilstanden, svakhet, hodepine og muskelsmerter, men bare noen pasienter opplever slike symptomer. Men feber, forårsaket av økt kroppstemperatur på grunn av betennelse, er tilstede i de fleste tilfeller av legesøk med ubehag forbundet med væskeansamling i perikardiet, spesielt i tilfeller av smittsomme lesjoner. Disse plagene kan betraktes som uspesifikke første tegn på betennelse, som deretter fører til at perikardiet renner over med væske.
Men kortpustethet, hjertesmerter, svingninger i puls og blodtrykk kan direkte indikere at væsken i perikardiet forstyrrer hjertets arbeid.
Det er viktig å forstå at perikarditt ikke bare kan være smittsom eller ikke-smittsom, akutt eller kronisk, den har flere varianter som varierer i forløpet og mengden væske i perikardiet.
I den akutte formen kan tørr (også kjent som fibrinøs) og ekssudativ perikarditt forekomme. I det første tilfellet siver fibrin fra hjertets serøse membran ut i perikardhulen, noe som skyldes at den renner over med blod. I dette tilfellet finnes det bare spor av væske i perikardiet. Ved ekssudativ perikarditt finnes det fri væske i perikardiet i store mengder.
Perikardiell effusjon kan bestå av halvflytende ekssudat ved inflammatoriske prosesser og hemodynamiske forstyrrelser, blodig væske (hemorragisk perikard) ved sår, tuberkulose eller sprukket aneurisme, og væske blandet med puss ved smittsomme lesjoner.
Eksudativ perikarditt kan være langvarig og bli kronisk etter 6 måneder. En liten mengde væske i perikardiet (80-150 ml) forårsaker kanskje ikke uttalte symptomer på sykdommen, og pasienten kan tro at han allerede har kommet seg. Men etter en stund kan den inflammatoriske prosessen under påvirkning av ulike faktorer intensiveres, og det økte nivået av væske i perikardiet vil forårsake ubehagelige symptomer, som også er fullstendig utrygge.
Hvis mye væske har samlet seg i perikardiet, som begynner å komprimere hjertet kraftig, noe som fører til at arbeidet forstyrres, snakker vi om hjertetamponade. I dette tilfellet er det utilstrekkelig avslapning av hjertekamrene, og de klarer ikke å pumpe det nødvendige volumet av blod. Alt dette fører til symptomer på akutt hjertesvikt:
- alvorlig svakhet, blodtrykksfall (kollaps, bevissthetstap ),
- hyperhidrose (intensiv utskillelse av kaldsvette),
- sterkt trykk og tyngde i brystet,
- rask puls,
- alvorlig kortpustethet,
- høyt venetrykk, manifestert av en forstørrelse av halsvenen,
- overdreven mental og fysisk opphisselse,
- rask, men overfladisk pust, manglende evne til å ta dypt pust,
- fremveksten av angst, frykt for å dø.
Etter å ha lyttet til pasienten med et stetoskop, bemerker legen svake og dempede hjertetoner, utseendet av knasende og bilyd i hjertet (observert i en bestemt posisjon av pasientens kropp), noe som er typisk for perikarditt, som forekommer med eller uten hjertetamponade.
Perikardvæske hos barn
Så merkelig som det kan høres ut, kan overflødig væske i perikardiet oppstå selv hos et ufødt barn. En liten ansamling av perikardiell effusjon, som en manifestasjon av en hyperkinetisk reaksjon i det kardiovaskulære systemet, kan indikere utvikling av mild til moderat anemi. Ved alvorlig anemi kan mengden transudat overstige normale verdier betydelig, noe som er et symptom som truer barnets liv.
Men væske i fosterets perikardium kan også dannes som følge av forstyrrelser i utviklingen av vev i venstre hjertekammer. I dette tilfellet, i den øvre delen av hjertet på venstre hjertekammerside, er det en fremspring av veggene - et divertikkel, som forstyrrer utstrømningen av perikardial effusjon (hydroperikardium). Transudat akkumuleres mellom perikardlagene og kan etter en tid føre til utvikling av hjertetamponade.
Patologier i utviklingen av fosterhjertet og utseendet av en stor mengde væske rundt det kan oppdages under en ultralydundersøkelse av den gravide kvinnen.
Perikarditt hos et barn kan diagnostiseres i tidlig barndom. Oftest oppstår sykdommen på bakgrunn av tidligere virusinfeksjoner, på bakgrunn av revmatisme og diffuse (vanlige) sykdommer i bindevevet. Men uspesifikke former for perikarditt forårsaket av soppinfeksjon, forgiftning av kroppen på grunn av nyresykdom, vitaminmangel, hormonbehandling, etc. er også fullt mulige. Hos spedbarn utvikler patologien seg ofte på bakgrunn av en bakteriell infeksjon (stafylokokker, streptokokker, meningokokker, pneumokokker og andre typer patogener).
Det er svært vanskelig å gjenkjenne sykdommen hos spedbarn, spesielt hvis vi snakker om den tørre formen for perikarditt. Akutt perikarditt begynner alltid med en økning i kroppstemperatur, som ikke er et spesifikt symptom, økt hjertefrekvens og smerter, som kan gjenkjennes ved hyppige episoder med angst og gråt hos babyen.
Eldre barn med en liten mengde væske i perikardiet vil klage over brystsmerter i venstre side, som blir sterkere når barnet prøver å ta et dypt pust. Smerten kan øke når man endrer kroppsstilling, for eksempel når man bøyer seg. Ofte stråler smerten ut til venstre skulder, så klagene kan høres akkurat slik ut.
Eksudativ (effusiv) perikarditt anses som spesielt farlig, der mengden væske i perikardiet raskt øker og kan nå kritiske nivåer med utviklingen av hjertetamponade. Hos et spedbarn kan symptomene på patologien vurderes:
- økt intrakranielt trykk,
- betydelig fylling av venene i hånden, albuen og nakken, som blir tydelig synlige og følbare, noe som utelukkes i ung alder,
- utseendet av oppkast,
- svakhet i musklene på baksiden av hodet,
- svulmende fontanell.
Disse symptomene kan ikke kalles spesifikke, men de er viktige for å gjenkjenne et helseproblem hos et barn som ennå ikke er i stand til å snakke om andre symptomer på sykdommen.
Det akutte stadiet av perikarditt ekssudativ hos et eldre barn er ledsaget av kortpustethet, dumpe smerter i hjerteområdet og forverring av den generelle tilstanden. Under smerteanfall prøver barnet å sitte og bøye seg, og vippe hodet mot brystet.
Følgende symptomer kan oppstå: bjeffende hoste, heshet, blodtrykksfall, kvalme med oppkast, hikke, magesmerter. Karakteristisk er en paradoksal puls med redusert fylling av venene ved inngangen.
Hvis vi snakker om hjertetamponad, er det en økning i kortpustethet, en følelse av luftmangel og frykt, barnets hud blir veldig blek, kaldsvette vises på den. Samtidig merkes økt psykomotorisk eksitabilitet. Hvis det ikke iverksettes umiddelbare tiltak, kan barnet dø av akutt hjertesvikt.
Kronisk ekssudativ perikarditt av enhver etiologi hos et barn er preget av en forverring av den generelle tilstanden og konstant svakhet. Barnet blir raskt slitent, har kortpustethet og ubehag i brystet, spesielt når man beveger seg, trener og driver med sport.
Komplikasjoner og konsekvenser
Tetthet i perikardsekken og inflammatoriske prosesser i den, ledsaget av en økning i volumet av væske i perikardiet, kan ikke forsvinne sporløst, og vises bare i forverring av pasientens generelle tilstand, forekomst av kortpustethet og smerter bak brystbenet.
For det første, når væsken øker i volum, presser den stadig mer på hjertet, noe som gjør det vanskeligere for det å fungere. Og siden hjertet er et organ som er ansvarlig for blodtilførselen til hele kroppen, er feil i arbeidet fulle av sirkulasjonsforstyrrelser. Blod regnes igjen som den viktigste ernæringskilden for celler, det forsyner dem også med oksygen. Blodsirkulasjonen forstyrres, og ulike menneskelige organer begynner å lide av sult, funksjonaliteten deres forstyrres, noe som medfører forekomst av andre symptomer, for eksempel manifestasjoner av rus, noe som reduserer en persons livskvalitet betydelig.
For det andre er akkumulering av inflammatorisk ekssudat belastet med utvikling av arrdannelse. I dette tilfellet er det ikke så mye perikardiet i seg selv som kan lide på grunn av overvekst av fibrøst vev og komprimering av dets lag på grunn av kalsiumopphopning, men hjertet, som ikke kan gi tilstrekkelig fylling av kamrene med blod under diastolen. Som et resultat utvikles venøs lunge, noe som forårsaker økt risiko for trombedannelse.
Den inflammatoriske prosessen kan også spre seg til myokardiet, noe som forårsaker degenerative forandringer i det. Denne patologien kalles myoperikarditt. Spredningen av den adhesive prosessen er full av fusjon av hjertet med nærliggende organer, inkludert vev i spiserøret, lungene, brystet og ryggraden.
Stagnasjon av væske i perikardiet, spesielt med en stor mengde blod, kan føre til forgiftning av kroppen med dens forfallsprodukter, som et resultat av at ulike organer lider igjen, og først og fremst utskillelsesorganene (nyrer).
Men den farligste tilstanden ved ekssudativ og hydroperikarditt med en rask økning i volumet av væske i perikardiet er tilstanden til hjertetamponade, som i mangel av umiddelbar effektiv behandling fører til pasientens død.
Diagnostikk perikardvæske
Perikardvæske regnes ikke som en patologisk tilstand hvis mengden ikke overstiger allment aksepterte normer. Men så snart volumet av effusjon blir så stort at det begynner å forårsake symptomer på hjertesvikt og andre nærliggende organer, kan du ikke utsette.
Siden symptomene på perikarditt kan ligne på ulike sykdommer, søker pasienter råd hos en allmennlege, som etter en fysisk undersøkelse, anamnese og etter å ha lyttet til pasienten, sender ham til en kardiolog. Symptomene som pasientene nevner, sier lite om den sanne årsaken til plagen, men de kan dytte legen i riktig retning, siden de fleste av dem fortsatt indikerer hjerteproblemer.
Å banke og lytte til hjertet vil bidra til å bekrefte gjetningen. Banking vil vise en økning i hjertets grenser, og lytting vil vise en svak og dempet hjerterytme, noe som indikerer begrenset bevegelse av hjertestrukturene på grunn av kompresjonen.
Laboratorietester av blod og urin vil bidra til å vurdere arten av eksisterende helseproblemer, bestemme årsaken og typen perikarditt, og vurdere intensiteten av betennelse. For dette formålet foreskrives følgende tester: kliniske og immunologiske blodprøver, blodbiokjemi, generell urinanalyse.
Men verken fysisk undersøkelse med lytting eller laboratorietester gjør det mulig å stille en nøyaktig diagnose, fordi de ikke tillater å vurdere tilstedeværelsen av væske i perikardiet og dens volum, samt å bestemme nøyaktig hva som er forbundet med hjerteforstyrrelsen. Dette problemet løses ved instrumentell diagnostikk, hvorav mange metoder tillater å vurdere situasjonen i minste detalj.
Hovedmetoden som ikke bare lar deg bestemme tilstedeværelsen av væske i perikardiet, men også nivået, anses å være et ekkokardiogram (EchoCG). En slik studie gjør det mulig å identifisere selv en minimal mengde transudat (fra 15 ml), avklare endringer i motorisk aktivitet i hjertestrukturer, fortykkelse av lagene i perikardiet, adhesjoner i hjerteområdet og dets fusjon med andre organer.
Bestemmelse av mengden væske i perikardiet ved ekkokardiografi
Normalt sett berører ikke perikardplatene hverandre. Avstanden mellom dem bør ikke være mer enn 5 mm. Hvis EchoCG viser en avvik på opptil 10 mm, snakker vi om den innledende fasen av perikarditt, fra 10 til 20 mm - et moderat stadium, over 20 - alvorlig.
Når man bestemmer de kvantitative egenskapene til væsken i perikardiet, sies et ubetydelig volum å være mindre enn 100 ml, opptil en halv liter anses som moderat, og over 0,5 l anses som stort. Ved stor ansamling av ekssudat er en perikardiell punktering obligatorisk, som utføres under kontroll av ekkokardiografi. En del av den utpumpede væsken sendes til mikrobiologisk og cytologisk undersøkelse, noe som bidrar til å bestemme dens natur (transudat har lavere tetthet og et ubetydelig proteininnhold), tilstedeværelsen av et smittestoff, puss, blod, ondartede celler.
Hvis det oppdages væske i perikardiet hos fosteret, utføres en punktering uten å vente på at barnet skal bli født. Denne komplekse prosedyren må utføres strengt under ultralydkontroll, siden det er høy risiko for skade på moren eller hennes ufødte barn. Det finnes imidlertid tilfeller der væsken i perikardhulen spontant forsvinner, og en punktering ikke er nødvendig.
Et elektrokardiogram (EKG) kan også gi noe informasjon om patologien, siden ekssudativ og kronisk perikarditt reduserer myokardiets elektriske aktivitet. Fonokardiografi kan gi informasjon om hjertestøy som ikke er relatert til hjertemuskelens arbeid, og høyfrekvente svingninger som indikerer væskeansamling i perikardiet.
Eksudativ perikarditt og hydroperikard med et væskevolum på mer enn 250 ml bestemmes på røntgenbildet ved økning i størrelse og endring i hjertets silhuett, uklar definisjon av skyggen. Endringer i perikardiet kan sees under ultralyd, computertomografi eller magnetisk resonansavbildning av brystkassen.
Differensiell diagnose
Siden perikardvæske ikke oppstår ved en tilfeldighet, og dens forekomst er assosiert med visse patologier, gis en stor rolle til differensialdiagnostikk, som gjør det mulig å identifisere årsaken til intens perikardiell effusjon. Akutt perikarditt kan i sine symptomer ligne akutt hjerteinfarkt eller akutt myokarditt. Det er svært viktig å skille disse patologiene fra hverandre slik at behandlingen som foreskrives i henhold til diagnosen er effektiv.
 [ 39 ]
[ 39 ]
Behandling perikardvæske
Som vi allerede vet, er det alltid væske i perikardiet, og en liten økning i nivået vil sannsynligvis ikke påvirke pasientens helse. Legen kan oppdage slike endringer ved en tilfeldighet, hvoretter han vil ønske å observere pasienten en stund. Hvis mengden væske øker, men forblir ubetydelig, er det nødvendig å finne ut årsaken til opphopningen av effusjon. Behandlingen vil primært være rettet mot å inaktivere faktoren som forårsaket patologisk hydrering.
Hvor pasienten skal behandles, avhenger av alvorlighetsgraden av patologien. Akutt perikarditt anbefales behandlet på sykehus. Dette bør bidra til å unngå hjertetamponade. Milde former av patologien med en moderat mengde transudat eller ekssudat behandles poliklinisk.
Siden perikarditt er en betennelsesprosess, er det nødvendig å først stoppe betennelsen for å redusere utskillelsen av ekssudat. I de fleste tilfeller kan dette gjøres ved hjelp av ikke-hormonelle antiinflammatoriske legemidler (NSAIDs). Blant dem er det mest populære legemidlet ibuprofen, som bidrar til å lindre feber og betennelse, har en positiv effekt på blodstrømmen og tolereres godt av de fleste pasienter.
Hvis årsaken til væskeansamling i perikardiet er hjerteiskemi, vil behandling med diklofenak, aspirin og andre legemidler basert på acetylsalisylsyre, som reduserer blodets viskositet, være mer effektiv. Bruk av indometacin er også akseptabelt, men dette legemidlet kan forårsake ulike bivirkninger og komplikasjoner, så det kan bare brukes i ekstreme tilfeller.
Hvis det å ta NSAIDs ikke gir ønsket resultat eller er umulig av en eller annen grunn, utføres antiinflammatorisk behandling ved bruk av steroidmedisiner (oftest Prednisolon).
Perikarditt, når væsken øker, er ledsaget av smertesyndrom, som lindres ved hjelp av konvensjonelle smertestillende midler (Analgin, Tempalgin, Ketanov, etc.). For å bekjempe ødemsyndrom brukes diuretika (oftest Furosemid). Men for å opprettholde vitamin-mineralbalansen suppleres diuretika med kaliumpreparater (for eksempel Asparkam) og vitaminer.
Sammen med å løse problemet med betennelse og væske i perikardiet, behandles den underliggende sykdommen. Hvis det er en infeksjon, er systemisk antibiotikabehandling obligatorisk. Penicillin- og cefalosporin-antibiotika foreskrives; ved alvorlige purulente infeksjoner foretrekkes fluorokinoloner. På grunn av resistensen til mange patogenstammer mot virkningen av konvensjonelle antibiotika, brukes nye typer antimikrobielle legemidler i økende grad i terapi, som de fleste bakterier er følsomme for (et av disse legemidlene er vankomycin).
Ideelt sett bør det etter en perikardpunksjon utføres en væsketest for å bestemme typen patogen og dens resistens mot de foreskrevne antibiotikaene.
Hvis eksudativ perikarditt utvikler seg mot tuberkulose, foreskrives spesielle anti-tuberkulosemedisiner. Ved svulstprosesser vil cytostatika være effektive. Uansett vil antihistaminer bidra til å redusere hevelse og betennelse, siden selv kroppens reaksjon på en smittsom faktor anses som allergisk.
Ved akutt perikarditt er streng sengeleie og lett mat indisert. Hvis sykdommen har et kronisk forløp, foreskrives begrensning av fysisk aktivitet og et kosthold under forverringen.
Ved generalisering av den inflammatoriske prosessen er hemodialyse indisert. Ved store væskemengder i perikardiet utføres punktering (paracentese), som er den eneste måten å fjerne overflødig væske på en sikker, ikke-kirurgisk måte. Punktering kan foreskrives ved hjertetamponad, den purulent formen for perikarditt, og også dersom 2-3 uker med konservativ behandling ikke har ført til reduksjon av væske mellom perikardlagene. Hvis det oppdages puss i ekssudatet, utføres drenering av perikardhulen med injeksjon av antibiotika.
I noen tilfeller må punkteringen utføres mer enn én gang. Hvis betennelsen ikke kan stoppes og væsken i perikardiet fortsetter å hope seg opp til tross for flere punkteringer, foreskrives kirurgisk behandling - perikardiektomi.
Fysioterapibehandling for perikarditt med effusjon utføres ikke, da det bare kan forverre situasjonen. I rehabiliteringsperioden er treningsterapi og terapeutisk massasje mulig.
Under hele behandlingsforløpet av den akutte formen for patologi må pasienten være under tilsyn av medisinsk personell. Hans arterielle og venøse trykk måles regelmessig, og hjertefrekvens (puls) overvåkes. Ved kronisk sykdomsforløp anbefales det at pasienten har sin egen enhet for måling av blodtrykk og puls, noe som lar ham overvåke tilstanden sin uavhengig.
Medisiner mot perikarditt
Behandling av hydroperikard, når ikke-inflammatorisk væske samler seg i perikardiet, krever ofte ikke spesiell behandling. Det er nok å fjerne de provoserende faktorene, og mengden væske går tilbake til det normale. Noen ganger forsvinner sykdommen spontant uten behandling. I andre tilfeller hjelper slimhinneavsvellende midler (spironolakton, furosemid, etc.).
Furosemid
Et hurtigvirkende vanndrivende middel, ofte foreskrevet for ødemsyndrom assosiert med kardiovaskulære patologier. Belaster ikke nyrene, noe som gjør at det kan brukes selv ved nyresvikt. I tillegg til den vanndrivende effekten fremmer det utvidelsen av perifere blodkar, noe som gjør det mulig ikke bare å lindre ødem, men også å redusere høyt blodtrykk.
Legemidlet kan foreskrives både i form av tabletter (40 mg om morgenen daglig eller annenhver dag) og injeksjoner. Maksimal tillatt daglig dose av legemidlet i tabletter er 320 mg. I dette tilfellet er det bedre å ta medisinen to ganger daglig. Intervallet mellom tablettinntak bør være 6 timer.
Furosemidløsning kan injiseres intramuskulært eller intravenøst (som langsomme infusjoner). Denne praksisen brukes ved alvorlig ødem og risiko for hjertetamponade. Så snart ødemet avtar, tas legemidlet oralt. Nå administreres legemidlet én gang hver 2.-3. dag. Den daglige dosen av legemidlet til injeksjon kan variere fra 20 til 120 mg. Administrasjonshyppigheten er 1-2 ganger daglig.
Injeksjonsbehandling med legemidlet utføres i ikke mer enn 10 dager, hvoretter pasienten får tabletter til tilstanden stabiliserer seg.
Til tross for at graviditet regnes som en av risikofaktorene for utvikling av hydroperikarditt, anbefaler ikke leger å bruke legemidlet i første halvdel av svangerskapet. Faktum er at diuretika bidrar til å fjerne kalium, natrium, klor og andre elektrolytter som er nødvendige for kroppen, noe som kan påvirke fosterets utvikling negativt, og dannelsen av hovedsystemene skjer nettopp i denne perioden.
Det er også forbudt å bruke legemidlet ved kaliummangel i kroppen (hypokalemi), leverkoma, kritisk stadium av nyresvikt, obstruksjon av urinveiene (stenose, urolithiasis, etc.).
Bruk av legemidlet kan forårsake følgende ubehagelige symptomer: kvalme, diaré, blodtrykksfall, midlertidig hørselstap, betennelse i bindevevet i nyrene. Væsketap vil føre til tørste, svimmelhet, muskelsvakhet og depresjon.
Den vanndrivende effekten kan ledsages av følgende endringer i kroppen: en reduksjon i kaliumnivåer, en økning i ureainnholdet i blodet (hyperurikemi), en økning i blodsukkernivået (hyperglykemi), etc.
Hvis vi snakker om en inflammatorisk prosess i perikardiet, som et resultat av at en stor mengde ekssudat akkumuleres mellom lagene i fostervesken, suppleres dekongestant- og antihistaminbehandling med antiinflammatorisk behandling (tar NSAIDs eller kortikosteroider).
Ibuprofen
Et ikke-steroidalt antiinflammatorisk og antirevmatisk legemiddel som bidrar til å redusere feber og feber (senke temperaturen), reduserer hevelse og betennelse, og lindrer mild til moderat smerte. Noen ganger er disse effektene nok til å behandle ikke-infeksiøs perikarditt.
Legemidlet er tilgjengelig i form av dragerte tabletter og kapsler beregnet for oral administrasjon. Legemidlet bør tas etter måltider for å redusere den irriterende effekten av NSAIDs på mageslimhinnen.
Legemidlet Ibuprofen foreskrives i mengden 1-3 tabletter per dose. Hyppigheten av å ta legemidlet bestemmes av legen og er vanligvis 3-5 ganger daglig. For barn under 12 år beregnes dosen som 20 mg for hvert kilogram av barnets vekt. Dosen deles inn i 3-4 like deler og tas i løpet av dagen.
Maksimal daglig dose av legemidlet for voksne er 8 tabletter à 300 mg, for barn over 12 år – 3 tabletter.
Kontraindikasjoner for bruk av legemidlet er: individuell følsomhet for legemidlet eller dets komponenter, akutt stadium av ulcerøse lesjoner i mage-tarmkanalen, sykdommer i synsnerven og noen synshemminger, aspirin-astma, levercirrose. Legemidlet er ikke foreskrevet for alvorlig hjertesvikt, vedvarende høyt blodtrykk, hemofili, dårlig blodkoagulasjon, leukopeni, hemorragisk diatese, hørselshemming, vestibulære lidelser, etc.
Barn kan ta tablettene fra 6 år, gravide - og frem til tredje trimester av svangerskapet. Muligheten for å bruke legemidlet under amming diskuteres med legen.
Forsiktighet bør utvises ved forhøyede bilirubinnivåer, lever- og nyresvikt, blodsykdommer av ukjent opprinnelse og inflammatoriske patologier i fordøyelsessystemet.
Legemidlet tolereres godt av de fleste pasienter. Bivirkninger er sjeldne. De manifesterer seg vanligvis som kvalme, oppkast, halsbrann, ubehag i epigastriet, dyspeptiske symptomer, hodepine og svimmelhet. Det er også rapportert om sjeldne allergiske reaksjoner, spesielt mot bakgrunn av intoleranse mot NSAIDs og acetylsalisylsyre.
Mye sjeldnere (i isolerte tilfeller) er det en reduksjon i hørsel, forekomst av tinnitus, hevelse, økt blodtrykk (vanligvis hos pasienter med arteriell hypertensjon), søvnforstyrrelser, hyperhidrose, hevelse, etc.
Blant kortikosteroider brukes Prednisolon oftest i behandling av perikarditt.
Prednisolon
Et antiinflammatorisk hormonelt legemiddel som samtidig har antihistamin, antitoksisk og immunsuppressiv effekt, som bidrar til en rask reduksjon i intensiteten av inflammatoriske symptomer og smerter. Fremmer en økning i blodsukkernivået og insulinproduksjonen, stimulerer omdannelsen av glukose til energi.
Legemidlet for ulike sykdommer som forårsaker dannelse av en stor mengde væske i perikardiet kan foreskrives for oral administrasjon, så vel som for injeksjon (intramuskulær, intravenøs, intraartikulær injeksjon).
Den effektive dosen av legemidlet bestemmes av legen avhengig av alvorlighetsgraden av patologien. Den daglige dosen for voksne overstiger vanligvis ikke 60 mg, for barn over 12 år - 50 mg, for babyer - 25 mg. I alvorlige nødsituasjoner kan disse dosene være litt høyere, legemidlet administreres intravenøst sakte eller ved infusjon (sjeldnere intramuskulært).
Vanligvis administreres 30 til 60 mg prednisolon om gangen. Om nødvendig gjentas prosedyren etter en halvtime. Dosen for intraartikulær administrering avhenger av leddets størrelse.
Legemidlet er beregnet for behandling av pasienter over 6 år. Legemidlet er ikke foreskrevet ved overfølsomhet for det, infeksjonssykdommer og parasittiske sykdommer, inkludert aktiv tuberkulose og HIV-infeksjon, noen mage-tarmsykdommer, arteriell hypertensjon, dekompensert hjertesvikt eller diabetes mellitus, forstyrrelser i produksjonen av skjoldbruskkjertelhormoner, Cushings sykdom. Administrasjon av legemidlet er farlig ved alvorlige lever- og nyresykdommer, osteoporose, sykdommer i muskelsystemet med redusert muskeltonus, aktive psykiske lidelser, fedme, polio, epilepsi, degenerative synssykdommer (grå stær, glaukom).
Legemidlet brukes ikke i perioden etter vaksinasjon. Behandling med prednisolon er tillatt 2 uker etter vaksinasjon. Dersom vaksinen er nødvendig senere, kan dette gjøres først 8 uker etter avsluttet behandling med kortikosteroider.
Et nylig hjerteinfarkt er også en kontraindikasjon for legemidlet.
Når det gjelder bivirkninger, oppstår de hovedsakelig ved langvarig behandling med legemidlet. Men leger prøver vanligvis å forkorte behandlingsforløpet så mye som mulig inntil ulike komplikasjoner oppstår.
Faktum er at prednisolon er i stand til å vaske kalsium ut av bein og forhindre absorpsjon av det, og som en konsekvens utvikling av osteoporose. I barndommen kan dette manifestere seg som veksthemming og beinsvakhet. Ved langvarig bruk kan man også observere muskelsvakhet, ulike lidelser i det kardiovaskulære systemet, økt intraokulært trykk, skade på synsnerven, binyrebarksvikt og kan forårsake anfall. Steroidet stimulerer produksjonen av saltsyre, noe som resulterer i at surheten i magen kan øke med forekomst av betennelse og sår på slimhinnen.
Når prednisolonoppløsningen administreres parenteralt, skal den aldri blandes i samme sprøyte med andre legemidler.
Hvis perikarditt er smittsom, eller mer presist, hvis den er forårsaket av en bakteriell infeksjon, foreskrives effektive antibiotika.
Vankomycin
Et av de innovative legemidlene fra den nye gruppen antibiotika - glykopeptider. Dens særegenhet er fraværet av resistens mot legemidlet hos de aller fleste grampositive bakterier, noe som gjør det mulig å bruke det i tilfelle patogenets resistens mot penicilliner og cefalosporiner, som vanligvis foreskrives for bakteriell perikarditt.
Vankomycin i form av lyofilisat, som deretter fortynnes til ønsket konsentrasjon med saltvann eller en fem prosent glukoseløsning, administreres primært ved drypp. Langsom administrering over en time anbefales. Konsentrasjonen av løsningen beregnes vanligvis som 5 mg per milliliter, men siden det anbefales å begrense tilførselen av væske i kroppen ved ødemsyndrom og en stor mengde ekssudat i perikardiet, kan konsentrasjonen av løsningen dobles. I dette tilfellet forblir administreringshastigheten av legemidlet konstant (10 mg per minutt).
Avhengig av dosen (0,5 eller 1 g) administreres legemidlet hver 6. eller 12. time. Den daglige dosen bør ikke overstige 2 g.
For barn under 1 uke kan legemidlet administreres med en startdose på 15 mg per kilogram vekt, deretter reduseres doseringen til 10 mg per kg og administreres hver 12. time. For barn under én måned endres ikke dosen, men intervallet mellom administreringene reduseres til 8 timer.
For eldre barn administreres legemidlet hver 6. time i en dose på 10 mg per kg. Maksimal konsentrasjon av løsningen er 5 mg/ml.
"Vankomycin" er ikke beregnet for oral administrasjon. Det frigjøres ikke i slike former på grunn av dårlig absorpsjon i mage-tarmkanalen. Men om nødvendig administreres legemidlet oralt, og frysetørket lyofilisat fortynnes fra flasken med 30 gram vann.
I denne formen tas medisinen 3–4 ganger daglig. Den daglige dosen bør ikke overstige 2 gram. En enkeltdose for barn beregnes som 40 mg per kilogram av barnets vekt. Behandlingsforløpet for barn og voksne overstiger ikke 10 dager, men ikke mindre enn en uke.
Legemidlet har svært få kontraindikasjoner. Det er ikke foreskrevet ved individuell følsomhet for antibiotika og i første trimester av svangerskapet. Fra og med den fjerde måneden av svangerskapet foreskrives legemidlet i henhold til strenge indikasjoner. Amming bør stoppes under behandling med Vancomycin.
Når legemidlet administreres sakte i løpet av en time, utvikler det seg vanligvis ingen bivirkninger. Rask administrering av legemidlet er full av utvikling av farlige tilstander: hjertesvikt, anafylaktiske reaksjoner, kollaps. Noen ganger er det reaksjoner fra mage-tarmkanalen, tinnitus, midlertidig eller irreversibelt hørselstap, besvimelse, parestesi, endringer i blodsammensetningen, muskelspasmer, frysninger, etc. Utseendet av uønskede symptomer er forbundet med langvarig behandling eller administrering av store doser av legemidlet.
Valg av legemidler for væskeansamling i perikardiet er helt innenfor legens kompetanse og avhenger av årsaken til og arten av patologien som forårsaket en slik lidelse, alvorlighetsgraden av sykdommen og samtidige patologier.
Folkemedisiner
Det skal sies at utvalget av folkeoppskrifter som er effektive for perikarditt ikke er så stort. Det har lenge vært bevist at det er umulig å kurere hjertesykdommer med urter og trolldom alene, spesielt når det gjelder sykdommens smittsomme natur. Men folkemedisiner kan bidra til å håndtere ødem og betennelse.
Den mest populære oppskriften for perikarditt regnes som en infusjon av unge furunåler, som har en beroligende og antimikrobiell effekt. Denne oppskriften lindrer effektivt betennelse i perikardiet og reduserer dermed væskevolumet i det. Dette er et utmerket middel for behandling av betennelse av viral etiologi. Bruken er også tillatt for bakteriell ekssudativ perikarditt, men bare som et tillegg til antibiotikabehandling.
Til infusjonen tar du 5 spiseskjeer knuste nåler fra alle bartrær, hell ½ liter kokende vann over dem og la det stå på svak varme i 10 minutter. Ta blandingen av varmen og sett den på et varmt sted i 8 timer. Etter å ha silt «medisinen», ta den etter måltider, 100 g 4 ganger daglig. Det gir kroppen styrke til å bekjempe sykdommen på egenhånd.
Du kan prøve å lage en nøttetinktur. 15 knuste valnøtter helles over en flaske (0,5 l) vodka og trekkes i 2 uker. Den ferdige tinkturen tas med 1 dessertskje (1,5 teskjeer) etter frokost og middag. Tinkturen bør fortynnes i 1 glass vann før bruk.
Urteinfusjoner som inneholder urter med vanndrivende, beroligende, betennelsesdempende og styrkende effekter er bra for å lindre symptomer på sykdommen. For eksempel en samling av lindeblomster, hagtorn og ringblomst, dillfrø, havregryn. Hell en teskje av infusjonen over et glass kokende vann og la den stå på et varmt sted i 3 timer. Drikk den ferdige medisinen i løpet av dagen, fordel den i 4 doser. Ta infusjonen en halvtime før måltider.
Eller en annen samling, inkludert hagtorn- og kamilleblomster, samt morurt og immortellegress. Ta 1,5 ss av samlingen, hell 1,5 kopper kokende vann over dem og la det stå på et varmt sted i 7-8 timer. Ta den silte infusjonen et halvt glass tre ganger daglig en time etter måltider.
Urtebehandling for så farlige og alvorlige patologier som betennelse i perikardiet eller hjertemembranene kan ikke betraktes som den viktigste behandlingsmetoden, spesielt i den akutte fasen av sykdommen. Tradisjonelle medisinske oppskrifter anbefales å brukes når de viktigste symptomene på sykdommen har avtatt noe. De vil også bidra til å forebygge hjertesykdom og styrke immunforsvaret.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homeopati
Det ser ut til at hvis folkebehandling for perikarditt, hvor det karakteristiske symptomet er væske i perikardiet i mengden 100 ml eller mer, ikke er så effektiv, kan homeopati endre situasjonen, fordi preparatene også inneholder bare naturlige komponenter som ikke regnes som sterke legemidler? Men noen homeopatiske leger hevder at perikarditt kan kureres med homeopatiske midler. Riktignok vil slik behandling være langvarig og økonomisk dyr, fordi resepten vil inneholde flere langt fra billige homeopatiske legemidler samtidig.
Ved sykdomsdebut, med økning i kroppstemperatur og feber, foreskrives legemidlet Aconite. Det er indisert for smerter som intensiveres ved innånding og bevegelse, og hindrer pasienten i å sove om natten. Tørrhoste kan også forekomme. Ofte fjerner bruk av Aconite alene symptomene på perikarditt, men noen ganger må behandlingen fortsettes.
Bryonia foreskrives når tørr perikarditt blir til ekssudativ. Det er indisert for alvorlig tørste, sterke smerter i hjertet, paroksysmal bjeffende hoste og manglende evne til å puste dypt.
Kali carbonicum foreskrives når Aconitum og Bryonia er ineffektive, eller når det er forsinket med å søke legehjelp, når pasienten blir overveldet av hjertesmerter, frykt for døden oppstår, pulsen blir svak og uregelmessig, og det observeres oppblåst mage.
Hvis væsken i perikardiet akkumuleres sakte, foretrekkes legemidlet Apis, som er effektivt for akutte hjertesmerter som blir sterkere ved varme, sparsom vannlating og mangel på tørst.
Når en viss mengde ekssudat akkumuleres i perikardhulen, hvis volum ikke har sunket på flere dager, men det praktisk talt ikke er noen smerte eller temperatur, er legemidlet Cantharis indisert. For det, som for det forrige middelet, er sparsom vannlating karakteristisk.
Cantharis bør ikke tas ved alvorlig hjertesmerte eller takykardi.
Hvis behandlingen ikke har gitt ønsket resultat og sykdommen fortsetter å utvikle seg, foreskrives sterkere medisiner: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Disse stoffene bidrar til å rense kroppen for giftstoffer, mobilisere dens indre krefter, gjøre det mulig å redusere effektene av arvelig predisposisjon og forhindre tilbakefall av sykdommen.
For behandling av kronisk perikarditt kan en homeopatisk lege foreslå slike legemidler som Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
En behandlingsplan som angir effektive legemidler og doseringer utvikles individuelt av en homeopatisk lege, basert på sykdommens symptomer og pasientens konstitusjonelle egenskaper.
Forebygging
Forebygging av perikarditt består i å forebygge patologier som kan kompliseres av opphopning av ekssudat eller ikke-inflammatorisk væske i perikardiet. Dette innebærer først og fremst å styrke immunforsvaret, rettidig og fullstendig behandling av virus-, bakterie-, sopp- og parasittiske patologier, en aktiv og sunn livsstil som fremmer normalisering av stoffskiftet i kroppens vev, og riktig balansert ernæring.
Væske i perikardiet kan dannes av mange årsaker. Noen av dem kan forebygges, andre er utenfor vår kontroll. Men uansett vil de forebyggende tiltakene beskrevet ovenfor bidra til å opprettholde helsen i lang tid, og hvis det ikke var mulig å unngå utviklingen av perikarditt (for eksempel ved traumatisk patologi eller postoperative komplikasjoner), vil behandlingen av sykdommen med sterk immunitet gå raskere og enklere, og sannsynligheten for tilbakefall vil være uanstendig lav.
Prognose
Hvis vi snakker om hydroperikard, er prognosen for denne sykdommen generelt gunstig. Det fører svært sjelden til hjertetamponade, bortsett fra i avanserte tilfeller, hvis væsken i perikardiet har samlet seg i kritiske mengder.
Når det gjelder andre typer perikarditt, avhenger alt av årsaken til patologien og behandlingens aktualitet. Sannsynligheten for dødelig utgang er bare høy ved hjertetamponade. Men i mangel av riktig behandling truer akutt ekssudativ perikarditt med å bli kronisk eller konstriktiv, der mobiliteten til hjertestrukturene er svekket.
Hvis betennelsen sprer seg fra perikardiet til myokardiet, er det høy risiko for å utvikle atrieflimmer og takykardi.

