
Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
MR-undersøkelse av lumbale ryggrad
Medisinsk ekspert av artikkelen
Sist anmeldt: 06.07.2025
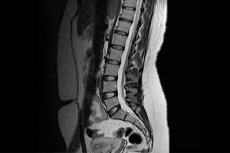
Ryggsmerter, nedsatt mobilitet og følsomhet i korsryggen, vanskeligheter med å endre holdning, bøye og løsne overkroppen – alt dette er symptomer som forstyrrer den vanlige livsløpet, skaper problemer hjemme og på jobb, og begrenser en persons aktiviteter. Det er tydelig at en person ikke kan tåle slike plager lenge, så han henvender seg til en lege for å finne ut årsaken til plagen og få kvalifisert hjelp. Men hvordan kan leger se de problemene som er skjult inne i ryggraden og ofte ikke har spesifikke ytre manifestasjoner? Selvfølgelig, ved hjelp av røntgenbilder, CT eller MR av korsryggen – metoder som lar deg se situasjonen fra innsiden og stille en nøyaktig diagnose.
Hvilken metode skal man velge?
Som vi kan se, har leger ikke ett, men tre alternativer for å diagnostisere ryggsykdommer nøyaktig uten å skade hud og bløtvev. Moderne medisin tillater slike smertefrie og effektive diagnostiske prosedyrer. Men er de alle like effektive og trygge?
Røntgenundersøkelse er en av de eldste ikke-invasive metodene for å diagnostisere sykdommer i indre organer, og stammer fra slutten av 1800-tallet. Røntgen er skanning av indre menneskelige strukturer ved hjelp av elektromagnetiske bølger med en lengde på 10⁻⁶ -10⁻⁶m ( røntgenstråler) med påfølgende opptak av undersøkelsesresultatene på film.
Denne forskningsmetoden har blitt mye brukt på grunn av den lave kostnaden og den enkle diagnostikken. Men samtidig har alle lenge visst at radiografi ikke er en trygg prosedyre. Ioniserende stråling har en skadelig effekt på kroppen og provoserer frem utviklingen av patologiske prosesser i den.
Dessuten kan den bare produsere et regelmessig statisk bilde på et plan, noe som ikke tillater en detaljert vurdering av tilstanden til organet som undersøkes. Diagnosen stilles basert på studiet av røntgenskyggen (et skyggebilde som følger konturene av de indre organene til en person). Men ulike indre strukturer kan overlappe hverandre og forvrenge bildet noe.
Computertomografi er en mer moderne diagnostisk metode, som dukket opp 77 år etter radiografi, og som allerede gir et lagdelt bilde av studieobjektet. CT gir muligheten til å få et romlig bilde av et organ på en dataskjerm. Dette bildet kan roteres, sees fra forskjellige vinkler, og studien kan utføres over tid (prosedyrens varighet er svært forskjellig fra røntgen, som bare tar et par minutter).
Informasjonsinnholdet i en slik diagnostisk prosedyre er mye høyere, men utstyret for implementeringen er dyrt, og ikke alle klinikker har råd til det. Det er tydelig at kostnadene for diagnostikk vil være betydelig høyere.
Men det er ikke alt. Til tross for at strålingsbelastningen på pasientens kropp er lavere under computertomografi, forblir prosedyren faktisk i hovedsak den samme som røntgen ved bruk av ioniserende stråling, så antallet prosedyrer er begrenset. I tillegg er en slik studie, som radiografi, ikke egnet for vordende mødre, fordi den kan ha en negativ effekt på fosterets utvikling.
Magnetisk resonansavbildning er en metode som bare er ett år eldre enn CT, men den er fundamentalt forskjellig fra forgjengerne ved at prosedyren ikke bruker usikre røntgenstråler. Studien er basert på egenskapene til hydrogenatomer (og halvparten av kroppen vår består av dem) under påvirkning av et elektromagnetisk felt for å endre spinnet deres og avgi energi.
Ulike menneskelige organer har ulik mengde hydrogenatomer, så bildene av individuelle organer vil variere. Vev med ulik tetthet vil også produsere bilder i forskjellige nyanser. Og hvis en svulst eller brokk har dannet seg i et organ, det er betennelse eller forskyvning av beinstrukturer, vil alt dette gjenspeiles på dataskjermen.
Dermed er MR-bildet av korsryggen ikke noe mer enn refleksjonen av elektromagnetiske stråler fra ulike indre strukturer i kroppen i lumbosakralregionen, som gjengir hydrogenatomenes respons på magnetfeltets virkning på dataskjermen. Et slikt bilde lar deg bestemme de minste endringene som er karakteristiske for den innledende fasen av sykdommen i ryggraden eller nærliggende strukturer, og de som indikerer forsømmelse av prosessen.
Hvis det er mistanke om en svulstprosess i korsryggen, eller det er nødvendig å detaljere metastaseforløpene etter fjerning av neoplasmen, utføres MR-prosedyren med kontrastmiddel (i prinsippet er det samme mulig ved røntgen eller CT), hvor gadolinium- eller jernoksidpreparater først injiseres i pasientens vene. Innføring av kontrastmiddel er også nyttig for å overvåke ryggradens tilstand etter fjerning av en mellomvirvelbrokk.
Uansett lar MR oppdage mer eller mindre farlige patologier, det være seg inflammatoriske og degenerative forandringer i ryggsøylen, medfødte misdannelser, ondartede eller godartede svulster eller resultatet av en ryggmargsskade. Slik diagnostikk gjør det mulig å stille en nøyaktig diagnose for å vurdere de mulige konsekvensene av sykdommen og utvikle en effektiv behandlingsplan.
Elektromagnetisk stråling fra en MR-skanner, i motsetning til røntgenstråler som brukes i radiografi og computertormografi, skader ikke kroppen vår, noe som betyr at en slik studie kan utføres uten frykt så mange ganger som nødvendig. Den er egnet for å diagnostisere ryggsykdommer hos barn og gravide, siden den har et minimum av kontraindikasjoner og bivirkninger.
Til tross for at kostnaden for MR, så vel som CT-skanning, er betydelig høyere enn prisen på film for røntgen av ryggraden, gir en slik studie mye mer informasjon til legen og lar deg identifisere skjulte lidelser som ikke er tilgjengelige for visning med en konvensjonell røntgenmaskin. I tillegg har pasienten muligheten til å motta to typer informasjonsbærere når han utfører MR: et statisk bilde på fotopapir og et romlig-temporalt bilde på en digital bærer (datamaskin, minnepinne).
Fordelene med CT og MR fremfor røntgenundersøkelser vi er vant til er ubestridelige. Derfor anbefales det å ty til mer moderne diagnostiske metoder når det er mulig. I noen tilfeller, for eksempel ved undersøkelse av brystkasse og lunger, anses CT som mer å foretrekke. For å undersøke endringer i lumbosakralregionen anses begge metodene som like effektive og tilnærmet like dyre (enhver tomograf anses som dyrt utstyr), så alt avhenger vanligvis av sikkerhetsgraden og pasientens ønske.
Indikasjoner for prosedyren
Korsryggen består av 5 sekvensielt plasserte ryggvirvler, som er atskilt fra hverandre av mellomvirvelskiver. Deretter kommer korsbensdelen, som består av 5 ryggvirvler som er smeltet sammen til ett felles bein, og halebenet (et rudimentært organ som ligner på korsbenet i struktur, men er mindre i størrelse).
Faktisk er korsryggen den laveste bevegelige delen av den menneskelige ryggraden, som bærer de største belastningene, så årsakene til rygg- og korsryggsmerter er ofte forbundet med den. Selve beinene kan ikke skade, men i tillegg til beinstrukturer i form av ryggvirvler og mellomvirvelskiver, inkluderer lumbal-sakral regionen leddbånd, sener, nerver, muskler, blodårer, som kan bli skadet som følge av ryggvirvelforskyvning eller degenerative forandringer i bein-bruskstrukturer.
Nærheten mellom korsryggen og korsbenet fører til at for å bestemme årsaken til smerte og begrenset mobilitet i ryggraden i korsryggen, anser leger det som passende å undersøke begge seksjonene, så prosedyren kalles i de fleste tilfeller MR av korsryggen.
Vanligvis kreves en ryggundersøkelse dersom pasienten klager over ryggsmerter nærmere korsryggen, noe som hindrer kroppen i å endre stilling. Etter at pasienten har fortalt om symptomene som har oppstått, begynner legen allerede å mistenke mulige patologiske prosesser i kroppen som forårsaker det beskrevne kliniske bildet. Med en viss grad av nøyaktighet kan diagnosen bekreftes med en blodprøve eller en spinalpunksjon, men bare spesialiserte instrumentelle studier kan bidra til å stille en endelig diagnose, skissere det berørte området, se hvilke prosesser som førte til sykdommen og utvikle en videre løsningsplan for problemet, hvorav en er MR av korsryggen.
Indikasjoner for MR-undersøkelse kan omfatte:
- mistanke om patologier og skader i ryggraden,
- mistanke om svulstprosesser i korsryggen,
- mistenkte utviklingsavvik i andre deler av ryggraden, som nakke- eller brystryggen,
- overvåking av restitusjonsperioden etter fjerning av intervertebral brokk,
- identifisering av metastaseveien etter fjerning av en svulst i lumbal- eller sakralregionen,
- nedsatt mobilitet i lemmene i sakralregionen,
- smerter i bena og ryggsmerter av ukjent årsak,
- forberedelse til den kommende operasjonen i korsryggen og overvåking i den postoperative perioden,
- diagnose av multippel sklerose og bestemmelse av graden av dens progresjon,
- mistenkt syringomyeli, en patologi karakterisert ved dannelse av hulrom i ryggmargen,
- identifisere årsakene til sirkulasjonsforstyrrelser i underekstremitetene (risikofaktorer for slike lidelser kan omfatte skader, inflammatoriske og degenerative prosesser i ryggvirvelområdet, som et resultat av at blodårene komprimeres).
Når det gjelder ryggsykdommer, vurderer legene i tillegg til skader (brudd eller alvorlig kontusjon i ryggsøylen, dens ustabilitet) også følgende patologiske prosesser:
- inflammatoriske prosesser i ryggmargen ( myelitt ),
- infeksiøs betennelse i beinvev ( osteomyelitt ),
- redusert bentetthet i ryggraden ( osteoporose ),
- utseendet av spisse utvekster langs kantene av ryggvirvlene og deres spredning, noe som svekker ryggradens mobilitet og fører til en innsnevring av kanalen ( spondylose ),
- dystrofi av bruskvev i ryggraden ( osteokondrose i korsryggen, som er en svært vanlig sykdom, der MR er mer informativ, slik at legen kan bestemme omfanget av lesjonen og lage prognoser for sykdommen),
- skade på bruskvevet i leddene med involvering av bløtvev, sener og bein ( artrose ),
- forskyvning av ryggvirvler ( spondylolistese ),
- patologier i mellomvirvelskivene (deres forskyvning, brokk, fremspring, kronisk smertesyndrom i ryggraden eller dorsopati, betennelse og sammensmelting av mellomvirvelleddene eller Bechterews sykdom ),
- Tilstedeværelsen av overgangsverter på grensen til korsryggen og sakralregionene (hvis de er asymmetriske, oppstår ustabilitet i ryggraden, utvikler seg korsryggskoliose, etc.),
- stenose eller innsnevring av ryggsøylen, som er en konsekvens av langvarige inflammatoriske og degenerative prosesser i ryggsøylen
- dannelse av en cyste i halebenområdet.
MR gir svært verdifull informasjon ved mistanke om tumorprosesser. Studien bidrar ikke bare til å identifisere tilstedeværelsen av en svulst, men også til å bestemme dens plassering, størrelse, struktur og tilstedeværelsen av metastaser i andre organer nøyaktig. Prosedyren kan foreskrives selv om svulsten var lokalisert andre steder, men det er mistanke om at metastasene har trengt inn i korsryggen. MR lar deg kontrollere kvaliteten på prosessen med å fjerne metastaser.
Ved diagnostikk av intervertebral brokk og ustabilitet i ryggraden i områdene med overgangsvirvlene er MR med vertikalisering svært indikativt. Denne studien innebærer å studere ryggradens tilstand i liggende og sittende stilling, når tomografbordet og magneten er hevet til en vertikal posisjon. I dette tilfellet begynner ryggraden å oppleve en merkbar aksial belastning, og defektene blir mer tydelige.
Forberedelse
MR av korsryggen er en av de diagnostiske undersøkelsene som ikke krever spesiell forberedelse til prosedyren. Pasienten trenger ikke å revurdere sin daglige rutine og matpreferanser eller bekymre seg for medisinene de tar. Tomografimålingene vil ikke avhenge av hva personen spiste dagen før undersøkelsen eller når de var på toalettet. Dette er en av fordelene med MR-metoden.
Du trenger ikke å ta med sengetøy eller spesialklær til prosedyren. Pasienten får utdelt engangsartikler på klinikken der undersøkelsen finner sted. Pasienten vil også bli bedt om å fjerne eventuelle gjenstander som inneholder metalldeler (klokker, ringer, øredobber, armbånd, piercinger osv.) som kan samhandle med magnetfeltet og forårsake uønskede forandringer og truende vevsskader.
Hvis pasienten ikke har fortalt legen om metallgjenstander inne i kroppen (proteser, pacemakere, implantater, kunstige ledd eller hjerteklaffer, spiral osv., inkludert granatfragmenter og kuler) dagen før, er det nå på tide å fortelle legen, og oppgi materialet (hvis mulig) som implantatet eller protesen er laget av. Store metallimplantater og -fragmenter, samt elektroniske enheter og implantater laget av ferromagnetiske materialer som ikke kan fjernes, vil være til hinder for å utføre en MR-undersøkelse.
Du kan ikke ta med deg nøkler, betalingskort, mobiltelefoner og andre elektroniske enheter til prosedyren. Disse kan oppbevares hos slektninger.
Tomografen er en stor torusformet enhet med et glidebord. Noen mennesker, for eksempel de som lider av klaustrofobi, kan være redde for øyeblikket når bordet de ligger på beveger seg inn i hulrommet i enheten eller blir værende der lenge. Hvis en slik frykt er til stede, er det nødvendig å fortelle legen om det, som først vil sørge for at pasienten får et beroligende middel.
I prinsippet er det her forberedelsene til tomografiundersøkelsen slutter. Men dette gjelder bare hvis MR-undersøkelsen utføres uten tilsetning av kontrastmiddel. Tilførsel av kontrastkjemikalier i kroppen krever spesiell forsiktighet.
Pasienten må ta blod- og urinprøver, og gjennomgå en allergitest. Gadolinium og jernoksid som brukes til MR er ikke like sterke allergener som kontrastmidler til CT, men det er fortsatt bedre å være på den sikre siden for å unngå å skade en person. Urinanalyse vil vise tilstanden til nyrene, som primært påvirkes av legemidler, og blodprøver vil bidra til å bekrefte eller utelukke tilstedeværelsen av hemolytisk anemi, der røde blodlegemer ødelegges (et magnetfelt kan forsterke denne prosessen).
Hvis pasienten kan spise under MR-undersøkelse uten kontrastmiddel frem til prosedyrens begynnelse, krever innføring av kontrastmiddel avholdenhet fra mat og medisiner minst 3-4 timer før undersøkelsens begynnelse. Dette vil bidra til å unngå ubehagelige konsekvenser i form av kvalme og oppkast.
Hva må du ta med deg til en MR-undersøkelse av korsryggen med eller uten kontrastmiddel? Det finnes ingen obligatorisk liste, men det anbefales å ha med dokumenter som beviser pasientens identitet, et poliklinikkkort, resultater fra tidligere ryggundersøkelser (hvis noen), testresultater og en henvisning fra lege. Men selv om en person ikke har alle disse dokumentene med seg, er ikke dette en grunn til å nekte å utføre en MR-diagnose.
Hvem skal kontakte?
Teknikk MR av korsryggen
Etter at personen er klar for undersøkelsen, blir de kledd i spesielle engangsklær og plassert på tomografbordet. Legen vil be deg om ikke å bevege deg under skanningen, siden enhver bevegelse kan forvrenge helhetsbildet av undersøkelsen. Hvis en person har problemer med å holde seg i en statisk stilling over lengre tid, noe som ofte skjer med små barn eller med sterke smerter i ryggraden, vil kroppen deres bli fiksert med spesielle belter. Alternativt kan intravenøs anestesi eller smertestillende midler administreres, som ikke påvirker nøyaktigheten av resultatene.
Pasienten advares på forhånd om at han under prosedyren vil være alene i rommet der tomografen er plassert (selv om det i noen tilfeller er tilstedeværelse av pårørende eller klinikkpersonell tillatt). Legen og, om nødvendig, pasientens pårørende vil være i et annet rom på dette tidspunktet, hvor det er mulig å observere hva som skjer. Det vil si at legen vil overvåke pasientens tilstand på avstand. I tillegg til fjern visuell kontakt er det mulighet for toveis talekommunikasjon. Tomografen er utstyrt med en mikrofon, og pasienten har mulighet til å tilkalle hjelp eller rapportere ubehag under prosedyren. Mens pasienten er i et annet rom, hører han alle legens instruksjoner angående riktig oppførsel under prosedyren.
Betjeningsenheten produserer en monoton summing, som kan skremme eller irritere pasienter, så de som undersøkes får spesielle vakuumhodetelefoner for å hjelpe dem å føle seg mer komfortable.
Bordet som pasienten ligger på beveger seg inne i tomografen helt til den delen av kroppen som skal skannes er inne i enheten. Etter dette slås et magnetfelt på, som er mange ganger større enn jordens magnetfelt, og enheten begynner å skanne området som er berørt av sykdommen.
Svaret på spørsmålet om hvor lenge en MR-undersøkelse av korsryggen varer er tvetydig. I de fleste tilfeller er alt begrenset til 15–20 minutter, men i noen tilfeller kan diagnostikken ta til og med 30–40 minutter, avhengig av patologiens kompleksitet. Hvis det administreres kontrastmiddel, vil prosedyrens varighet være noe lengre enn en MR uten kontrastmiddel.
MR av korsryggen utføres vanligvis i to projeksjoner: aksial (tverrgående) og sagittal (vertikal). Under hele prosedyren tar enheten, der magneten inni roterer rundt området som undersøkes flere ganger (som spesifisert i instruksjonene), en serie bilder som gjør det mulig å gjenopprette et fullstendig tredimensjonalt bilde av området som undersøkes på dataskjermen.
Kontraindikasjoner til prosedyren
Magnetisk resonansavbildning er en av de sikreste diagnostiske prosedyrene, men dette betyr ikke at denne metoden ikke har kontraindikasjoner. Begrensningene ved den diagnostiske undersøkelsen er imidlertid ikke så mye knyttet til patologiene som er tilstede i kroppen, men til metallene som tidligere er introdusert i pasientens kropp.
Det er ikke så mange absolutte kontraindikasjoner for MR av korsryggen uten kontrastmiddel. Prosedyren utføres ikke på pasienter hvis kropp inneholder ferromagnetiske implantater eller metaller som kan samhandle med et magnetfelt eller forårsake vevsforbrenninger, og elektroniske enheter som støtter pasientens liv (et magnetfelt kan påvirke driften av pacemakere og andre lignende enheter negativt). Ferromagnetiske komponenter kan være tilstede i kunstige mellomøresimulatorer, skallfragmenter, Ilizarov-apparatet og noen andre implantater.
Relative kontraindikasjoner inkluderer bruk av insulinpumpe, bærbare elektriske stimulatorer av nervesystemet, tilstedeværelse av mellom- og indreøreimplantater, hjerteklaffsimulatorer, hemostatiske klips, tannimplantater og tannregulering laget av metaller som ikke er ferromagnetiske. Noen forholdsregler må tas når prosedyren utføres på pasienter med dekompensert hjertesvikt, klaustrofobi og utilstrekkelig pasientatferd (i dette tilfellet anbefales medikamentindusert søvn).
Det er ikke tilrådelig å utføre magnetisk resonansavbildning på pasienter i svært alvorlig tilstand, så vel som på gravide i tidlige stadier, men hvis det er nødvendig med øyeblikkelig diagnostikk av patologier, kan MR av korsryggen utføres selv på slike pasienter, og det anses som mer å foretrekke enn den vanlige røntgen- eller CT-skanningen.
Et hinder for MR-undersøkelse kan også være tilstedeværelsen av tatoveringer som ble påført med titanforbindelser. I dette tilfellet er det risiko for vevsskader.
Tomografer som brukes til MR-diagnostikk kan ha en lukket eller åpen krets. En enhet med åpen krets gjør at prosedyren kan utføres av mange pasienter med relative kontraindikasjoner.
Når det gjelder MR med kontrastmiddel, brukes det ikke for å diagnostisere spinalpatologier hos gravide kvinner på noe stadium (kontrastmidler kan påvirke fosterutviklingen), hos pasienter med hemolytisk anemi og alvorlig nyresvikt (halveringstiden til kjemikaliet øker og dermed dens negative innvirkning på kroppen). Følgelig er kontrastmiddel uakseptabelt hos pasienter med allergiske reaksjoner på det administrerte legemidlet.
 [ 5 ]
[ 5 ]
Normal ytelse
Resultatene av MR-undersøkelse av lumbosakralryggraden dechiffreres etter at undersøkelsesprosedyren er fullført. Selv om noen klinikker har muligheten til å utføre tomografi med visualisering, trekker de allerede i prosessen noen konklusjoner om tilstanden til ryggraden og omkringliggende vev.
Noen synes kanskje MR-prosedyren er for tidkrevende (sammenlignet med vanlig røntgen), men det er nødvendig å få et tredimensjonalt bilde bestående av mange individuelle flate bilder tatt i trinn på 0,5–5 mm. Du må vente enda lenger på resultatene av undersøkelsene. Oftest tar det en spesialist omtrent 60 minutter å tyde dem, men ved flere eller komplekse brudd, samt ved tilstedeværelse av tumorprosesser, kan resultatene fås allerede dagen etter.
Hva viser en MR-undersøkelse av lumbosakralryggraden? På bildet tatt med en MR-skanner kan legen se:
- krumning av ryggsøylen i lumbosakralregionen,
- inflammatoriske prosesser i forskjellige vev (brusk, muskler, nerver, etc.),
- degenerative forandringer i bein og bruskvev (herding eller tynning av brusk, ødeleggelse (reduksjon i tetthet) av bein, forekomst av utvekster, reduksjon i avstanden mellom ryggvirvlene, etc.),
- svulster og andre neoplasmer i lumbosakralregionen, som på et MR-bilde fremstår som en rund flekk som er mørkere enn annet vev,
- tumormetastaser i form av tydelig definerte objekter av forskjellige former, omgitt av ødematøst vev,
- forskyvning av ryggvirvlene i forhold til aksen,
- forstyrrelser i blodstrømmen i karene i bekkenregionen og nedre ekstremiteter,
- tilstedeværelsen av hulrom i ryggmargen.
MR tillater ikke bare å visualisere patologi, men også å vurdere graden av skade på ryggraden og tilstøtende strukturer, fordi endringer i strukturen og plasseringen av beinstrukturene i ryggsøylen ofte fører til sirkulasjonsforstyrrelser og utseendet av nevrologiske symptomer på grunn av klemte nervefibre.
Derfor smertesyndromet som pasienter kommer med til en terapeut, traumatolog eller ortoped. En person kan gå til en lege og klage over smerter, svakhet og tap av følsomhet i bena, og en MR-undersøkelse av korsryggen vil avsløre årsaken til disse symptomene i endringer i ryggradens struktur i korsryggen og korsbenet.
Komplikasjoner etter prosedyren
MR av korsryggen regnes som en trygg prosedyre, uten umiddelbare eller langsiktige konsekvenser. Det er tydelig at vi snakker om diagnostikk som tar hensyn til absolutte og relative kontraindikasjoner, samt krav til skanning av høy kvalitet.
Når det gjelder ubehag under undersøkelsen, er det praktisk talt ingen. Noen pasienter kan føle en liten rykning i kroppens muskler eller en lett prikking, noe som er normalt og ikke burde skremme den som undersøkes.
Når MR utføres med kontrastmiddel og krever at kjemikalier tilføres kroppen, kan pasienter oppleve hodepine, kvalme eller oppkast etter prosedyren, som er forbundet med virkningen av "kjemi" og ikke magnetfeltet. Hvis vi ikke snakker om økt følsomhet i kroppen for cellegift, går disse symptomene over ganske raskt og har ingen konsekvenser. For å redusere alvorlighetsgraden av slike ubehagelige konsekvenser, utføres en test for følsomhet for kontrastmidler på forhånd, og det innføres et krav om ikke å spise i 1,5–2 timer før prosedyren.
Hvis det er tatoveringer på kroppen i et område av kroppen som er utsatt for et sterkt magnetfelt, kan pasienten føle en merkbar brennende følelse, som er en konsekvens av vevsforbrenninger.
MR-maskiner bruker ikke ioniserende stråling, noe som kan forårsake diverse komplikasjoner etter inngrepet. Men magnetfeltet kan påvirke driften av elektroniske enheter som er implantert i kroppen og tiltrekke seg proteser laget av ferromagnetiske legeringer, så det er ikke verdt å ta risikoer. Legen bør være klar over de mulige risikoene i samme grad som pasienten, som advares om konsekvensene før inngrepet.
Uansett er det konstant kommunikasjon mellom personen som undersøkes på tomografbordet og legen som utfører prosedyren, og personen har mulighet til å rapportere eventuelle ubehagelige opplevelser som krever at apparatet stoppes og at medisinsk hjelp innhentes.
Ta vare på prosedyren
MR av korsryggen er en ikke-invasiv og smertefri undersøkelse, så det kreves ingen etterbehandling. Umiddelbart etter den diagnostiske undersøkelsen kan pasienten reise hjem. Men siden diagnostikken utføres målrettet, indikerer resultatene vanligvis en viss patologi som krever passende behandling. Det vil si at etter å ha utført magnetisk resonansavbildning og mottatt resultatene, må pasienten oppsøke flere medisinske spesialister (traumatolog, kirurg, flebolog, nevrolog, etc.), som, etter å ha studert MR-informasjonen, vil utvikle en effektiv behandlingsplan for den identifiserte sykdommen.

